重症急性胰腺炎早期目标指导的液体治疗
陈 宏 孙家邦 朱 研 贾建国 李 非 刘大川
(首都医科大学宣武医院普外科,北京 100053)
重症急性胰腺炎(severe acute pancreatitis,SAP)早期(发病<1周)主要表现为全身炎性反应(systematic inflammatory response syndrome,SIRS)和器官功能障碍[1-2]。SAP早期组织血流灌注不足是导致多器官功能不全综合征(multiple organ dysfunction syndrome,MODS)和胰腺坏死的主要原因[3-4]。SAP 早期液体治疗已成为改善组织灌注措施的重要组成部分。近年,我们对SAP患者实施了早期目标指导的液体治疗方案:在入院最初数小时内通过“滴定式”液体治疗,使患者生理或实验室参数达到预先确定的目标。但是,在SAP早期液体治疗的目标、使用液体种类、输注液体速度和体积等方面目前尚存争议[5-6]。本研究探讨了SAP患者入院24 h内不同液体治疗策略对其预后的影响。
1 资料与方法
1.1 研究对象
研究对象为2000年1月至2010年1月期间首都医科大学宣武医院普外科收治的SAP患者。患者入选标准:①年龄≥18岁;②符合中华医学会外科学分会胰腺外科学组制订的SAP临床诊断标准[7];③发病72 h内;④病历资料和监测指标完整;⑤接受了完整的治疗方案并达到液体治疗的预定目标。排除标准:①妊娠;②外院转入;③合并其他疾病而需要液体治疗;④合并严重心、肺、肾脏疾病而不宜快速液体治疗;⑤入院24 h内手术治疗;⑥自动出院或终止治疗。本研究以2004年“拯救全身感染患者生命运动(Surviving Sepsis Campaign,SSC)”组织颁布的《治疗严重感染和感染性休克指南》[8]为界划分了2个阶段,分别对SAP早期患者采取了不同的液体治疗方案。2000年1月至2004年12月间收治的34例SAP患者接受传统液体治疗,纳入传统治疗组;2005年1月至2010年1月间收治的46例SAP患者接受早期目标指导的液体治疗,并达到预期目标,纳入早期目标治疗组。
1.2 液体治疗目标
传统治疗组液体治疗目标为入院24 h内:①平均动脉压(mean artery pressure,MAP)>60mmHg(1mmHg=0.133 kPa),必要时使用升压药物(多巴胺或去甲肾上腺素);②中心静脉压(central venous pressure,CVP)8~12mmHg,机械通气时为12~15mmHg;③尿量>0.5 mL·kg-1·h-1。早期目标治疗组的液体治疗目标参照SSC指南制订的方案,即入院6~12 h内:①MAP 65~90mmHg,必要时使用升压药物(多巴胺或去甲肾上腺素);②CVP 8~12mmHg,机械通气时12~15mmHg;③尿量>0.5 mL·kg-1·h-1;④中心静脉血氧饱和度(central venous oxygen saturation,ScvO2)>70%,必要时使用多巴酚丁胺;⑤血乳酸清除率≥10%。乳酸清除率=(入院血乳酸值-治疗后血乳酸值)/入院血乳酸值×100%。
1.3 评价指标
器官功能不全评估采用Marshall评分[9]。某器官评分≥2分为该器官存在功能不全,两个或两个以上器官功能不全为MODS。记录入院3 d内急性生理与慢性健康状况评分(APACHEⅡ)、Marshall评分和红细胞压积(hematocrit,HCT)。若某时间点实验室数据缺乏,则沿用最近的检查数据,若某时间点前后出现同项检查多组数据,则采用最差的生理指标计分。胰腺感染包括胰腺坏死感染、胰腺假性囊肿继发感染或胰腺脓肿。记录2组MODS、胰腺感染和死亡比例。
1.4 统计学方法
应用SPSS 11.5软件对本研究数据进行统计学分析。计量资料采用均数±标准差(±s)表示。2组患者在年龄、APACHEⅡ评分、Marshall评分、HCT和输入液体量方面的比较采用秩和检验;两组相关资料构成比(发病原因、MODS、胰腺感染和死亡)间的比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 2组患者一般情况
2组患者在性别、年龄、发病原因、入院 APACHEⅡ和Marshall评分以及入院HCT等方面的差异无统计学意义(表1)。
2.2 两组患者各指标比较
液体治疗第1天,早期目标治疗组的HCT较传统治疗组显著降低;治疗第3天,早期目标治疗组APACHEⅡ和Marshall评分也较传统治疗组明显降低,其差异有统计学意义(表2)。早期目标治疗组入院1周内发生MODS以及胰腺感染和住院死亡比例低于传统治疗组,但其差异无统计学意义(表2)。入院24 h,早期目标治疗组液体输注量为(6 354.29±2 735.81)mL,传统治疗组为(5 125.63±1 608.45)mL,其差异有统计学意义(P=0.043);入院72 h,早期目标治疗组累计液体输注量为(17 318.65±4 263.34)mL,传统治疗组为(16 203.72±3 728.56)mL,其差异无统计学意义(P=0.591)。

表1 2组患者入院时相关数据比较Tab.1 Comparison of the data on admission between two groups
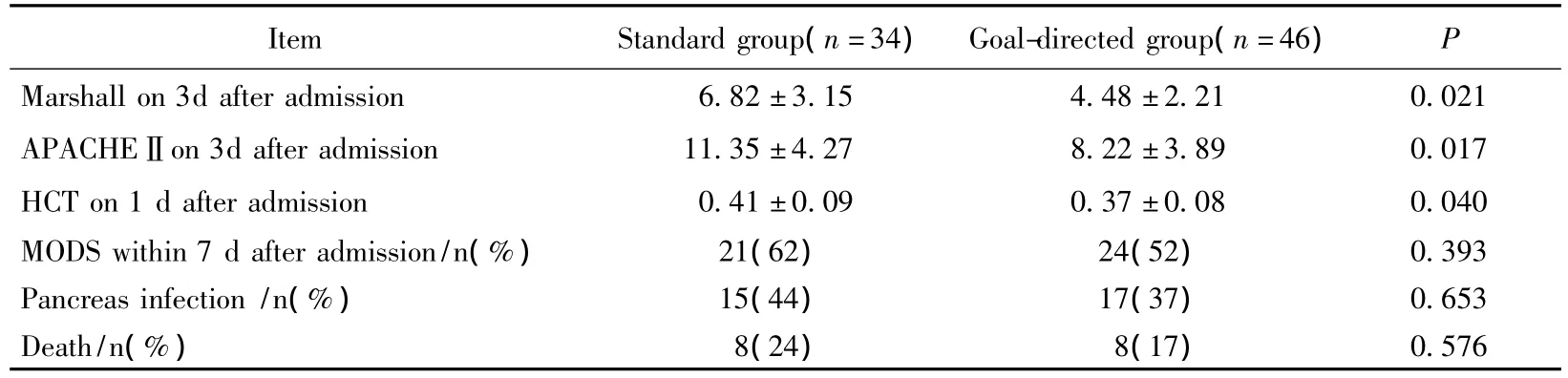
表2 2组患者液体治疗后相关数据比较Tab.2 Comparison of related data after fluid therapy between two groups
3 讨论
SAP早期大量液体丢失进入第三间隙,需要液体治疗以纠正低血容量和维持组织血流灌注。胰腺坏死、胃肠黏膜受损及细菌移位、MODS的发生等均与组织低灌注有关。液体治疗的目的是提高组织灌注压,增加细胞氧供,减轻器官功能损害程度。虽然SAP早期通过液体治疗改善组织氧合的重要性不言而喻,但在输注液体种类、速度、体积,选择监测指标,治疗目标及达标时间等方面尚存争议,有待研究和制定以循证医学为依据的液体治疗方案。目前正在进行的2项前瞻性随机对照研究(randomized controlled trial,RCT)主要探讨早期目标指导下液体治疗对SAP患者预后的影响[10-11]。但是,这2项研究正处于纳入病例阶段,其结果尚未公布。
SAP早期虽非感染性疾病,但其循环改变既表现为低血容量状态,也具有血流分布异常、心肌抑制、血管内皮细胞通透性增加等严重感染的血流动力学特征。目前临床仍缺乏准确、有效、简便的血流动力学监测方法以评估患者的血容量状态,致使在SAP早期液体治疗中常存在预计输液量与实际体液丢失量之间偏差较大的现象,造成液体治疗困难,从而不能尽早保证充分有效的组织血流灌注。在SAP的早期治疗中,积极的液体输注以及对持续低血压患者使用血管活性药物仍然是治疗的关键,而液体治疗的目标及终点的判定需采用已经证实有效的生理指标作为参考,并根据患者对液体治疗的反应性、SAP的演进、合并症的出现及合并疾病等确定相适应的具体目标。2004年,SSC[8]提出对严重感染和感染性休克患者早期进行目标指导下液体治疗的建议。该建议所确定的目标试图从心脏前负荷、组织有效灌注压和氧耗等方面反映组织灌注情况,以使液体治疗达到有效提高组织氧合的目的。虽然一些学者[12-13]对SSC液体治疗建议的有效性仍存在质疑,但迄今尚无研究能提出推翻SSC建议的有力证据,也没有学者提出较SSC建议更可靠的监测指标或更合理的治疗目标。现有的证据仍提示SSC建议的液体治疗方案有益。2008年发表的SSC诊治指南修订版[14]应用新的循证医学方法对证据质量及推荐等级进行再评价,并对指南内容进行了更新。新指南在液体治疗方面仍沿用了2004版的推荐意见[12]。若以该指南建议中任何单项指标评价SAP患者有效血容量状态或对液体治疗的反应性都有偏颇,但若将所有指标同时进行动态监测、综合分析,便可较为准确地反映SAP患者组织灌注水平,并据此制订和不断完善液体治疗方案。另外,SSC建议的监测指标在临床也较易获得,具有简便、实用等特点。2005年始,我们参照SSC提出的液体治疗方案,制定了SAP早期液体治疗目标;为尽早改善组织血流灌注,提高细胞氧摄取和利用能力,减轻器官功能损害严重程度,应在初始液体治疗的6~12 h内达到预定目标。需要说明的是,SSC建议在6 h内液体治疗达标,但在实际工作中考虑到患者高龄、合并心肺疾病及对液体治疗的反应性等因素,我们将目标治疗延长至12 h。
在全身血流动力学指标正常的基础上,如何纠正组织隐匿性缺氧成为SAP早期液体治疗的关键,但首先需要有反映组织氧合水平的可靠指标。临床常以意识状态、皮肤湿冷或花斑、甲床毛细血管再充盈时间延长(>2 s)、代谢性酸中毒等指标反映组织的氧合状态,但它们的敏感性并未经严格的研究验证。早期目标指导液体治疗组与传统液体治疗组之间的差别除了达标时间不同外,前者的目标中增加了组织氧合参数——ScvO2和乳酸值。ScvO2与细胞氧耗相关,因此它较动脉血氧饱和度或氧分压更能反映组织的氧合水平。ScvO2的局限性在于某些条件下不能敏感地反映组织的氧合状态,例如当线粒体对氧摄取和利用障碍或组织血流分布异常时,ScvO2可能正常,甚至升高。休克可导致组织氧输送下降,线粒体氧化磷酸化过程受到影响,引起线粒体缺氧。此时,机体能量供应则依赖无氧酵解,使细胞内乳酸生成增加,导致血乳酸水平升高。相对于ScvO2,血乳酸值更容易得到。需要指出,休克时血乳酸升高可能是丙酮酸脱氢酶受到抑制的结果,因此一个时间点的血乳酸值并不直接反映组织氧合水平,特别是对于高动力休克患者而言[15]。有研究[16-17]提示,早期乳酸清除率与患者预后相关;乳酸清除率>10% 可作为组织氧输送恢复的标志,并且也是休克患者能否存活的独立预测因素。也有研究[13]提示,就评价组织氧合状态有效性而言,乳酸清除率与ScvO2相同。由于血乳酸清除率与组织氧合及患者预后相关[16],因此除了SSC建议的液体治疗目标外,我们还引用入院6~12 h乳酸清除率作为早期液体治疗的目标。
血液浓缩可导致包括胰腺在内的组织低灌注,而液体治疗可缓解血液浓缩,改善组织微循环。一些研究[18-20]显示,入院时 HCT>0.47,并且经过24 h治疗仍处于血液浓缩状态的SAP患者的胰腺坏死和器官功能损害几率增加。另有研究[21-22]证实,入院24 h持续血液浓缩是SAP患者预后不佳的危险因素。虽然没有证据支持经过液体治疗改善了血液浓缩状态能够预防胰腺坏死[23],也不能确定 SAP早期最佳HCT值,但是尽早维持 HCT在合理水平(0.30~0.35)以改善微循环和维持氧输送已成为共识。SSC建议HCT应维持≥0.30。本研究显示,多数SAP患者入院时处于血液浓缩状态,经过早期目标指导的液体治疗,血液浓缩状态有明显改善,但仍不能证实早期目标治疗组MODS、胰腺感染和死亡比例的降低与HCT的下降相关。
SAP早期,由于毛细血管通透性增加,液体正平衡量过大导致组织水肿、氧弥散距离增宽,加重组织缺血、缺氧,进而产生器官功能不全。一项回顾性研究显示,入院24 h内输液量超过4L的SAP患者发生急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)的比例明显增加[24]。因此,有学者认为限制性液体治疗可改善SAP患者的预后[25],但限制性液体治疗目标尚不明确和统一。另有研究[26-27]显示,早期大量液体治疗(入院24 h输液量占入院72 h输液总量>33%)可降低SAP患者器官功能不全的发生率和病死率。本研究提示,虽然早期目标治疗组入院24 h内输入液体体积较传统治疗组明显增加,但可显著降低入院3 d的APACHEⅡ和Marshall评分,并在一定程度上降低MODS、胰腺感染和死亡比例,却不增加入院一周内ARDS发生率(早期目标治疗组对传统治疗组:52%vs 62%,P=0.393)。因此,采用SSC建议的早期液体治疗方案对SAP患者是安全、有效的。
需要强调的是,液体治疗过程中应严密监测血流动力学状态,根据获取的相关参数制订和调整液体治疗策略,最终达到合理、安全的治疗目标。液体治疗时应注意,既不要治疗偏向保守产生组织灌注不足,也不可输液过于激进导致心肺负荷加重。为减少大量输注晶体液所导致的组织水肿、肺水肿和腹腔内高压或腹腔室隔综合征的发生,应适当补充胶体液或进行血液滤过。不过有研究[28-29]显示,胶体液在改善休克患者预后方面并不优于晶体液。
SAP继发感染及其转归受多方面因素影响,与患者炎性反应能否减弱或及时终止、炎性反应因子能否有效清除、胰腺坏死是否继续,胰腺感染和其他合并症能否得到有效控制等诸多因素相关。因此,SAP需要综合治疗。以尽早有效地改善组织血流灌注和氧合功能为宗旨,综合多项指标的目标指导下液体治疗方案能否对SAP患者转归起决定性作用尚不清楚。本研究有限的病例结果提示,早期目标指导的液体治疗可在某种程度上缓解SAP病情,但能否减少胰腺坏死、降低胰腺感染率和病死率有待RCT的研究结果。
[1]Mitchell R M,Byrne M F,Baillie J.Pancreatitis[J].Lancet,2003,361(9367):1447-1455.
[2]Johnson C D,Abu-Hilal M.Persistent organ failure during the first week as a marker of fatal outcome in acute pancreatitis[J].Gut,2004,53(9):1340-1344.
[3]Pandol S J,Saluja A K,Imrie C W,et al.Acute pancreatitis:bench to the bedside[J].Gastroenterology,2007,132(3):1127-1151.
[4]Gardner T B,Vege S S,Pearson R K,et al.Fluid resuscitation in acute pancreatitis[J].Clin Gastroenterol Hepatol,2008,6(10):1070-1076.
[5]Huber W,Umgelter A,Reindl W,et al.Volume assessment in patients with necrotizing pancreatitis:a comparison of intrathoracic blood volume index,central venous pressure,and hematocrit,and their correlation to cardiac index and extravascular lung water index[J].Crit Care Med,2008,36(8):2348-2354.
[6]Mole D J,McKeown D.Moving the goalposts?Fluid volume assessment in severe acute pancreatitis[J].Crit Care Med,2008,36(8):2464-2466.
[7]中华医学会外科学分会胰腺外科学组.重症急性胰腺炎诊治草案[J].中华普通外科杂志,2001,16(11):699-700.
[8]Dellinger R P,Carlet J M,Masur H,et al.Surviving Sepsis Campaign guidelines for management of severe sepsis and septic shock[J].Crit Care Med,2004,32(3):858-873.
[9]Marshall J C,Cook D J,Christou N V,et al.Multiple organ dysfunction score:a reliable descriptor of a complex clinical outcome[J].Crit Care Med,1995,23(10):1638-1652.
[10]Huber W.Early goal-directed volume resuscitation in severe acute pancreatitis.(http://clinicaltrialsgov/ct2/show/NCT00894907?term=resuscitation&rank=11.)
[11]Wu B.Goal-directed fluid resuscitation in acute pancreatitis. (http://clinicaltrialsgov/ct2/show/NCT00853515?term=resuscitation&rank=12.)
[12]Barochia AV,charles N,Peter Q,et al.Bundled care for septic shock:An analysis of clinical trials[J].Crit Care Med,2010,38(2):668-678.
[13]Jones A E,Shapiro N I,Trzeciak S,et al.Lactate clearance vs centrcal venous oxygen saturation as goals of early sepsis therapy:a randomised clinical trial[J].JAMA,2010,303(8):739-746.
[14]Dellinger R P,Levy M M,Carlet J M,et al.Surviving sepsis campaign:international guidelines for management of severe sepsis and septic shock:2008[J].Intensive Care Med,2008,34(1):17-60.
[15]Shapiro N I,Fisher C,Donnino M,et al.The feasibility and accuracy of point-of-care lactate measurement in emergency department patients with suspected infection[J].J Emerg Med,2010,39(1):89-94.
[16]Nguyen H B,Rivers E P,Knoblich B P,et al.Early lactate clearance is associated with improved outcome in severe sepsis and septic shock [J].Crit Care Med,2004,32(8):1637-1642.
[17]Arnold R C,Shapiro N I,Jones A E,et al.Multicenter study of early lactate clearance as a determinant of survival in patients with presumed sepsis[J].Shock,2009,32(1):35-39.
[18]Baillargeon J D,Orav J,Ramagopal V,et al.Hemoconcentration as an early risk factor for necrotizing pancreatitis[J].Am J Gastroenterol,1998,93(11):2130-2134.
[19]Lankisch P G,Mahlke R,Blum T,et al.Hemoconcentration:an early marker of severe and/or necrotizing pancreatitis?A critical appraisal[J].Am J Gastroenterol,2001,96(7):2081-2085.
[20]Gardner T B,Olenec C A,Chertoff J D,et al.Hemoconcentration and pancreatic necrosis:further defining the relationship[J].Pancreas,2006,33(2):169-173.
[21]Brown A,Orav J,Banks P A.Hemoconcentration is an early marker for organ failure and necrotizing pancreatitis[J].Pancreas,2000,20(4):367-372.
[22]Gan S I,Romagnuolo J.Admission hematocrit:a simple,useful and early predictor of severe pancreatitis[J].Dig Dis Sci,2004,49(11 -12):1946-1952.
[23]Brown A,Baillargeon J D,Hughes M D,et al.Can fluid resuscitation prevent pancreatic necrosis in severe acute pancreatitis[J].Pancreatology,2002,2(2):104-107.
[24]Eckerwall G,Olin H,Andersson B,et al.Fluid resuscitation and nutritional support during severe acute pancreatitis in the past:what have we learned and how can we do better[J].Clin Nutr,2006,25(3):497-504.
[25]Mao E Q,Tang Y Q,Fei J,et al.Fluid therapy for severe acute pancreatitis in acute response stage[J].Chin Med J(Engl),2009,122(2):169-173.
[26]Gardner T B,Vege S S,Chari S T,et al.Slower rate of initial fluid resuscitation in severe acute pancreatitis is a risk for in-hospital mortality[J].Gastroenterology,2008,134(Suppl 1):A-141.
[27]Gardner T B,Vege S S,Chari S T,et al.Lack of aggressive early fluid resuscitation is associated with organ failure in acute pancreatitis[J].Gastroenterology,2008,134(Suppl 1):A-373.
[28]Finfer S,Bellomo R,Boyce N,et al.A comparison of albumin and saline for fluid resuscitation in the intensive care unit[J].N Engl J Med,2004,350(22):2247-2256.
[29]Perel P,Roberts I.Colloids versus crystalloids for fluid resuscitation in critically ill patients[J].Cochrane Database Syst Rev,2011,16(3):CD000567.

