急性下壁心肌梗死合并Ⅲ度房室传导阻滞分析(附1例)
刘佳炎 陈丹
1 病例资料
患者男性,59岁,因头晕、胸闷2 h就诊。患者于2 h前因饮少许酒后出现有胸闷不适,为持续性,位于胸前区,有压榨感,全身大汗。体检:T测不到,P35次/min,R23次/min,Bp70/30 mm Hg,发育正常,神志清,精神差,检查合作,对答切题,平车入室,双肺呼吸音稍粗,未见明显的干、湿啰音。心界不大,心率35次/min,律欠齐,各瓣膜听诊区未闻及病理性杂音,腹平软,肝脾未及,肠鸣音正常,双下肢无水肿。床边急诊心电图(图1)示:P波与QRS波群无传导关系,各自有其规律性,P-P规则,频率为116次/min,PⅡ直立,PaVR倒置,P-P间期<R-R间期,R-R规则,频率42次/min。QRS波群呈室上性型,时间0.09s,与窦性下传QRS波群基本相同。ST段在Ⅱ、Ⅲ、aVF呈斜直型抬高0.15~0.40 mV,Ⅱ、Ⅲ、aVF呈qR型,TⅡ、Ⅲ、aVF直立,ST 段在Ⅰ、aVL、V2~ V6呈下垂型压低 0.20~0.80 mV,呈对应性改变。心电图诊断:窦性心动过速;交界性逸搏心律;三度房室传导阻滞;显著ST段压低;疑急性下壁心肌梗死。急查心肌标志物:GOT、CK-MB、cTnI未见明显阳性表现。入院后予护心、溶栓(尿激酶)、改善循环、升心律血压等处理。复查心肌标志物示:GOT86u/L、CK-MB104 u/L、cTnI5.05ng/ml。复查心电图(图2)示:ST段在Ⅱ、Ⅲ、aVF呈弓背向上型略抬高,Ⅱ、Ⅲ、aVF 呈 QS 型,TⅡ、Ⅲ、aVF倒置,ST段在Ⅰ、aVL呈水平型略压低。心电图诊断:窦性心律;急性下壁心肌梗死演变过程。
2 讨论
急性心肌梗死是在冠状动脉粥样硬化的基础上,冠状动脉某一支或多支血管内产生血栓或痉挛导致血液急剧减少或中断,其分布区供血处的心肌因严重而持久地急性缺血发生坏死改变。Ⅲ度房室传导阻滞是由于房室传导系统某部有效不应期极度延长,大于逸搏周期,使全部心房冲动均不能传导至心室而引起的完全性房室分离。急性心肌梗死并发Ⅲ度(完全性)房室传导阻滞的发生率约为2.6%,以急性下壁心肌梗死多见[1]。
由于窦房结、房室结血供主要来源于窦房结动脉和房室结动脉,窦房结动脉55%~60%为右冠状动脉发出,40%~45%为旋支发出,房室结动脉90%为右冠状动脉发出,10%为旋支后侧支发出[2]。房室结是联系心房与心室间的兴奋传导的唯一通路,房室结一旦受到损伤极易造成房室传导上的障碍,而支配心肌下壁血供的冠状动脉为右冠状动脉,同样,房室结的血供也主要源于右冠状动脉。所以,右冠状动脉的病变所致的心肌缺血坏死的病变同时也引起房室结的功能损害而出现房室传导阻滞的临床表现。
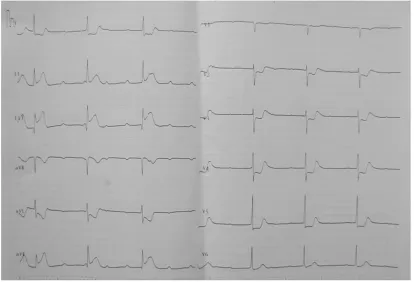
图1 患者入院时心电图

图2 患者复查心电图
急性下壁心肌梗死合并Ⅲ度房室传导阻滞多数是右冠状动脉闭塞引起的房室结缺血所致。房室交界区的动脉供应丰富由3支血管供血,包括房室结动脉、左心房后动脉、房间隔动脉。房室结多由后降支的中隔支发出的房室结动脉供血,三支动脉之间互相吻合形成房室结区动脉网。一支血管阻塞,可从另一支动脉得到补偿,故急性下壁心肌梗死合并Ⅲ度房室传导阻滞常是暂时性的,房室传导阻滞也很快消失。
因为下壁心肌供血来自右冠状动脉,右冠状动脉的病变极易引起窦房结、房室结的功能改变,引发房室传导阻滞、缓慢性心律失常。进而引发心力衰竭,故早期识别心肌梗死合并房室传导阻滞,才能降低死亡率和心力衰竭、心源性休克的发生率。
[1]卢喜烈.301临床心电图学.北京:科学技术文献出版社,2010:278-282.
[2]李广平.实用临床心脏病诊断治疗学.北京:中国医药科技出版社,2002:148-150.

