连续性血液净化在小儿急性肺损伤/急性呼吸窘迫综合征治疗中的应用研究
张英谦,郝京霞,黄 波,杨 娟,朱孟沙,李丽景,张贵英
各种严重损伤可引起全身炎症反应 (SIRS),最终导致多脏器功能衰竭 (MOF),在这一失控过程中,肺脏是最易受伤的靶器官之一。急性肺损伤 (acute lung injury,ALI)和急性呼吸窘迫综合征 (acute respiratory distress syndrome,ARDS)是各种严重损伤引起的机体全身免疫炎症反应失控过程中的不同阶段。ALI广义上指由心源性以外的各种肺内外致病因素所导致的、以进行性呼吸困难和顽固性低氧血症为特征的急性呼吸衰竭,200 mm Hg<氧合指数 (PaO2/FiO2)≤300 mm Hg(1 mm Hg=0.133 kPa)称为ALI(狭义),PaO2/FiO2≤200 mm Hg称为ARDS。其发病机制与早期肺毛细血管内皮细胞与肺泡上皮细胞急性炎症性损伤、通透性增高有关。ALI是危重症患儿常见的致命并发症之一。对ALI的治疗是防止多器官功能障碍综合征 (multiple organ dysfunction syndrome,MODS)、改善危重病患儿预后的重要组成部分。本文通过观察预设监测指标来评价连续性血液净化 (CBP)对ALI/ARDS患儿临床疗效及预后的影响。
1 资料与方法
1.1 一般资料 选取2010年4月—2012年6月收住我院儿科重症监护病房 (PICU)的低氧血症患儿60例为研究对象,其中男24例,女36例;年龄2~38个月,平均 (34.8±14.8)个月;危重症评分70~90分;PaO2/FiO2≤300 mm Hg。诊断标准:(1)急性起病;(2)PaO2/FiO2≤300 mm Hg〔不论呼气末正压 (PEEP)水平如何〕;(3)前后位胸片两侧浸润影;(4)肺动脉楔压≤18 mm Hg或临床无左房压增高证据。
1.2 方法
1.2.1 分组 60例患儿根据PaO2/FiO2分为:ALI组 (200 mm Hg<PaO2/FiO2≤300 mm Hg)30例,进一步采用随机数字表法分为对照1组 (常规综合治疗ALI组)15例,试验1组 (CBP治疗ALI组)15例。对照1组男8例,女7例;平均年龄 (24.8±10.4)个月;危重症评分 (75.4±12.4)分。试验1组男4例,女11例;平均年龄 (38.4±24.1)个月;危重症评分 (84.3±13.9)分。两组患儿性别、年龄、危重症评分比较,差异均无统计学意义 (χ2性别=30.12,t年龄=27.82,t危重症评分=4.91,P > 0.05)。ARDS 组 (PaO2/FiO2≤200 mm Hg)30例,进一步采用随机数字表法分为对照2组(常规综合治疗ARDS组)15例,试验2组 (CBP治疗ARDS组)15例。对照2组男5例,女10例;平均年龄 (28.1±11.8)个月;危重症评分 (80.4±15.7)分。试验2组男7例,女8例;平均年龄 (34.8±22.6)个月;危重症评分(78.9±11.4)分。两组患儿性别、年龄、危重症评分比较,差异均无统计学意义 (χ2性别=29.24,t年龄=28.23,t危重症评分=5.52,P>0.05)。
1.2.2 治疗方法 均进行机械通气,积极治疗原发病,合理应用抗菌药物,维持内环境稳定,心血管支持及保护各脏器功能等。试验1组和试验2组患儿同时进行CBP治疗,观察48 h。具体方法:采用珠海弘升HF400多功能血液净化仪,根据不同年龄选用不同型号单针双腔导管经股静脉置管建立血管通路,血流量50~100 ml/min,术中应用肝素抗凝,首剂50~100 U/kg,维持量5 ~10 U·kg-1·h-1,监测凝血时间,合理调整肝素用量。
1.2.3 监测指标 记录各组不同时间点〔治疗前、治疗后24 h、治疗后48 h(0 h、24 h、48 h)〕的PaO2/FiO2、静态肺顺应性、呼吸道阻力,抽取静脉血用以检测肝肾功能、心肌酶、肿瘤坏死因子α(TNF-α)、C反应蛋白 (CRP)、血乳酸水平,同时记录患儿的呼吸机撤离时间、低氧纠正时间,计算病死率。
1.3 统计学方法 采用SPSS 17.0统计学软件进行统计处理,计量资料以 (±s)表示,两组间比较采用t检验,多组间比较采用单因素方差分析 (one-way ANOVA),组间两两比较采用LSD检验;计数资料采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 各组患儿不同时间点PaO2/FiO2、静态肺顺应性、气道阻力的变化比较 对照1组与试验1组患儿0 h、24 h、48 h PaO2/FiO2、气道阻力组间比较,差异均无统计学意义 (P>0.05);对照1组与试验1组患儿0 h、24 h静态肺顺应性组间比较,差异均无统计学意义 (P>0.05);对照1组与试验1组患儿48 h静态肺顺应性比较,差异有统计学意义 (P<0.05)。对照1组患儿不同时间点PaO2/FiO2、静态肺顺应性、气道阻力组内比较,差异均无统计学意义 (P>0.05);试验1组患儿不同时间点PaO2/FiO2、气道阻力组内比较,差异均无统计学意义 (P>0.05);试验1组患儿不同时间点静态肺顺应性比较,差异有统计学意义 (P>0.05);其中48 h时与0 h、24 h时比较,差异均有统计学意义 (q值分别为5.9200和4.5538,P<0.01,见表1)。对照2组与试验2组患儿0 h、24 h、48 h PaO2/FiO2、静态肺顺应性、气道阻力组间比较,差异均无统计学意义 (P>0.05);对照2组和试验2组患儿不同时间点PaO2/FiO2、静态肺顺应性、气道阻力组内比较,差异均无统计学意义 (P>0.05,见表2)。
表1 对照1组和试验1组患儿不同时间点PaO2/FiO2、静态肺顺应性、气道阻力的变化比较 (±s)Table 1 Comparison of the changes of oxygenation index,static compliance of lung,airway resistance at different time between control 1 group and experiment 1 group

表1 对照1组和试验1组患儿不同时间点PaO2/FiO2、静态肺顺应性、气道阻力的变化比较 (±s)Table 1 Comparison of the changes of oxygenation index,static compliance of lung,airway resistance at different time between control 1 group and experiment 1 group
注:PaO2/FiO2=氧合指数
组别 例数 PaO2/FiO2(mm Hg)静态肺顺应性(L·kPa-1·kg-1)气道阻力(kPa·s-1·L -1)0 h 24 h 48 h对照1组 15 226±100 249±192 276±134 0.016±0.006 0.018 0 h 24 h 48 h 0 h 24 h 48 h±0.004 0.019±0.006 4.5±2.0 4.5±2.3 4.0±2.7试验1组 15 222±110 265±149 295±195 0.017±0.009 0.020±0.006 0.030±0.010 4.7±2.1 4.3±3.3 3.9±2.1 t 671 0.1926 0.1132 P值 0.9177 0.8211 0.2581 0.7230 0.2919 0.0011 0.7值0.1042 0.2282 0.3110 0.3581 1.0742 3.6532 0.2 913 0.8487 0.9107
表2 对照2组和试验2组患儿不同时间点PaO2/FiO2、静态肺顺应性、气道阻力的变化比较 (±s)Table 2 Comparison of the changes of oxygenation index,static compliance of lung and airway resistance at different time between control 2 group and experiment 2 group
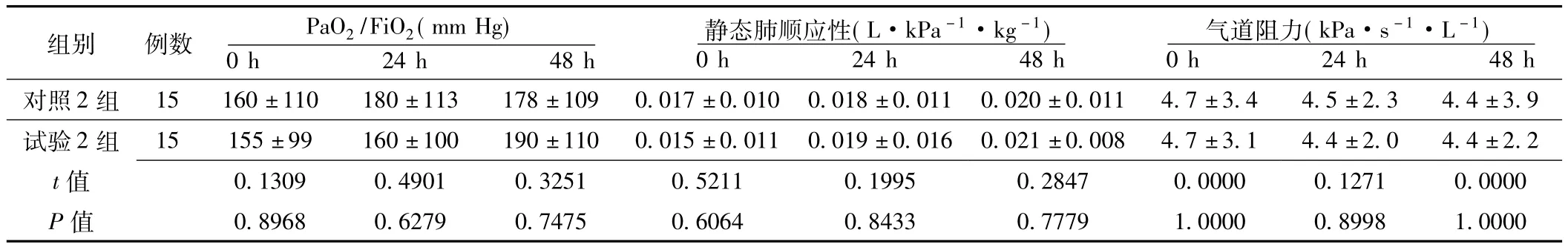
表2 对照2组和试验2组患儿不同时间点PaO2/FiO2、静态肺顺应性、气道阻力的变化比较 (±s)Table 2 Comparison of the changes of oxygenation index,static compliance of lung and airway resistance at different time between control 2 group and experiment 2 group
组别 例数 PaO2/FiO2(mm Hg)静态肺顺应性(L·kPa-1·kg-1)气道阻力(kPa·s-1·L -1)0 h 24 h 48 h对照2组 15 160±110 180±113 178±109 0.017±0.010 0.018 0 h 24 h 48 h 0 h 24 h 48 h±0.011 0.020±0.011 4.7±3.4 4.5±2.3 4.4±3.9试验2组 15 155±99 160±100 190±110 0.015±0.011 0.019±000 0.1271 0.0000 P值 0.8968 0.6279 0.7475 0.6064 0.8433 0.7779 1.0 0.016 0.021±0.008 4.7±3.1 4.4±2.0 4.4±2.2 t 值0.1309 0.4901 0.3251 0.5211 0.1995 0.2847 0.0 000 0.8998 1.0000
2.2 各组患儿不同时间点实验室检查指标的变化比较 对照1组与试验1组患儿治疗24 h、48 h谷氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶 (AST)、TNF-α,0 h、24 h、48 h尿素氮 (BUN),48 h CRP比较,差异均有统计学意义(P<0.05)。对照1组患儿AST 24 h、48 h与0 h,BUN 48 h与0 h比较,差异均有统计学意义 (P<0.05);试验1组患儿ALT 24 h、48 h与0 h,AST 24 h、48 h与0 h,Scr 24 h、48 h与0 h,BUN 24 h、48 h与0 h,CRP 48 h与0 h、24 h比较,差异均有统计学意义 (P<0.05,见表3)。对照2组与试验2组患儿48 h AST比较,差异有统计学意义 (P<0.05);对照2组与试验 2组患儿0 h、24 h AST,0 h、24 h、48 h ALT、Scr、BUN、TNF-α、CRP、血乳酸水平比较,差异均无统计学意义 (P>0.05)。对照2组患儿CRP 24 h与0 h、48 h与0 h、48 h与24 h比较,差异均有统计学意义 (P<0.05);试验2组患儿AST 24 h与0 h、48 h与0 h、48 h与24 h,TNF-α 48 h与0 h、24 h,CRP 24 h与0 h、48 h与0 h、48 h与24 h,血乳酸48 h与0 h、24 h比较,差异均有统计学意义 (P<0.05,见表4)。
2.3 ALI组与ARDS组预后相关指标比较 ALI组呼吸机撤离时间 (94.1±2.4)d,ARDS组 (136.3±14.1)d,两组比较差异有统计学意义 (t=16.1604,P=0.0000);ALI组低氧纠正时间 (19.4±15.1)d,ARDS组 (21.3±10.4)d,两组比较差异无统计学意义 (t=0.5676,P=0.5725);ALI组死亡6例 (20.0%),ARDS组死亡8例 (26.7%),两组病死率比较差异无统计学意义 (χ2=0.3727,P=0.5416)。
表3 对照1组和试验1组患儿不同时间点实验室检查指标的变化比较 (±s)Table 3 Comparison of the changes of laboratory indicators at different time between control 1 group and experiment 1 group
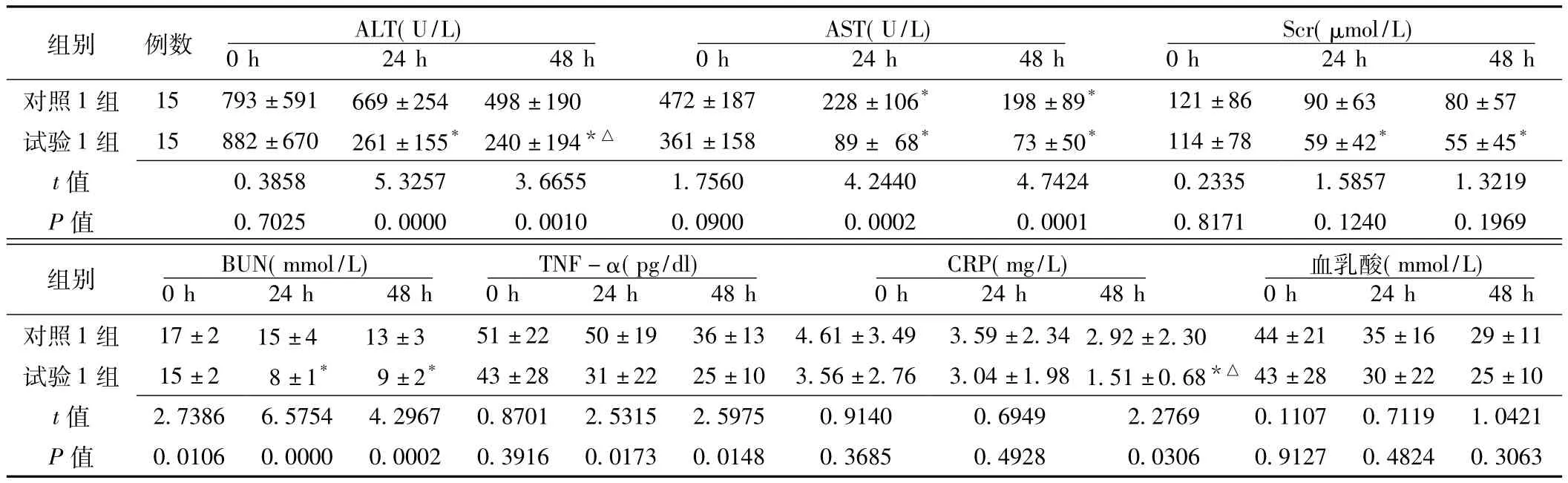
表3 对照1组和试验1组患儿不同时间点实验室检查指标的变化比较 (±s)Table 3 Comparison of the changes of laboratory indicators at different time between control 1 group and experiment 1 group
注:ALT=谷氨酸氨基转移酶,AST=天冬氨酸氨基转移酶,Scr=血肌酐,BUN=尿素氮,TNF-α=肿瘤坏死因子α,CRP=C反应蛋白;与0 h时比较,*P<0.05;与24 h时比较,△P<0.05
组别 例数 ALT(U/L)AST(U/L)Scr(μmol/L)0 h 24 h 48 h对照1组 15 793±591 669±254 498±190 472±187 228±106* 198±89* 121±86 90±63 80±57 0 h 24 h 48 h 0 h 24 h 48 h试验1组 15 882±670 261±155* 240±194*△ 361±158 89± 68* 73±50* 114±78 59±42* 55±45*t 值335 1.5857 1.3219 P值 0.7025 0.0000 0.0010 0.0900 0.0002 0.0001 0.8171 0.1240 0.1969组别 BUN(mmol/L)0.3858 5.3257 3.6655 1.7560 4.2440 4.7424 0.2 TNF-α(pg/dl)CRP(mg/L)血乳酸(mmol/L)0 h 24 h 48 h对照1组 17±2 15±4 13±3 51±22 50±19 36±13 4.61±3.49 3.59±2.34 2.92±2.30 0 h 24 h 48 h 0 h 24 h 48 h 0 h 24 h 48 h 44±21 35±16 29±11试验1组 15±2 8±1* 9±2* 43±28 31±22 25±10 3.56±2.76 3.04±1.98 1.51±0.68*△ 43±28 30±22 25±10 t 685 0.4928 0.0306 0.9127 0.4824 0.3063 140 0.6949 2.2769 0.1107 0.7119 1.0421 P值 0.0106 0.0000 0.0002 0.3916 0.0173 0.0148 0.3值2.7386 6.5754 4.2967 0.8701 2.5315 2.5975 0.9
表4 对照2组和试验2组患儿不同时间点实验室检查指标的变化比较 (±s)Table 4 Comparison of laboratory index changes at different time between control 2 group and experiment 2 group

表4 对照2组和试验2组患儿不同时间点实验室检查指标的变化比较 (±s)Table 4 Comparison of laboratory index changes at different time between control 2 group and experiment 2 group
注:与0 h时比较,*P<0.05;与24 h比较,△P<0.05
组别 例数 ALT(U/L)AST(U/L)Scr(μmol/L)0 h 24 h 48 h对照2组 15 997±764 754±444 607±486 498±104 450±130 390±133 0 h 24 h 48 h 0 h 24 h 48 h 119±56 101±85 85±64试验2组 15 1 026±850 882±560 641±514 530± 57 380± 94* 240± 54*△ 102±42 98±62 73±66 t 值406 0.1104 0.5055 P值 0.9225 0.4936 0.8579 0.3050 0.1021 0.0004 0.3550 0.9129 0.6171组别 BUN(mmol/L)0.0982 0.6937 0.1807 1.0450 1.6899 4.0472 0.9 TNF-α(pg/dl)CRP(mg/L)血乳酸(mmol/L)0 h 24 h 48 h对照2组 16±9 15±7 12±5 42±19 39±5 35±7 4.79±0.95 3.89±1.04*2.97±1.23*△ 43±20 36±15 29±13 0 h 24 h 48 h 0 h 24 h 48 h 0 h 24 h 48 h试验2组 14±25 12±3 10±4 40±8 37±8 30±9*△ 5.13±1.08 3.54±0.89*2.10±1.10*△ 40±8 37±8 30± 9*△t 155 0.9903 2.0420 0.5394 0.2278 0.2449 P值 0.7728 0.1383 0.2365 0.3542 0.4185 1.0002 0.3值0.2915 1.5256 1.2097 0.9420 0.8211 1.6984 0.9 678 0.3305 0.0507 0.5939 0.8214 0.8083
3 讨论
各种严重的损伤和感染等导致ALI的病因非常复杂,目前确认的是:肺损伤是全身炎症反应综合征的一部分,通过炎性递质释放,作用于肺泡毛细血管膜的特定成分,导致肺泡毛细血管损伤和通透性增高为其早期的病理特征。
对于ALI的治疗,临床上主要包括积极治疗原发病,机械通气治疗,抗感染、降低氧耗、纠正酸碱平衡紊乱等。目前,机械通气仍是治疗ALI最重要的治疗手段之一[1],但呼吸支持治疗不能从本质上改善ALI患者的预后。根据肺损伤的发病机制,调控机体失控的炎症反应,探索包括连续性血液净化治疗在内的新治疗措施是今后研究的重要方向。血液净化可以非选择性地清除循环中大量可溶性炎性递质,如TNF-α、白介素 (IL) -1、IL-6、IL-8、C3a、C5a等,而不是单一的某种炎性因子[2-3],从而重建机体免疫内稳态。血液净化技术日趋成熟,其临床应用已扩展至多种领域,作为各种危重症疾病救治中的一项重要治疗手段之一[4],其临床应用非常安全可靠。血液净化技术治疗ALI的机制可能为:通过高容量血液滤过清除血液循环中的炎性递质[5];稳定持续调节水电解质、酸碱平衡,保持机体内环境稳定[6]。本研究结果显示,经CBP治疗后,患儿ALT、AST、Scr、BUN、TNF-α、CRP水平均有所下降,且ALI患儿实验室检查指标改善出现时间较早、改善指标较多。CBP治疗易早期应用于ALI患儿,防止病情进一步发展至ARDS。
越来越多的研究证明,CBP治疗SIRS以及MODS患者取得了很大进展[7-9]。而 ARDS作为 MODS在肺部的表现,是MODS的组成部分之一,两者有着相同的发病机制[10]。有研究证明[11],犬ALI模型中,与常规治疗组相比,采用CBP治疗可降低炎性细胞因子的血浆浓度,减轻肺水肿,从而降低肺泡毛细血管通透性及炎症反应,同时增加心搏出量,降低肺动脉压力,改善氧合指标,提高心肺功能,降低病死率。本研究表明,经CBP治疗后患儿肝肾功能有所改善,说明CBP治疗可有效改善ALI患儿的脏器功能,且在病情早期干预效果更明显。
本研究结果显示,行CBP治疗后静态肺顺应性有所改善,考虑与炎性递质的清除及脏器功能改善有关。ALI组呼吸机撤离时间缩短,说明对ALI的早期干预较ARDS的效果更显著。
CBP作为ALI抢救治疗中的重要手段,可以改善患儿的脏器功能,而且在ALI的不同阶段,早期应用CBP治疗要优于晚期应用。所以,尽早行CBP治疗可以改善ALI患儿的预后,降低其病死率。
1 Cereda M,Foti G,Marcora B,et al.Pressure support ventilation in patients with cute lung injury [J].Crit Care Med,2000,20:1269.
2 De Verse SA,Colardyn FA,Philippe JJ,et al.Cytokine removal during continuous hemofiltration in septic patients [J].J Am Soc Nephrol,1999,10(4):846-853.
3 Heering P,Morgera.S,Schmiz FJ,et al.Cytokine removal and cardiovascular hemodynamics in septic patients with continuous veno-venous hemofiltration [J].Intensive Care Med,1997,23(3):288-296.
4 季大玺,龚德华.连续性血液净化在非肾脏病患者中的应用 [J].肾脏病透析与肾移植杂志,2004,13(5):453-454.
5 Ratanarat R,Brendolan A,Piecinni P,et al.Pulse high-volumehaemofiltration for treatment of severe sepsis:effects on hemody-namics and survival[J].Critical Care,2005,9(4):294 -302.
6 于光,田野平,袁伟杰,等.连续性血液净化对全身炎性反应综合征合并急性肾衰患者血浆炎性介质水平的影响[J].中国急救医学,2002,22(2):74-77.
7 ellomo R,Baldwin I,Ronco C.High Volume hemofiltration [J].Contrib Nephrol,2001,132:375.
8 Cole L,Bellomo R,Journois D,et al.High-volume hem of iltration in human septic shock [J].Intensive Care Med,2001,24(6):978.
9 Bellomo R,Baldw in I,Cole L,et al.Preliminary experience with high- volume hemofiltration in human septic shock [J].Kidney Int,1998,5(66):S182.
10 Bone RC,Balk R,Slotman G,et al.Adult respiratory distress syndrome,sequence and importance of development of multiple organ failure [J].Chest,1992,101(2):320.
11 Su X,Bai C,Hong Q,et al.Effect of continuous hemofiltration on hemodynamics,lung inflammation on hemodynamics,lung inflammatidon and pulmonary edema in a canine model of acute lung injury [J].Intensive Care Med ,2003,29(11):2034-2042.

