肥胖及非肥胖首诊2型糖尿病患者胰岛素分泌、胰岛素抵抗情况及干预效果分析
周 伟 周卫东
长沙巿第八医院内分泌科,湖南 长沙 410000
近年来,随着生活水平的提高,肥胖及2型糖尿病(T2DM)患者在全球范围内发病率明显升高,研究显示,50%以上的糖尿病发病与肥胖有密切关系[1]。研究认为肥胖引起胰岛素抵抗,最终导致糖尿病发生,且肥胖T2DM患者血中游离脂肪酸等含量增高,为维持正常的血糖水平,胰岛β细胞需要分泌更多的胰岛素,从而加重了其负担[2]。目前国内关于首诊T2DM患者患者肥胖及非肥胖患者胰岛素敏感及分泌功能的研究较少,本文笔者选择200例首诊糖尿病患者,探讨肥胖对胰岛功能的影响及药物干预效果,现报道如下:
1 资料与方法
1.1 一般资料
选择我院2011年3月~2012年3月收治的首诊T2DM患者200例为研究组,其中,男84例,女116例;年龄33~56岁,体质量指数18~31 kg/m2;空腹血糖水平为5.8~11.4 mmol/L。根据体质量指数分为肥胖组 (BMI≥24 kg/m2)118例及非肥胖组(BMI<24 kg/m2)82例。选择同期糖耐量实验正常的80例健康者为对照组,其中,男33例,女47例;年龄28~60岁;体质量指数19~30 kg/m2。根据体质量指数分为肥胖组(BMI≥24 kg/m2)44 例,非肥胖组 36 例(BMI<24 kg/m2)。两组性别、年龄、体质量指数比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
本文所有研究对象纳入研究时均知情同意,入组后测定空腹血糖(FBG)、空腹胰岛素(FINS)水平,以及餐后 30、60、120 min血糖及胰岛素水平,采用葡萄糖氧化酶法测定患者血糖水平,采用放射免疫法测定胰岛素水平(美国DSL公司胰岛素检测试剂盒)。
根据所测得数据按公式计算,稳态模型评估的胰岛素抵抗指数(HOMA-IR)=FBG×FINS/22.5[3],胰岛素敏感指数(SEN)=-ln(FBG×FINS)[4],胰岛素早期分泌指数以糖负荷后30 min胰岛素增加值与血糖增加值的比值表示,即△I30/△G30[5],稳态模型评估的胰岛β细胞功能指数(HOMA-β)=100×FINS/(FBG-3.5)[6]。
糖尿病患者给予格列齐特治疗干预,30~120 mg/d,治疗1~3个月,治疗中,每2周监测血糖,当空腹血糖≤6.1 mmol/L及餐后血糖≤7.8 mmol/L时,再持续服药2周后停药,停药后2 d行口服糖耐量监测,测定空腹及餐后血糖及胰岛素。
1.3 统计学方法
采用SPSS 17.0统计学进行统计学分析,计量资料数据以均数±标准差()表示,组间比较采用t检验,多组间比较采用方差分析,对于不符合正态分布的数据进行正态化转换后再进行统计分析。P<0.05表示差异有统计学意义。
2 结果
2.1 两组间、组内HOMA-IR比较
研究组和对照组中,肥胖患者HOMA-IR均明显高于非肥胖患者,且研究组整体HOMA-IR高于对照组,差异有统计学意义(P<0.05),见表1。HOMA-IR水平排列的顺序为肥胖糖尿病者>非肥胖糖尿病者>正常人群肥胖者>正常人群非肥胖者。
表1 两组间、组内HOMA-IR比较()
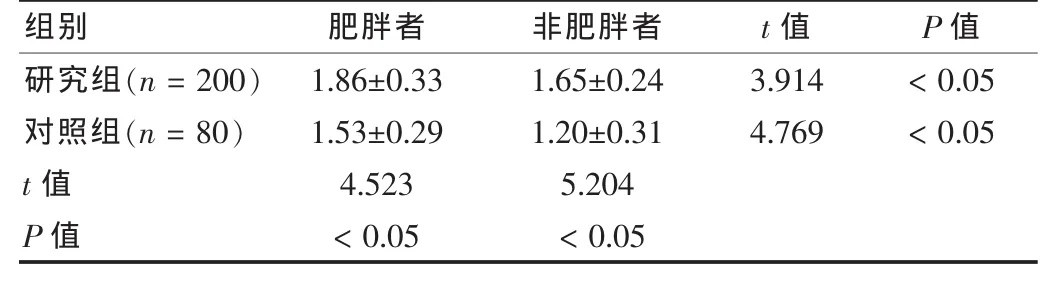
表1 两组间、组内HOMA-IR比较()
组别 肥胖者 非肥胖者 t值 P值研究组(n=200)对照组(n=80)3.9144.769<0.05<0.05 t值 P值1.86±0.331.53±0.294.523<0.051.65±0.241.20±0.315.204<0.05
2.2 糖尿病患者同一血糖水平不同体重者胰岛功能变化
研究组患者中,在不同血糖水平上,肥胖组患者胰岛素敏感性均低于非肥胖者,差异有统计学意义(P<0.05),但胰岛素分泌要优于同一血糖水平的非肥胖患者,但差异无统计学意义。见表2。此外随着空腹血糖水平的升高,胰岛功能恶化,胰岛素敏感性降低,早期分泌指数及胰岛β细胞功能指数均降低。
表2 糖尿病患者同一血糖水平不同体重者胰岛功能变化()
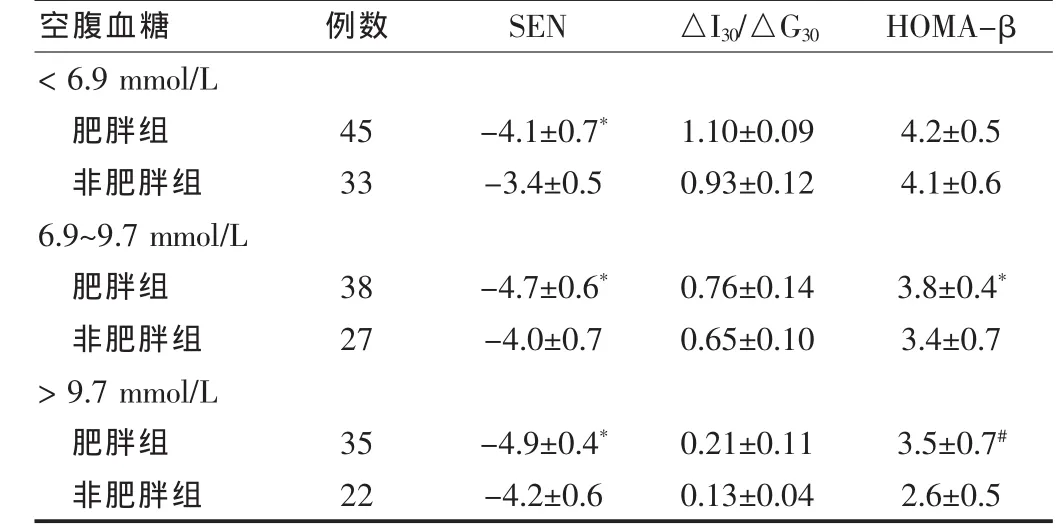
表2 糖尿病患者同一血糖水平不同体重者胰岛功能变化()
注:同一血糖水平内,与非肥胖组比较,*P<0.05,#P<0.01
2.3 药物干预对不同体重糖尿病患者胰岛素敏感性及分泌的影响
药物干预后全部患者血糖降低,胰岛素敏感性及分泌功能增高。肥胖患者HOMA-β和△I30/△G30增高值明显高于非肥胖者(P<0.05),SEN 增高值低于非肥胖患者(P<0.05),肥胖及非肥胖患者空腹血糖及餐后2 h血糖的改变值比较,差异无统计学意义(P>0.05)。见表3。
表3 不同体重糖尿病患者药物干预对胰岛素敏感性及分泌的影响()
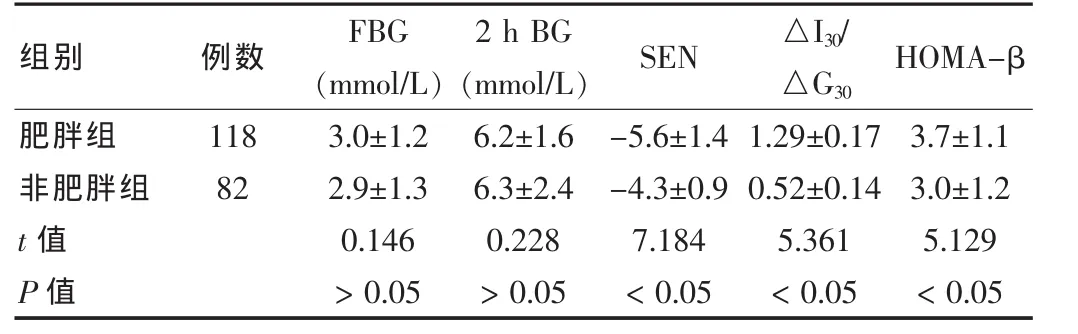
表3 不同体重糖尿病患者药物干预对胰岛素敏感性及分泌的影响()
注:表中数据均为药物干预治疗前后的差值
组别 例数 FBG(mmol/L) (mmol/L) SEN △I30/△G30 2 h BG HOMA-β肥胖组非肥胖组t值P值118823.0±1.22.9±1.30.146>0.056.2±1.66.3±2.40.228>0.05-5.6±1.4-4.3±0.97.184<0.051.29±0.170.52±0.145.361<0.053.7±1.13.0±1.25.129<0.05
3 讨论
T2DM又称非胰岛素依赖糖尿病,可以使用口服降糖药物来控制血糖。T2DM是在各种致病因素的作用下,经过漫长的病理过程而形成的,致病因子导致正常的血液结构平衡被破坏,血中胰岛素效力相对减弱,经过体内反馈系统的启动,首先累及胰岛,使之长期超负荷工作失去代偿能力。传统的临床研究认为T2DM是遗传与环境因素共同作用的结果,至于其他的发病影响因素,近年来临床研究已经证实,肥胖与T2DM发生的关系密切,已成为T2DM主要的危险因素,而肥胖诱发的脂代谢紊乱、全身炎症状态、高胰岛素血症是导致胰岛素抵抗的主要原因。同时β细胞为维持正常的血糖水平需要更多地分泌胰岛素,这就进一步导致β细胞负担加重,引发T2DM。
在糖尿病患者及正常对照者中,肥胖患者的胰岛素抵抗情况均明显高于非肥胖患者,并且在不同空腹血糖水平的患者中,肥胖患者胰岛素敏感性明显低于非肥胖者,而HOMA-β和△I30/△G30要高于肥胖患者,提示肥胖患者胰岛素敏感性差,但是在改善β细胞功能方面有较大潜力。这与国外报道相符,其中,Park等[7]报道显示,T2DM患者空腹C肽与体质量指数密切相关,与非肥胖患者比较,肥胖者血C肽水平低,需要胰岛素治疗的比例高。研究显示,在T2DM患者中,体质量指数与HOMA-IR成正负相关,与HOMA-β成正相关[8]。
临床糖尿病研究显示,糖尿病患者高血糖本身可以导致其发生胰岛素抵抗,并损害其胰岛素分泌功能,控制血糖后,胰岛素抵抗及分泌情况会得到部分改善[9-10]。因此对于首诊[8]患者来讲,高糖毒性也是导致其胰岛素作用及分泌受限的一个因素。本文对首诊[8]患者进行1~3个月的血糖干预治疗后,可见其血糖水平降低,胰岛素敏感性、胰岛素分泌功能均有所增强,但是肥胖患者SEN增加值明显低于非肥胖患者,而HOMA-β和△I30/△G30增高值明显高于非肥胖者(P<0.05),说明血糖干预治疗可以明显改善肥胖患者胰岛素分泌功能,改善非肥胖患者胰岛素敏感性。这也从侧面说明高糖毒性确实在一定程度上导致了非肥胖患者胰岛素抵抗,而控制血糖可有效改善非肥胖患者胰岛素敏感性。对于肥胖糖尿病患者,其治疗则更有希望,因为其β细胞功能潜力较大,控制高血糖,其分泌胰岛素的功能还可以得到很大程度上的恢复,而胰岛素敏感性则可通过控制血糖的同时改善体重来提高。
综上所述,笔者得出以下结论:对于首诊T2DM患者,肥胖者胰岛素抵抗状态强于非肥胖者,胰岛素敏感性低于非肥胖者,胰岛分泌功能指数高于非肥胖者。肥胖及非肥胖糖尿病患者胰岛素敏感性及分泌功能均随着空腹血糖水平的升高而恶化。药物控制血糖水平可使肥胖患者分泌功能显著恢复,而非肥胖患者敏感性恢复更明显。
[1]胡伟峰,李立明.2型糖尿病危险因素研究进展[J].中国全科医学,2001,4(4):253-255
[2]马骏,王建华,王正伦,等.2型糖尿病危险因素的病例对照研究[J].中华流行病学杂志,2001,22(5):365-367.
[3]沈静雪,田坚.35例初发2型糖尿病伴肥胖患者的胰岛功能测定及分析[J].山东医药,2011,51(23):79-80.
[4]Li GW,Lillioja S,Peter H.Introduction of a new index of insulin sensitivity[M].Japan:Kobe,1994:489.
[5]刘军,查英,盛励,等.腹型肥胖患者胰岛β细胞功能和胰岛素敏感性的变化[J].复旦学报:医学版,2006,33(3):393-396.
[6]洪洁,顾卫琼,张翼飞,等.肥胖和非肥胖2型糖尿病患者胰岛素敏感性和 B 细胞功能研究[J].中国糖尿病杂志,2003,11(2):96-99.
[7]Park JY,Lee Ku,Kim HK,et al.Past and current obesity in Koreans with noninsulin-dependent diabetes mellitus [J].Diabetes Res Clin Pract,1997,35(1):49-56.
[8]吴红艳,陈璐璐,郑涓,等.腰围/身高比值与2型糖尿病患者胰岛素抵抗及胰岛B细胞功能的关系[J].中国现代医学杂志,2008,18(4):496-498.
[9]张莉,彭雯,于园,等.新诊断2型糖尿病患者体质量指数和年龄与胰岛功能关系的观察[J].中华全科医师杂志,2010,9(6):397-400.
[10]毛林浩,王飞玲.规范化胰岛素注射对糖尿病患者血糖的影响[J].现代医院,2011,11(3):64-65.

