动脉性消化道出血患者介入治疗后复发情况及原因分析
韦树长,苏 江
消化道大出血是临床常见急症,病死率较高,内科保守治疗疗效不佳且易复发。外科手术治疗具有一定的盲目性,风险较大。介入治疗是一种治疗动脉性消化道出血非常有效的措施[1],止血效果肯定,疗效快,已成为消化道大出血的首选诊断与治疗方法。国内外文献在疗效随访及并发症防治方面报道较多,而有关治疗后复发的研究报道较少。本研究回顾性分析2005年1月—2011年5月我院接受介入治疗的72例消化道出血患者的临床资料,就其复发原因及预防措施进行探讨,现报道如下。
1 资料与方法
1.1 一般资料 本组72例患者中男43例,女29例,年龄31~71岁,平均 (47.8±3.1)岁,出血原因:红斑狼疮3例,糖尿病6例,溃疡性出血31例,炎症性出血7例,食管贲门黏膜撕裂症4例,胃肠道术后吻合口出血9例,胃十二指肠假性动脉瘤2例,血管畸形7例,肿瘤性出血3例。所有患者经内科或外科保守治疗失败,或因出血部位不明确、出血量大不具备外科手术条件,考虑为消化道动脉性大出血转入我科行数字减影血管造影 (DSA)检查及介入治疗。病例选取标准:(1)符合上消化道出血诊断标准:柏油样便,呕吐鲜血或咖啡样物,头晕甚至晕厥,心悸,乏力;(2)实验室检查:呕吐物、胃液或粪便隐血实验阳性,外周血红细胞计数、血细胞比容及血红蛋白浓度下降;(3)发病24 h内胃镜检查提示上消化道出血;(4)无介入治疗禁忌证,患者本人或家属知情同意。
1.2 方法 采用Seldinger穿刺技术行股动脉穿刺,成功后送入短导丝和导管鞘,将5F RH或Cobrot导管顺导管鞘送至腹腔动脉、肠系膜上下动脉,如有必要超选择至胃左动脉、肠系膜上下动脉分支、肝动脉、膈动脉等造影,观察造影剂在动脉期、毛细血管期和静脉期的改变,见有造影剂外溢或异常血管,将导管继续超选择至直接出血动脉或异常血管供血动脉,如不能超选择至供血动脉,则经上述导管内插入微导管,尽量接近出血动脉,然后注入栓塞材料 (明胶海绵、弹簧钢圈),再次造影检查出血是否停止。如通过上述血管造影检查未发现明显异常出血征象,则根据临床诊断最有可能出血部位将导管头置于肠系膜上动脉或胃左、胃十二指肠动脉开口处,灌注血管收缩药物 (垂体后叶素),固定导管后通过微量泵以0.2 U/min的速率持续灌注24 h,再次造影观察并结合患者临床情况拔管,结束操作。所有患者行介入治疗后随访观察1个月,对消化道出血复发的患者重复行介入治疗。记录并分析介入治疗后血管内栓塞组与灌注血管收缩药物组复发率的差异及介入治疗后患者复发的原因。
1.3 统计学方法 应用SPSS 13.0软件进行统计学分析,率的比较采用χ2检验,以p<0.05为差异有统计学意义。
2 结果
2.1 造影情况 栓塞组造影剂外溢27例,表现为逐渐增大的小片状造影剂聚集,静脉期后随肠蠕动慢慢消失;肿瘤性病变3例,动脉期血管分支增多、迂曲、不规则,实质期可见病变部位较浓的染色,均匀或不均匀呈斑片状染色,随着时间推移其密度影逐渐消失;血管畸形7例,表现为供血动脉增粗,引流静脉早期显影及明显增粗、迂曲,实质期可见毛细血管不规则团絮状、片状染色;假性动脉瘤2例,呈囊状膨出和动脉残端形成。灌注血管收缩药物组患者血管造影检查未发现明显异常出血征象。
2.2 治疗情况 栓塞组39例血管造影异常患者接受动脉栓塞治疗,术后2例复发,复发率为5.2%。其中1例十二指肠动脉残端出血患者于第一次造影未能发现而没有进行栓塞,于26 h后复发,另1例假性动脉瘤患者于术后1周再出血,造影复查其远端供血动脉未被栓塞。灌注血管收缩药物组33例患者经导管灌注垂体后叶素,25例止血,8例在持续灌注24 h后仍有出血,其中3例患者在对症支持处理后行外科手术止血,3例签字放弃治疗出院,2例死亡。术后11例复发,复发率为44.0%。栓塞组与灌注血管收缩药物组复发率比较,差异有统计学意义 (χ2=11.921,P=0.001)。两组术后无一例患者出现肠梗死等严重并发症。
3 讨论
消化道出血是临床常见急症,病因复杂,DSA不仅能快速发现出血部位,并且大部分患者可经导管栓塞治疗和经导管灌注血管收缩药物治疗,但后者的临床成功率较低且复发的几率高。胡庭杨等[2]报道垂体后叶素灌注组和栓塞组的术后复发率分别为44.4%和23.7%。为减少或防止介入治疗后再出血,探讨其复发的原因是必要的,其复发的主要原因可能与引起出血的原发疾病进展、造影的阳性率及操作技术有关。
本研究结果表明,灌注血管收缩药物组的复发率明显高于血管内栓塞组,栓塞治疗可降低介入治疗后出血的复发率,但其前提是必须明确出血部位。提高造影的阳性率是提高介入治疗疗效的关键,其主要受出血速率的影响;少量的出血或出血速度慢时血管造影无阳性表现,特别是对血管先天畸形及动脉瘤出血的诊断。Nussbaun等[3]实验证实,当肠道动脉出血速率>0.5 ml/min时动脉造影才有可能表现为造影剂外溢征象。本组患者中有27例出现造影剂外溢征象 (见图1),阳性率较低,为37.5%;12例肿瘤性病变、血管畸形和假性动脉瘤患者未见明显造影剂溢出 (见图2~3)。其主要原因是消化道出血患者常先予以内科保守治疗,无效后才考虑介入治疗,内科保守治疗常用的止血药为缩血管药物,如垂体后叶素,这些缩血管药物使出血病灶的供血动脉收缩,使得病灶的出血量减少或暂时停止,造影时出现假阴性表现,使造影检查的阳性率降低。笔者的经验是消化道出血患者在行DSA诊断前1~2 h停止使用所有缩血管药物,仅靠输血、输液维持患者的血压;必要时在确保安全的条件下使用少量扩血管药物,以提高血管造影的阳性率。
影响血管造影阳性率的另一重要因素是操作者的综合诊断能力,许多情况下介入治疗需进行即时诊断,而诊断的正确与否对治疗方案的影响很大。本研究中漏诊1例十二指肠动脉假性动脉瘤患者,在第一次造影时虽然注意到此动脉残端,但当时未见造影剂溢出且患者的血压趋于稳定,误认为该患者出血已停止而放弃了进一步治疗。26 h后患者再次出血时重新仔细分析第一次造影的影像资料,结合患者6年前有胃肠道手术史最终确定了出血病灶,导管超选择至病变处后将其栓塞,患者血压逐渐上升,随访未发现复发迹象 (见图2)。吸取了之前患者的经验,另外1例患者根据造影结果直接将假性动脉瘤腔栓塞,但未将动脉瘤的近侧动脉和远侧动脉完全栓塞而导致1周后复发,考虑周围潜在的侧支动脉开放可能[4],再次介入将动脉瘤的近端动脉和远端动脉栓塞后随访亦未见复发 (见图3)。因此,操作者在具备扎实的影像诊断知识基础上,还应熟悉相关的临床知识。
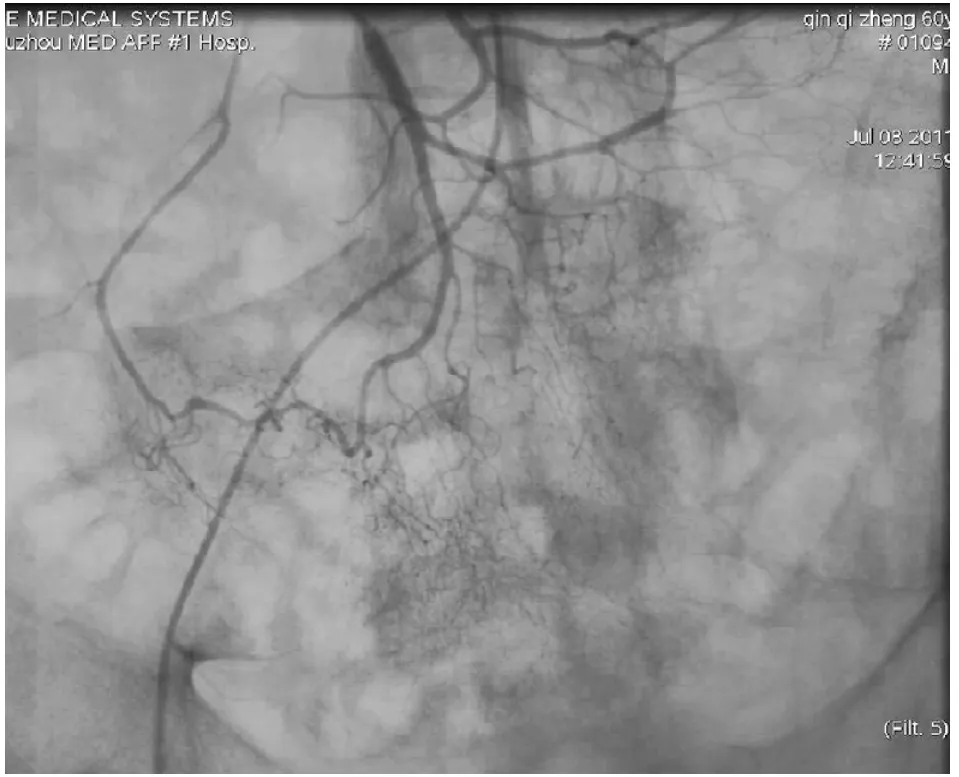
图1 造影剂外溢征象Figure 1 The contrast medium overflows from the blood vessel

图2 动脉残端形成栓塞前后Figure2 The stump of artery formed and after embolization

图3 胃十二指肠动脉假性动脉瘤栓塞前后Figure 3 The gastroduodenal artery pseudoaneurysm and after embolization
操作技术的熟练度也是影响介入治疗疗效的重要因素,文献报道导管头置于3~4级动脉开口造影时出血阳性率高于置于2级动脉开口处[5]。其原因有二:一是血管受到刺激后可引起短暂的收缩或痉挛,二是部分出血分支血管常过度迂曲导致其长度增加。只有将导管头端置于3~4级动脉,对比剂形成局部的高流量才能满足病灶显影要求。这要求操作者应具有超选择插管技术,尽可能将导管插至2级血管分支以下造影,提高病灶的显影率以便栓塞。为确保栓塞效果,在栓塞时导管应尽量接近出血病灶的供血动脉。如栓塞时超选择插管困难,在条件允许的情况下采用微导管技术多可成功,在提高栓塞效果的同时又很好地控制栓塞水平,减少肠梗死等并发症的发生[6]。对于一些由原发病进展引起的出血复发,其复发时间有快有慢,可能与原发病的严重程度和进展速度有关。无论是局部病变的发展还是病变引起的凝血功能异常,只要是病变发展,均有可能再次引起出血。特别对于全身性疾病引起胃肠道出血的患者,其复发的几率较高,笔者的经验是止血后不应立即拔管,可考虑保留导管24 h。本研究中3例红斑狼疮患者在介入治疗后均出现复发,其中2例术后保留了导管,为再出血时及时应用药物进行止血赢得了宝贵的时间,同时可通过导管造影了解治疗效果。需要明确的是,止血只是治疗的一个过程,止血后进一步治疗原发疾病才是降低复发率的根本所在。
介入治疗消化道出血是内科药物和外科手术治疗之外的第三种有效的治疗措施,可明显提高消化道出血患者的抢救成功率[7-8]。但对于下消化道供血动脉的栓塞治疗仍有争议,因为有发生肠梗死和明显肠缺血的可能,近年来强调微导管的使用,对于一些病变如血管畸形、肿瘤的栓塞是可行的,其他出血病变还是以灌注血管收缩药物为主,复发的可能性较大,此时需要外科手术在内的各专业科室协同处理。因此,熟悉介入治疗后复发的原因及预防措施对提高介入治疗疗效,降低患者病死率及改善预后均有重要的临床意义。
1 Holme JB,Nielsen DT,Funch-Jensen P,et al.Transcatheter arterial embolization in patients with bleeding duodenal ulcer:an alternative to surgery[J].Acta Radiol,2006,47:244-247.
2 胡庭杨,俞文强,毛颖民,等.消化道大出血外科术前介入治疗的策略和临床价值[J].介入放射学杂志,2009,18(12):936-940.
3 Nussbaum M,Baum S.Radiographic demonstration of unknown sites of gastrointestinal bleeding[J].Surgery,1963,14:347.
4 王宁军,杨维竹,江娜.内脏假性动脉瘤出血的栓塞治疗 [J].介入放射学杂志,2009,18(6):414-416.
5 施海彬.介入放射诊疗策略 [M].北京:科学技术出版社,2008:2,217.
6 佟小强,杨敏,王健,等.超选择动脉栓塞术治疗动脉性消化道出血 [J].介入放射学杂志,2008,17(10):732-734.
7 杨利,陈自谦,杨熙章.严重消化道出血的多学科治疗模式探讨[J].当代医学,2010,6(35):652-654.
8 吴航宇,张平,程霞,等.急性上消化道出血规范化治疗与经验性治疗初步对照研究[J].中国全科医学,2010,13(12):4124.

