老年痴呆患者睡眠障碍的临床特征
李明秋 黄海华 江皋轩 牟 鑫 陈庆宏 (江汉油田总医院老年病科,湖北 潜江 433121)
老年痴呆患者睡眠障碍的临床特征
李明秋 黄海华 江皋轩 牟 鑫 陈庆宏 (江汉油田总医院老年病科,湖北 潜江 433121)
老年痴呆;睡眠障碍;临床特征
睡眠障碍是老年痴呆患者主要的神经精神症状之一,不仅使患者认知功能、行为能力进一步加重,加快衰退进程,也给照料者带来了严重影响〔1〕。我们对老年痴呆患者的睡眠状况进行了7年的临床观察,为开展老年痴呆睡眠障碍的分型诊断和针对性治疗打下基础。
1 资料与方法
1.1 研究对象 痴呆组为2004年1月至2010年12月入住我院托老康复中心患有老年痴呆的老人262例,其中:阿尔茨海默病(AD)138例,血管性痴呆(VD)87例,混合性痴呆(MD)39例。男113例,女149例,年龄65~80岁,平均(71.17±3.74)岁。轻度痴呆102例(CDR评分为1分),中度痴呆(CDR评分为2分)112例,重度痴呆(CDR评分为3分)48例。所有患者诊断均符合美国精神障碍《诊断与统计手册》第四次修订版(DSM-Ⅳ)和美国神经学会、语言障碍和脑卒中-老年性痴呆、相关疾病学会(NINCDS/ADRD)制定的老年痴呆诊断标准〔2〕。对照组为随机选择同期正常老人262例,男121例,女141例,年龄66~80岁,平均(71.45±3.76)岁。既往病史、生活背景与老年痴呆组患者相似,性别、年龄比较差异无统计学意义。排除标准:各种可能影响睡眠的疾病如慢性阻塞性肺病、心绞痛、脑卒中、疼痛性疾病等,各类神经症,营养不良,严重感染,留置导尿,药物或酒精成瘾者。
1.2 研究方法 采用匹兹堡睡眠质量指数量表(PQSI)、爱泼沃斯思睡量表(ESS)和本院编制的老年痴呆患者睡眠日志进行评价。所有睡眠障碍的诊断标准依据文献〔3〕。所有资料收集和临床诊断均由专科医生完成。PQSI评价标准:PQSI总分≥7分判定为睡眠质量差;PQSI因子Ⅱ≥2分判定为入睡困难。ESS评价标准:ESS评分在7~9分为可疑日间过度思睡(EDS),ESS评分≥10分为EDS。为了详细观察老年痴呆患者睡眠特征,睡眠日志,增加了以下观察项目:片段睡眠(睡眠平均觉醒次数>3次/夜,且醒后5 min内不能再次入睡者)、早醒(比期望的时间提前2 h)、夜间躁动或过度活动、梦魇、打鼾、尖叫、睡眠-觉醒节律紊乱、日落激越、不宁腿综合征(RLS)、睡眠周期性肢体运动障碍(PLMS)、阻塞性睡眠呼吸暂停综合征(OSAS)等。
1.3 统计学方法 采用SPSS17.0统计软件,数据用±s表示。计数资料采用χ2检验,组间计量资料采用t检验。
2 结果
2.1 两组PQSI评分比较 痴呆组PQSI评分为2~19分,平均(10.42±5.35)分;对照组 PQSI评分为0~16分,平均(5.67±3.95)分,两组比较差异有统计学意义(P<0.01)。痴呆组PQSI总分≥7分有189例(72.14%),对照组为74例(28.24%),两组差异显著(P<0.01)。见表1。
2.2 两组ESS评分比较 痴呆组ESS评分为2~21分,平均(7.83±3.26)分;对照组ESS评分为0~15分,平均为(3.76±3.18)分,两组比较差异有统计学意义(P<0.01),见表2。
2.3 两组睡眠障碍比较 痴呆组与对照组比较,打鼾差异无统计学意义(P>0.05);其他指标差异均有统计学意义(P<0.05,P<0.01),见表3。痴呆组患者睡眠障碍的主要表现为入睡困难、早醒、片段睡眠、日落激越、睡眠-觉醒节律紊乱、EDS、RLS等发病率见表3。
表1 痴呆组与对照组PQSI各因子评分比较(±s,n=262)
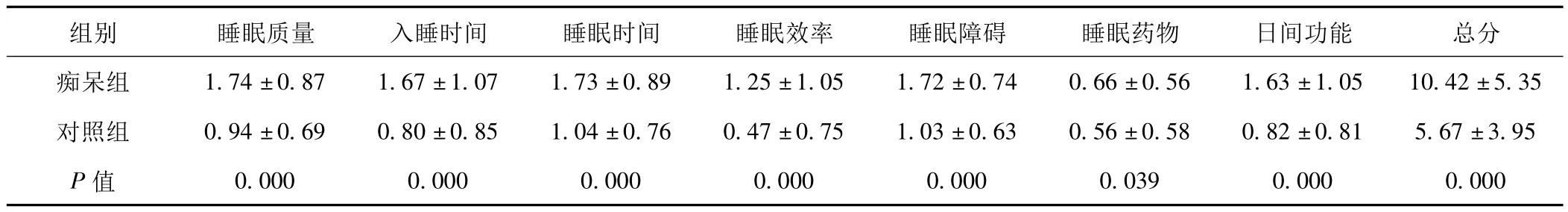
表1 痴呆组与对照组PQSI各因子评分比较(±s,n=262)
组别 睡眠质量 入睡时间 睡眠时间 睡眠效率 睡眠障碍 睡眠药物 日间功能 总分痴呆组 1.74±0.87 1.67±1.07 1.73±0.89 1.25±1.05 1.72±0.74 0.66±0.56 1.63±1.05 10.42±5.35对照组 0.94±0.69 0.80±0.85 1.04±0.76 0.47±0.75 1.03±0.63 0.56±0.58 0.82±0.81 5.67±3.95 P值 0.000 0.000 0.000 0.000 0.000 0.039 0.000 0.000
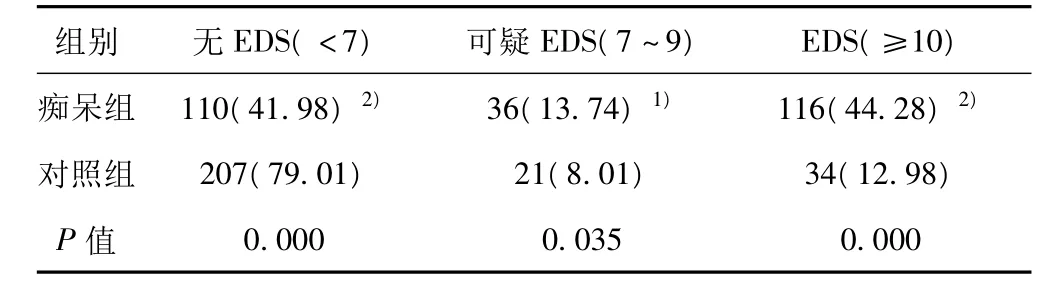
表2 痴呆组与对照组ESS评分比较〔n(%)〕
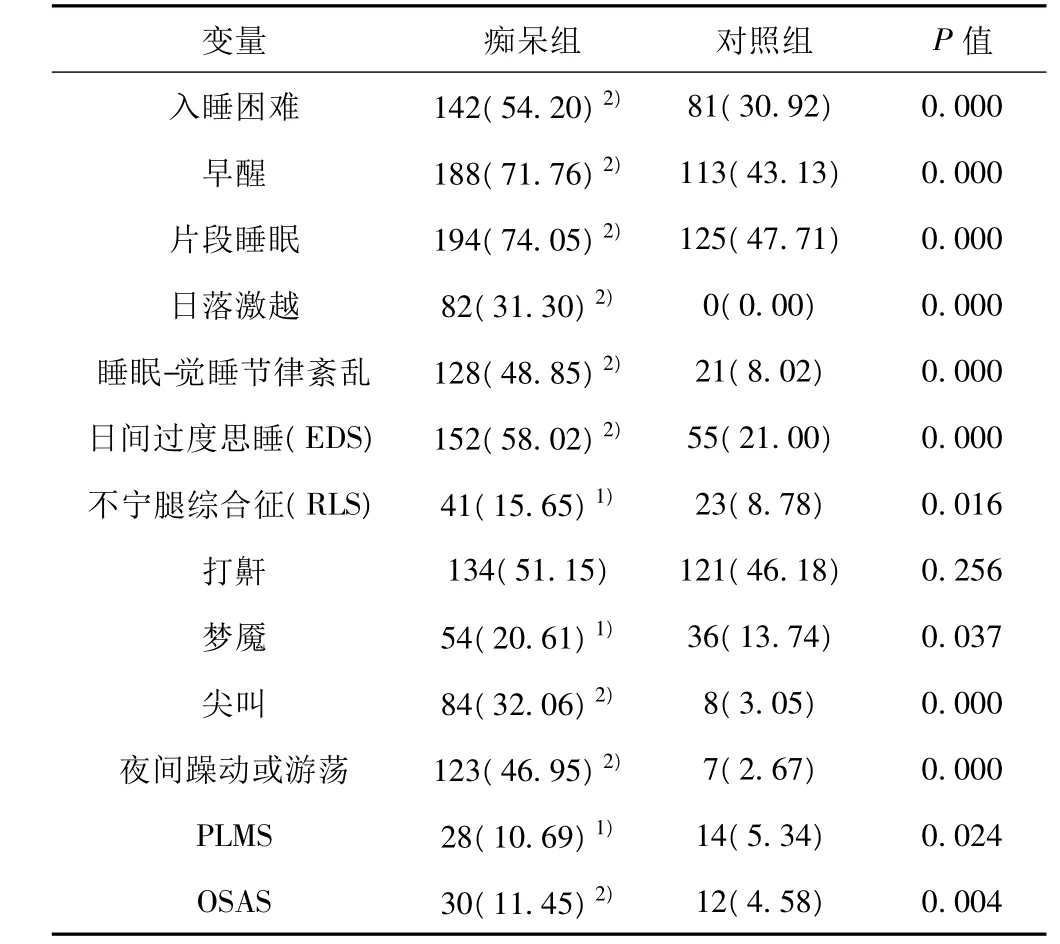
表3 痴呆组与对照组睡眠障碍比较〔n(%)〕
3 讨论
睡眠对认知功能起着重要作用,在睡眠过程中,新的记忆被激活,并在海马和大脑皮质之间转化,整合为更广泛的联系,促进和改善认知能力〔4〕。睡眠障碍将损害认知功能,进而促进老年痴呆的形成〔5〕。增龄和痴呆都会产生睡眠障碍〔6〕。本研究睡眠障碍发生率与文献报道基本一致〔7〕。对照组老人的睡眠质量要优于文献报道水平〔8〕,可能与样本量有关。有文献资料表明失眠和日间嗜睡预示着老年痴呆患者睡眠觉醒功能开始明显减退,生物钟、下丘脑的视交叉上核、松果体等的退行性病变减少了褪黑素的分泌,从而产生了昼夜节律的紊乱〔9〕。
睡眠障碍加重了老年痴呆患者的看护难度,加速痴呆的衰退进程。有报道老年痴呆患者日落激越发生率为26%〔10〕,与本研究基本一致,其症状主要是患者对外界刺激注意力减退,思维言语失控制以及多种运动障碍、知觉障碍及情绪障碍。
1 McCurry SM,Pike KC,Vitiello MV,etal.Factorsassociated with concordance and variability of sleep quality in persons with Alzheimer's disease and their caregivers〔J〕.Sleep,2008;31(5):741-8.
2 American Psychiatric Association.Diagnostic and statistical manual of mental disorders〔M〕.4th ed.Washington:American Psychiatric Association,1994:147-54.
3 American Sleep Disorders Association.The international classification of sleep disorders:diagnostic and coding manual revised〔J〕.Rochester,MN:American Sleep Disorders Association,1997:397-9.
4 Stickgold R,Walker MP.Sleep-dependentmemory consolidation and reconsolidation〔J〕.Sleep Med,2007;8(4):331-43.
5 Ahmed S,Mitchell J,Arnold R,etal.Memory complaints inmild cognitive impairment,worried well,and semantic dementia patients〔J〕.Alzheimer Dis Assoc Disord,2008;22(3):227-35.
6 刘海娟,陈长香,郝习君.老年人睡眠障碍及其影响因素〔J〕.中国老年学杂志,2010;30(15):2198-200.
7 Fernandez-Martinez M,Castro J,Molano A,et al.Prevalence of neuropsychiatric symptoms in Alzheimer's disease and vascular dementia〔J〕.Curr Alzheimer Res,2008;5(1):61-9.
8 刘会玲,张瑞丽.老年人睡眠质量的研究进展〔J〕.中国老年学杂志,2009;29(5):637-9.
9 Hoogendijk WJ,van Someren EJ,Mirmiran M,et al.Circadian rhythmrelated behavioral disturbances and structural hypothalamic changes in Alzheimer's disease〔J〕.Int Psychogeriatr,2006;8:245-52.
10 王文昭,赵忠新.痴呆相关性睡眠障碍的发生机制和处理〔J〕.中华神经医学杂志,2004;3(4):310-4.
R743
A
1005-9202(2012)12-2598-02;
10.3969/j.issn.1005-9202.2012.12.072
黄海华(1964-),男,主任医师,硕士,主要从事老年神经及精神疾病研究。
李明秋(1972-),女,主治医师,主要从事老年神经及精神疾病研究。
〔2011-04-06收稿 2011-07-20修回〕
(编辑 安冉冉)

