双侧大腿肌肉结核一例
刘菊秀 付国萍 刘建木
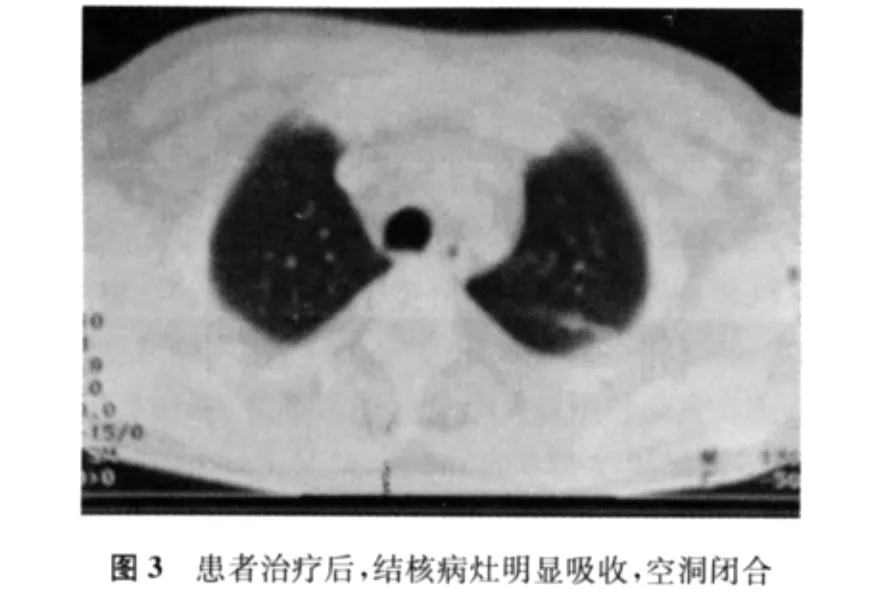
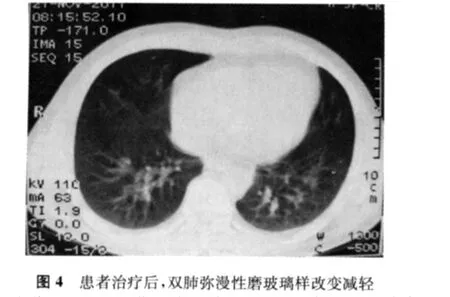
患者,男,40岁,农民。因胸闷、气短、咳嗽6个月,加重伴发热、发现腿部包块15 d,于2011年9月8日住院。患者6个月前出现劳力性胸闷、气短、干咳症状,就诊于吉林大学第三医院呼吸内科,经肺部CT及血气分析等检查,临床诊断为间质性肺炎。给予糖皮质激素治疗,症状缓解而出院。出院后一直口服甲泼尼龙(40 mg/d,1次/d),服用6个月。此次住院前15 d,患者出现咳嗽,咯黄白痰,伴发热,体温最高时达38.7℃,无规律性,渐发现双侧大腿各有一小包块,走路时有牵拉样疼痛,到吉林大学第三医院复查,行胸部CT和腿部彩色超声(简称“彩超”)检查,结合病史,初步诊断:间质性肺炎合并肺结核、大腿包块性质待查(图1,2)。予以甲泼尼龙减量治疗,每月减5 mg(35 mg/d,1次/d;服用1个月后减至30 mg/d,依此类推),转我院治疗。既往体健,入院查体:体温37.8℃,呼吸24次/min。面圆如满月,色潮红,呼吸略促,双肺未闻及干湿性啰音,心脏、腹部、脊柱、关节未见异常,左大腿外侧中段、右大腿外侧上段各触及桃核大小、边界清、活动差、压痛阳性包块,该处皮肤颜色、温度无异常。胸部CT检查显示双肺弥漫性磨玻璃样改变,以双下肺为主,左肺见片絮状浓淡不均影,其中有一小透亮区。腿部彩超检查:显示左大腿外侧中段距皮下1.1 cm处见2.2 cm×1.5 cm低回声团块,右大腿外侧上段距皮下1.3 cm处见2.0 cm×1.5 cm低回声团块。彩色多普勒血流成像:未见明显血流信号。腿部、脊柱X线摄片检查:股骨、椎体均未见异常。实验室检查:血白细胞计数10.2×109/L,血结核抗体(+),肝肾功能、血糖未见异常,痰结核分枝杆菌涂片(-)。PPD皮肤试验(-)。入院诊断:继发性肺结核(浸润性)左上,痰结核分枝杆菌涂片(-),初治,大腿包块性质待查,间质性肺炎。给予抗结核(HRZE)、抗炎(头孢哌酮舒巴坦3 g/次,2次/d)、抗间质性肺炎(遵吉林大学第三医院医嘱)、包块择期清除等治疗。住院1周时,行左大腿包块切开术;分离至肌肉层在股外侧肌中上段见约2 cm×3 cm大小、质软有波动感、边界清的包块,切开流出灰白色脓液约5 ml;包块无囊性包膜,未见干酪样坏死、灰白色粟粒样结节,未探及窦道,盐水局部冲洗,留置引流条,敷料包扎。术中诊断:左大腿肌肉化脓性包块。给予抗炎、换药处理,脓汁细菌培养(-)。住院第4周,肺部CT复查:肺部病灶较前吸收,腿部切口每日有少量灰白色脓性渗液,考虑抗炎效果不佳,换用氨曲南静脉滴注(1 g/次,2次/d)。住院第7周,右大腿包块渐大,切开清除,术式和术中所见及处理方法同左侧,留取标本做病理检查。病理报告为炎性肉芽组织及坏死组织,考虑结核可能性大。脓汁结核分枝杆菌涂片(-),结核分枝杆菌培养及药敏试验待报。住院第10周,患者咳嗽、咯痰、发热症状完全消失,双侧大腿疼痛减轻,切口处未痊愈,脓性渗出液减少。胸部CT复查:左肺上病灶明显吸收,双肺弥漫性磨玻璃样改变减轻(图3,4)。治疗有效而出院。切口处自行换药处理,继续进行抗结核(HRZE)、抗间质性肺炎(甲泼尼龙)治疗。出院后2个月,结核分枝杆菌培养及药敏试验报告:培养出结核分枝杆菌;对10种抗结核药物[INH、RFP、S、EMB、Am、PAS、帕司烟肼(Dip)、Lfx、Rft、丙硫异烟胺(Pto)]均敏感。至此,双侧大腿肌肉包块确诊为肌肉结核。6个月后随访,双侧大腿切口已愈合,叮嘱患者坚持规律抗结核治疗,疗程至少1年。
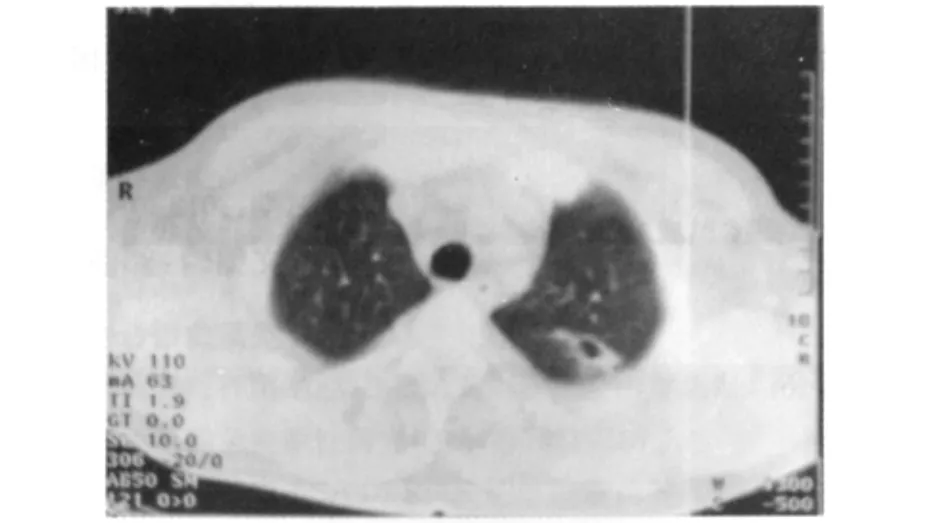
图1 患者治疗前胸部CT示左肺上叶局限空洞,洞壁较薄,边缘尚光滑,邻近胸膜增厚粘连
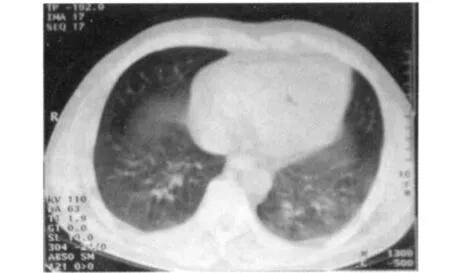
图2 患者治疗前胸部CT示双下肺叶呈磨玻璃样改变
讨 论
肌肉结核是少见病,结核分枝杆菌易侵蚀肺部,其次是脊柱和关节,极少侵犯肌肉组织,这与肌肉组织血液循环较好,运动时产生的乳酸又有杀灭结核分枝杆菌的作用有关[1]。一般来说,血流丰富的组织结核分枝杆菌不易生长,这些部位也很少产生结核病灶。但当机体免疫力下降时,情况就会发生变化。吕琦等[2]认为当机体抵抗力下降时,潜伏在体内的结核分枝杆菌经血液播散可形成身体各处的结核病灶。本例患者因间质性肺炎而长期大量服用糖皮质激素,造成免疫抑制,为结核分枝杆菌的侵入和繁殖提供了可乘之机,其腿部肌肉和肺脏成为结核分枝杆菌定植和繁衍之地,同时罹患肺结核、肌肉结核。其PPD皮肤试验(-),也是机体免疫受抑制的表现。该患者大腿包块切开时,见灰白色脓汁,未见典型干酪样物质及粟粒样结节,加之患者高热,白细胞计数升高,故经验性诊断:化脓菌感染。另外,在抗结核治疗中,患者肺部结核病灶明显吸收,腿部包块切口迁延不愈,再次误认为腿部病变为非结核分枝杆菌所致。肌肉结核在临床上罕见且易误诊,需与肌肉化脓性炎症、肌肉纤维瘤及脂肪瘤等鉴别,手术行组织病理学检查和分泌物细菌学培养是明确诊断的可靠方法。笔者体会:应用免疫抑制剂的患者,易合并感染性疾病且病变呈现多样性,失去典型的病理改变及临床表现,对这点要有充分认识,以免误诊。另外,要综合分析患者的个体因素,权衡利弊,酌情减量或停用免疫抑制剂,减少并发症的发生。
[1]严碧涯.结核病学.北京:北京出版社,2001:767.
[2]吕琦,王万明,庄颜峰.双小腿多发性肌肉结核1例.中国防痨杂志,2002,24(4):202.

