不同镇痛方式对腹腔镜胆囊切除术患者血浆皮质醇和血糖的影响
关 雷,于浩杰,李 群
(1.首都医科大学附属北京世纪坛医院麻醉科,北京100038;2.北京大学第三医院麻醉科)
由于微创手术创伤小,手术时间短,术后疼痛轻,使短效麻醉药及镇痛药得到广泛应用,但微创手术围术期仍有相应的炎性反应与疼痛[1],可以导致血压升高,心率增快,烦躁不安等,这将大大增加患者发生心脑血管意外等严重并发症,甚至将导致致命后果。为此,医生也尝试一些减轻术后疼痛的方法。术前使用非甾体消炎镇痛药超前镇痛[2]或者在手术后使用阿片类镇痛药,但是仍无法有效治疗腹腔镜胆囊切除术的术后疼痛。本研究对腹腔镜胆囊切除术患者采用不同种类的静脉镇痛药和局麻药的封闭治疗,探讨不同镇痛方式对患者应激反应和术后疼痛影响。
1 资料和方法
1.1 一般资料
选取我院行择期腹腔镜胆囊切除术(LC)患者60例,美国麻醉协会(ASA)Ⅰ级或Ⅱ级,胆囊结石患者36例,胆囊息肉患者24例。年龄30-70岁,体重50-80 kg。排除标准:对NSAIDs有过敏史,消化道溃疡患者,有阿司匹林哮喘或既往史的患者,有慢性疼痛病史及长期服用镇痛药的患者。按随机数字表法将患者随机分为地佐辛组(D组)、氟比洛芬酯组(F组)、罗哌卡因组(R组),每组20例。属于单盲(受试者设盲)研究。
1.2 方法
所有患者均未使用术前药。局麻下行左侧桡动脉穿刺置管监测动脉压及采集血样。麻醉诱导:芬太尼3 μ g/kg、丙泊酚2 mg/kg及罗库溴铵 0.6 mg/kg,气管插管后接麻醉机控制呼吸,给以间歇机械正压通气,潮气量为8-10 mL/kg,呼吸频率为12-16次/min,维持呼气末二氧化碳分压(PETCO2)30-35 mmHg。飞利浦监护仪连续监测血压、心率、脉搏血氧饱和度。麻醉维持以吸入七氟醚为主,据需要追加罗库溴铵,术中取出胆囊前静脉注射昂丹斯琼8 mg以预防术后恶心、呕吐。手术结束时停吸七氟醚,待自主呼吸恢复、呼之能应至患者完全清醒后拔除气管导管。D组于手术结束前5分钟静脉推注地佐辛0.1 mg/kg进行后处理;F于手术结束前5分钟静脉推注氟比洛芬酯1.0 mg/kg进行后处理;R组于手术结束前向切口内喷洒0.75%盐酸罗哌卡因4 mL,并在颈部切口两侧注入0.75%盐酸罗哌卡因6 mL封闭治疗。
1.3 观察指标
在麻醉前5分钟(T0)、术后6 h(T1)、术后 24 h(T2)、术后48 h(T3)、术后72 h(T4)等各时点抽取桡动脉血样,用放射免疫法检测血浆皮质醇(Cor),血糖仪检测血糖(Glu)。术后根据患者的疼痛主诉使用镇痛药,所使用的镇痛药为曲马多50 mg静脉注射。观察T2、T3、T4时需要使用镇痛药的患者比例及VAS评分,作为评价术后疼痛的指标。
1.4 统计方法
2 结果
2.1 三组患者一般情况比较
患者的年龄、性别组成、体质量、ASA分级、手术时间差异无统计学意义(P>0.05),见表1。
表1 两组患者一般情况比较(±s)
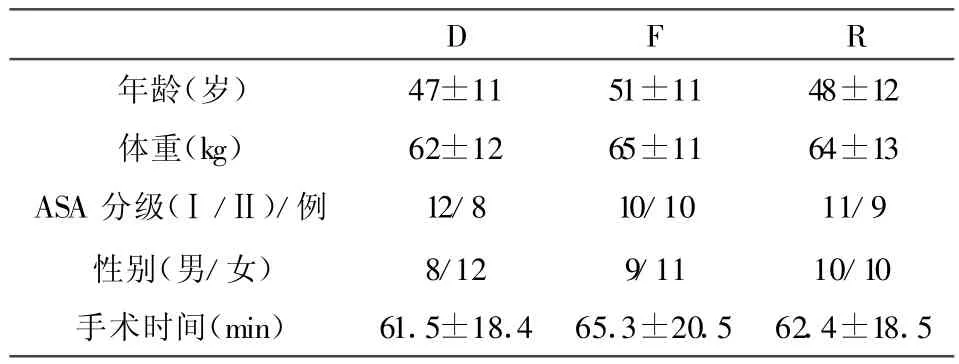
表1 两组患者一般情况比较(±s)
D F R年龄(岁) 47±11 51±11 48±12体重(kg) 62±12 65±11 64±13 ASA 分级(Ⅰ/Ⅱ)/例 12/8 10/10 11/9性别(男/女) 8/12 9/11 10/10手术时间(min) 61.5±18.4 65.3±20.5 62.4±18.5
2.2 三组患者各时点血浆Cor的比较
与T0比较,在 T1、T2时D 组、R组升高(P<0.05);F组显著升高(P<0.01)。与F组比较,在T1、T2时D组、R组均降低(P <0.05)(表2)。

表2 三组患者各时点血浆 Cor的变化(μ g◦L-1)
2.3 三组患者各时点血糖的比较
与T0比较,在 T1、T2、T3时 D组、R组均升高(P<0.05);在 T1、T2时F组升高(P<0.05)。与F组比较,在 T1、T2时 D组、R组均降低(P<0.05)(表3)。

表3 三组患者各时点 GLU的变化(mmol◦L-1)
2.4 三组患者使用镇痛药的比较
与F组比较,T2时R组需要使用镇痛药的患者比例显著下降(P<0.01);T4时D组、R组需要使用镇痛药的患者比例均下降(P<0.05)(表4)。
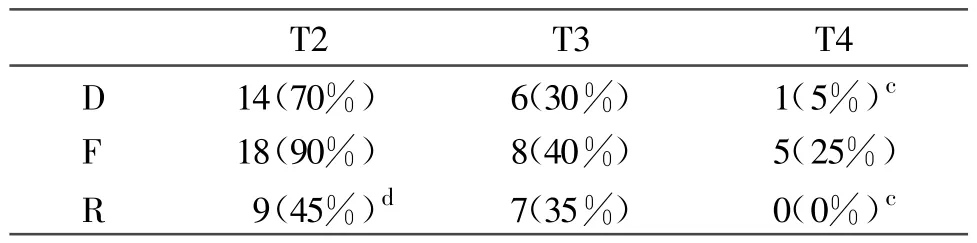
表4 术后72小时之内需使用镇痛药的患者比例
2.5 三组患者VAS评分的比较
与F组比较,T2、T3、T4时D组和R组的VAS评分都低于F组,但无统计学意义(P>0.05)(表5)。
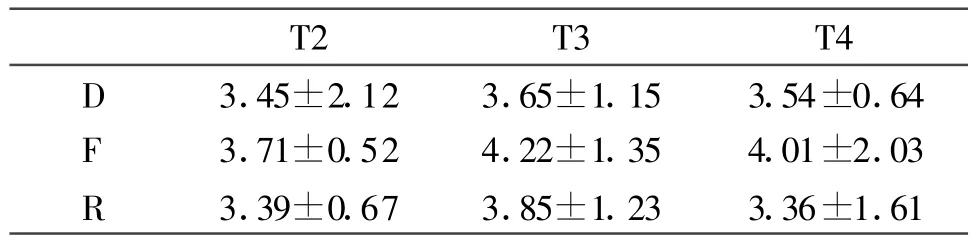
表5 术后72小时之内三组患者的VAS评分
3 讨论
White等[3]认为,术后疼痛只是产生应激反应的“第2位因素”。创伤区域直接释放的各炎性介质(如组胺、前列腺素、缓激肽等)可激活花生四烯酸代谢途径、补体系统和细胞因子系统,从而引起应激反应。而皮质醇是机体应激反应中的一个灵敏指标。当机体受伤产生疼痛后,即会兴奋下丘脑-垂体-肾上腺皮质轴向血中分泌大量糖皮质激素使血中皮质醇浓度迅速升高,血浆Cor水平随应激强度的不同而不同程度地升高,因此血浆Cor水平可作为应激反应强弱的标志。血糖升高也是应激反应的特征之一[4]。
与T0比较,T1、T2时点D组和R组血浆Cor水平均升高,F组血浆Cor水平显著升高。T2时R组需使用镇痛药的患者比例少于D组(70%)和F组(90%)。这说明切口做盐酸罗哌卡因封闭注射组的镇痛效果要优于静脉镇痛药物组。这是因为腹腔镜胆囊切除术的术后疼痛的原因不是单一的,而是多种因素综合作用的结果[5]。
与F组比较,D组在T1、T2时血浆Cor水平、血糖水平均降低。
这是因为地佐辛是阿片受体混合激动-拮抗剂,对k受体产生激动作用,对u受体有部分激动作用,但不产生典型的u受体依赖.地佐辛是兼备阿片类激动剂和拮抗剂的药物,其镇痛作用比吗啡、氟比洛酚酯更强[6]。但与T0比较,D组T1、T2、T3时点血糖水平均有所升高,而F组仅在T1、T2时点升高。这是由于术后高血糖一方面是由于伤口的疼痛引起促肾上腺皮质激素(ACTH)释放因子(CRF)和ACTH分泌增加,引发的神经内分泌免疫反应,致使术后一段时间糖皮质激素分泌加强,血糖相应升高;另一方面术后应激性高血糖反应还与应激状态下组织利用葡萄糖障碍有关[7]。氟比洛酚酯是一种新的非甾体类消炎镇痛药,是通过外周及中枢作用,抑制环氧合酶,阻断花生四烯酸代谢,抑制前列腺素生物合成,减轻炎症反应和组织水肿,阻断受伤部位的痛觉向脊髓的传导,从而发挥抗炎、镇痛的作用,并改善了应激状态,促进葡萄糖转化成糖原[8]。因而F组在T3时血糖就恢复至5.5±0.5 mmol◦L-1,与术前无差异。由于术后72小时内根据患者的疼痛主诉追加使用镇痛药,三组患者的VAS无统计学差异。
综上所述,腹腔镜胆囊切除术患者使用使用罗哌卡因封闭治疗,镇痛效果更佳,并能有效地抑制围术期应激反应。
[1]柯剑娟,吴 云,饶 艳.不同麻醉方式对炎性细胞因子的影响[J].临床麻醉学杂志,2007,23:723.
[2]辜晓岚,鲁 振,万梅方.氟比洛芬酯复合芬太尼用于胸科手术后镇痛[J].临床麻醉学杂志,2010,26:391.
[3]White P F.The changing role of non-opioid analgesic tech-niques in the management of postoperative pain[J].AnesthAnalg,2005,101(1):5.
[4]林 峥,刘中砥.不同剂量舒芬太尼对全麻患者拔管期血浆肾素和皮质醇水平的影响[J].温州医学院学报,2009,39:71.
[5]尹秀茹,裴 凌.七氟烷或异丙酚复合瑞芬太尼麻醉对腹腔镜胆囊切除术血流动力学的影响[J].中国医科大学学报,2008,37(5):651.
[6]刘 萍,黄 红,栗 俊.地佐辛超前镇痛在妇科腹腔镜手术中的应用[J].昆明医学院学报,2010,(10):57.
[7]刘小颖,朱姜华,王沛玉.不同麻醉用药与不同麻醉方法对术中患者应激反应的影响[J].中华医学杂志,2007,17(4):1025.
[8]Burian M,Geisslinger G.Cox-dependent mechanisms involved in the antinociceptive action of NSAIDs at central and peripheral sites[J].Pharmacol Ther,2005,107:139.

