接触式A超与B超测量高度近视白内障眼轴和屈光误差的比较
徐 进
(皖南医学院附属弋矶山医院 超声医学科,安徽 芜湖241001)
眼轴长度是计算人工晶体屈光度最重要因素之一,植入准确度数的人工晶体,依赖于眼轴的精确测量[1]。本研究应用接触式A超与高频B超两种方法进行高度近视白内障患者的眼轴长度测量,并计算出相应的人工晶状体(intraocular lens,IOL)度数,进行白内障超声乳化植入人工晶状体,比较两种方法术后一个月的绝对屈光误差,分析引起测量误差的主要原因,为指导临床应用提供资料。
1 资料和方法
1.1 一般资料 收集2008年5月~2009年5月间在本院接受手术治疗的眼轴>26 mm的高度近视白内障病例103例(135眼),其中男58例(73眼),女45例(62眼);年龄40~78岁。术前眼压正常,常规用裂隙灯和眼底镜检查,排除角膜病、青光眼和视网膜裂孔、脱离等病变。
1.2 测量 对患者先行接触式A超测量(法国光太公司,B-SCAN,10 MHz),嘱患者平卧,双眼睁开,用0.5%地卡因表面麻醉,测量眼一直注视A超探头的红灯,保证测量正位,使A超探头与角膜中间垂直,声束和视轴处于同轴状态,轻轻接触角膜,使探头与角膜相切,重复测量10次取其差值小于0.05时的平均值。
再对患者行B超(法国光太公司,B-SCAN,10 MHz)检查,在上睑涂少许耦合剂,将探头垂直放在眼睑上轴位扫描,当视神经与晶体在同一扫描平面时,固定图像,再以超声测量状态,测得眼球壁前后轴长(减去2 mm眼睑厚度),即为B超测量的眼轴长度。将测量值用人工晶体屈光度SRK/T公式(Sanders-Retzlaff-Kvaff T)计算程序计算出人工晶状体度数,两种测量均由同一医师操作完成。
1.3 手术方法 常规行现代小切口白内障囊外摘除或超声乳化白内障吸除联合后房型人工晶状体植入术。选择光学直径5.5 mm的博士伦单片式人工晶状体。
1.4 术后观察 术后1个月对本组所有患者进行验光,获得其术后1个月的屈光状态及其绝对屈光误差,即预计屈光度数与术后1个月实际屈光度数的差值。
1.5 统计学方法 对数据进行配对t检验。
2 结果
2.1 眼轴测量结果 接触式A超测量的眼轴长25.58 ~33.07 mm,均值为(29.78 ±1.35)mm;B超测量的眼轴 25.37 ~33.28 mm,均值为(29.84 ±1.06)mm,两种方法间比较差异无显著性意义(P>0.05),见表1。
2.2 术后屈光度测量结果 用接触式A超测量法测算,患者术后1个月实际屈光度与预计屈光度差的均值为(0.67±0.22)D;B超测量法测算的均值为(0.74 ±0.27)D,P >0.05,差异无显著性意义,见表1。
3 讨论
白内障手术目前已广泛普及,显微手术技巧日臻成熟,已成功地将影响手术预后的操作因素降到最低,这就使得术前测量眼轴长度的准确性,继而测算人工晶状体度数的精确性越来越成为影响术后屈光误差的主要原因[2]。
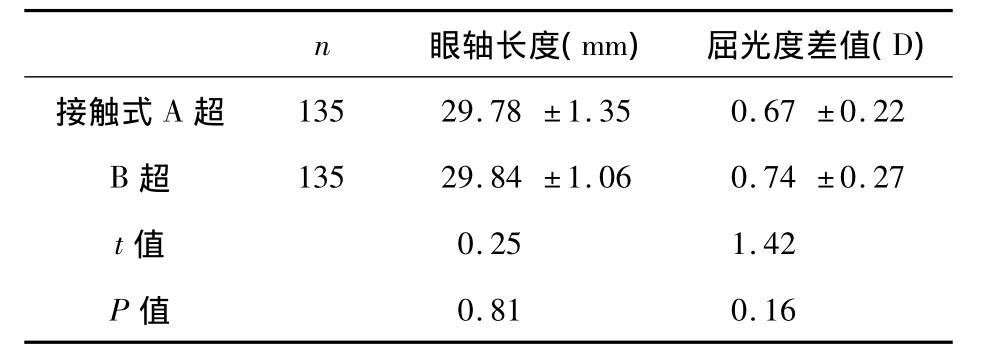
表1 接触式A超和B超测眼轴长度和屈光度差值的比较
本研究均植入同一类型的人工晶状体。对眼轴大于26 mm的轴性高度近视患者,有研究表明SRK/T公式较为准确[3,4],故术前均采用此公式计算所需人工晶状体的度数。目前临床测量眼轴的方法有浸入式A超、接触式A超、B超以及IOL-Master等。由于浸入式A超测量时需要放置不同型号的浸润槽,适量的浸润液,同时要防止浸润液中产生气泡等,操作相对比较繁琐。而IOL-Master是一相对较新的仪器,精确度高,但对于致密白内障、角膜瘢痕等屈光介质混浊的患者无法测量,仍需借助超声仪器,且价格较昂贵,普通基层医院无法配备[5]。因此鉴于接触式A超和B超简便、快捷、准确等优点,成为临床测量眼轴最常用的方法。我们对二者进行了对比,有以下体会。
目前测量眼轴长度应用较多的是接触式A超。我们在使用接触式A超测量眼轴时,一直让患者注视A超探头的红灯,目的是保持注视状态,测量角膜正中央经晶状体中心至黄斑中心凹的长度;且操作均由同一熟练的医师完成,尽量将误差降至最低[6]。但在操作过程中仍然不能避免探头对角膜的压迫,且测量过程中患者往往视力低,年龄大,且注视探头时间较长不能耐受和很好地配合,又因角膜麻醉剂的使用及患者注视不够,因而难免会有擦伤角膜上皮的情况发生。
而对于B超测量眼轴的方法以往并不被广大医师看好,认为因眼睑和眼前段组织分界不清而无法利用 B超精确测量,只能用于诊断眼后部疾病[7]。但我们的研究表明,利用接触式A超与B超测量的患者眼轴分别为(29.78±1.35)mm和(29.84 ±1.06)mm,差异较小;患者术后1个月实际屈光度与预计屈光度差分别为(0.67±1.32)D和(0.74±1.27)D,亦无实际差别。因此在没有眼科专用A、B超时,可以用全身B超仪配以10 MHz普通探头,将眼轴长度测量结果代入SRK/T公式计算人工晶体度数,也能获得较为准确的结果[8]。
我们认为准确的眼轴测量除了有先进的仪器之外,尽量减少操作上的误差是十分重要的。为了减少操作上误差,我们体会有几点:①同一眼作A、B超时,应先作A超再作B超,以免耦合剂粘附角膜表面。②尽量使探头声束与眼球的视轴处于同轴状态。每次测量眼轴时,前房深度、晶体厚度值亦应相近。以此可判断每次测量的轴位有无改变,并可通过前房深度的变化了解和校正角膜压陷的影响。③结合超声波型,标准的波型亦有助于判断测量方向的准确性。角膜、晶体前、后界面为一单高波,眼球壁及球后组织为一组相连的逐渐衰减的波群,在近视眼中最高波峰应在大致相等的高度,从而出现角膜与视网膜波峰高度接近或等高,测量的准确性愈高。④B超测量眼轴长度时应同时显示晶体显像及视神经,否则误差较大。⑤无论A超和B超测量眼轴,操作时切勿挤压眼球。⑥对于后巩膜葡萄肿易引起的较大误差,应结合超声图像了解后巩膜情况,并反复测量对照。
[1] 戴虹,刘向利,李守忠,等.人工晶体术前减少眼轴测量误差的探讨[J].中华眼科杂志,1997,33(1):61.
[2] 应良,姚瞻,马楠.A、B超联合法测眼轴在高度近视眼人工晶状体度数计算中的应用[J].临床眼科杂志,2002,10(6):493-495.
[3] 汤萍,潘永称.高度近视白内障患者人工晶状体屈光度数计算公式的选择[J].中华眼科杂志,2003,39(5):290-293.
[4] COLLETTE S.L.TSANG,GABRIELA S.L.CHONG,EVAN P.F.YIU,et al.Intraocular lens power calculation formulas in Chinese eyes with high axial maopia[J].J Cataract Refract Surg,2003,29(7):1358 - 1364.
[5] 罗丹,刘萍.非接触性光学相关生物测量仪与传统超声在测量高度近视眼人工晶体度数中的比较[J].哈尔滨医科大学学报,2009,43(1):88 -90.
[6] 张亚丽,赵云娥,王勤美.用A超、B超及IOL-Master测量高度近视白内障眼轴的精确性比较[J].中国实用眼科杂志,2005,23(9):972-974.
[7] 顾真寰,沈慧英,盛敏杰.A/B超交替测量眼轴用于人工晶体度数计算[J].美中国际眼科杂志,2001,1(1):46 -48.
[8] 张淑娥,杨立新,胡翠霞.B超测量眼轴临床评价[J].医学影像学杂志,2000,10(3):189.

