鼻咽癌临床靶区定义
林少俊 潘建基 郭巧娟
福建医科大学教学医院,福建省肿瘤医院放疗科, 福建 福州 350014
鼻咽癌是东南亚和中国南方最常见的恶性肿瘤之一,放射治疗是鼻咽癌的首选治疗方法。自鼻咽癌被证实为剂量相关的肿瘤后,放射治疗专家们就从未间断过利用提高剂量来改善肿瘤局部控制率的研究。放疗原则是在有效保护正常组织的基础上尽可能提高肿瘤组织照射剂量。由于鼻咽位置特殊,周围毗邻许多关键器官(OARs)如大脑、脑干、脊髓、垂体、视交叉和腮腺等,因此对这些OARs的不必要照射将引起潜在的远期并发症,最终影响患者生活质量。以往采用的常规二维放疗技术由于技术简单,受鼻咽周围正常器官耐受剂量的限制,无法提高对肿瘤组织尤其是晚期鼻咽癌的照射剂量,影响了局部控制率。精确放疗的目的是避免肿瘤区域的低剂量照射,同时尽可能减少关键器官的照射剂量,达到增加肿瘤局部控制率同时减少放射并发症的目的。近年来,适形放射治疗技术的发展使鼻咽癌放射治疗的疗效有了一定的提高。文献报道T1-2期和T3-4期5年局控率分别为75%~95%和45%~80%[1-2],局部失败的原因除了与肿瘤本身的生物学行为有关外,靶区勾画得准确程度也起到很关键的作用。
调强放疗(intensity-modulated radiation therapy,IMRT)是在适形放疗的基础上从20世纪90年代开始应用于临床的一种全新的三维照射技术,是放射技术、放射物理、医学影像和计算机技术紧密结合的产物,它在保证肿瘤靶区得到高剂量照射的同时使鼻咽周围危及器官得到有效的保护。1994年美国首先开始在临床上应用技术IMRT治疗恶性肿瘤[3]。与常规放疗相比,调强放疗明显提高治疗增益比。多年的临床实践表明IMRT不仅提高鼻咽癌的疗效,而且明显改善鼻咽癌患者放疗后的生活质量[4-25]。虽然以上的IMRT临床治疗结果令人鼓舞,但是在鼻咽癌IMRT实施中,仍然存在着一些不足,如靶区定义照搬二维放疗照射范围。
国际辐射单位及测量委员会(International Commission on Radiation Units and Measurements,ICRU)早在20世纪70年代就对放射治疗的靶区进行了定义,即当时出台的ICRU29号报告[26]。随着精确放射治疗广泛应用于临床,ICRU在1993年和1999年两次对靶区定义进行了更新,即ICRU50号和ICRU62号报告[26-28]。鼻咽癌IMRT的靶区定义基本上从RTOG 0025试验开始的,其预防照射靶区的定义照搬2D照射的范围。由于IMRT与2DCRT在物理等剂量线分布上有着质的区别:2D的照射野范围是以50%处方剂量来定义的,基于二维X光片的解剖范围确定的,而IMRT则是直接用90%~95%的处方剂量,是基于三维断层平面上精确的解剖结构确定的。两者的定义显然有所区别:IMRT的预防照射的范围显然应该比2D照射的范围有所缩小。根据国内各治疗中心已经发表的临床报道资料和实际应用经验[8,11,29],鼻咽原发灶和颈部转移灶的肿瘤靶区(gross tumor volume,GTV)均定义为临床体检和影像学检查所发现的病变范围,各个单位趋于统一。但是目前国内外各放疗中心对鼻咽癌临床靶区(clinical target volume,CTV)的定义仍存在较大差别,尚无统一的规范。主要的原因在于鼻咽癌CTV的定义无标准模板,各个单位在考虑GTV范围的基础上,根据解剖结构并参照二维放疗的经验结合鼻咽癌局部侵犯的规律和特性以及这些毗邻结构相互间的距离定义CTV。
针对鼻咽组织结构和解剖部位的特殊性以及鼻咽癌临床生物学行为的复杂性,临床上如何准确地确定CTV范围,充分体现放疗规律,保证肿瘤可能侵犯的亚临床病灶得到充分的照射,又不盲目地扩大照射范围,保护肿瘤周围的关键器官,最终达到提高放疗疗效并降低放疗并发症提高鼻咽癌患者生存质量的目的成为研究的重点。下面介绍目前国内外鼻咽癌预防照射靶区定义差异和优缺点,希望对放疗医师实施鼻咽癌调强放疗有所裨益。
1 国外鼻咽癌IMRT中的CTV定义
在早期的鼻咽癌IMRT报道中,仅美国的报道详细介绍了鼻咽癌预防照射靶区的范围。2000年,Sultanem等[30]首先报道了美国旧金山加州大学(University of California at San Francisco,UCSF)肿瘤中心应用IMRT治疗初诊鼻咽癌的研究结果。2002年Lee等[4]继而报道了该研究的新进展,该报道将病例数扩大到67例,病理类型为WHOⅡ型或Ⅲ型的各期鼻咽癌患者,根据1997年美国癌症联合会(American Joint Committee on Cancer,AJCC)分期,67例中Ⅰ期8例(12%),Ⅱ期12例(18%),Ⅲ期22例(33%),Ⅳ期25例(37%)。鼻咽癌CTV定义为:整个鼻咽腔、咽后淋巴结区域、斜坡、颅底、翼腭窝、咽旁间隙、蝶窦底壁、鼻腔上颌窦后1/3和高危淋巴引流区,其中包括颈深上淋巴结即茎突后间隙及Ⅰb区,CTV扩边至少需要5 mm以上,除非GTV与重要器官毗邻,如整个斜坡都受到肿瘤浸润而全部包括在GTV里面并接近脑干,这种情况下CTV的扩边允许缩小到1 mm。该CTV定义的特点是上界、下界、前界、后界和两侧边界照搬鼻咽癌常规二维放疗的范围,仅仅对局部晚期患者当肿瘤侵犯斜坡后界靠近脑干部分时出于保护脑干的目的,允许CTV的扩边缩小到1 mm。由于当时刚开展鼻咽癌IMRT技术,仅部分患者使用IMRT,因此放疗结束的推量照射仍参照二维放疗的模式,有26例T1和T2期病例在IMRT结束后1~2周内还接受了鼻咽腔内高剂量照射率的后装放射推量,1例接受了伽玛刀推量照射。GTV受到总量65~70 Gy的放射,原发肿瘤和颈部淋巴结的分割剂量分别为2.12~2.25 Gy和1.8 Gy;CTV的总量为60 Gy,1.8 Gy/f;阴性淋巴结区受到剂量为50~60 Gy的照射。全组中位随访时间为31个月,结果显示,4年局部无进展率、淋巴结无进展率和总生存率分别达到97%、98%和88%,疗效相当理想。
2003年,美国放疗协作组RTOG0225基于Nancy Lee报道鼻咽癌IMRT的结果,提出了鼻咽癌IMRT的CTV靶区定义,内容与Lee报道的类似[31]。 RTOG0225的研究方案中对鼻咽癌CTV勾画的规定成为各地医师参考标准。近年来有多个小样本研究报道了IMRT治疗鼻咽癌的情况,均采用RTOG0225靶区定义,他们的研究结果大致相同[14,32-33]。
Kwong等[32]报道了33例早期鼻咽癌2年及3年局部无复发生存率均为100%。Wolden等[33]报道了74例患者的研究结果,3年局部控制率为91%,区域控制率93%。全组患者有6例出现局部失败,其中5例出现在高剂量区内,仅1例同时合并高剂量区内外复发。2008年中国台湾Fang等[14]报道的110例IMRT结果,3年局部区域控制率为84.2%,总生存率为85.4%。2010年,中国香港的Wong等[24]报道的175例IMRT结果,4年局部无复发生存率为93.6%,区域无复发生存率为93.3%。全组10例局部复发,其中5例为孤立鼻咽复发。2004年,中国香港Kam等[6]报道了63例鼻咽癌IMRT结果,CTV的勾画包括如下范围:上界蝶窦、海绵窦、岩尖和卵圆孔,下界舌骨底水平以上咽后淋巴结,前界鼻腔及上颌窦的后1/3,后界斜坡及颈椎前部,两侧界翼颚窝及整个咽旁脂肪间隙。在上述范围的基础上,CTV要求为GTV+1 cm扩边(向后为0.5 cm),以此保证CTV覆盖纤维镜下浸润、淋巴结引流区和潜在的微转移灶。该定义与美国协作组的定义类似,全组中位随访29个月4例野内复发,1例区域复发,3年局控率92%。新加坡国立大癌症中心的Tham等[40]报道了195例初治的无远处转移的鼻咽癌患者,Ⅲ/Ⅳ期患者有123例,T4患者54例,其CTV靶区勾画与Kam等[6]的报道一致,中位随访36.5个月,188例患者获得完全缓解,7例为部分缓解,在188例完全缓解的患者中,10例出现了局部复发,3年局部无复发生存率为93.1%,3年无病生存率为82.1%。
2009年,美国放疗协作组推出RTOG0615治疗规范[34],CTV的定义稍作调整:整个鼻咽、斜坡的前1/2到2/3(如果受累则包括整个斜坡)、颅底(所有病例包括双侧的圆孔和卵圆孔)、翼窝、咽旁间隙、蝶窦下部、鼻腔上颌窦后1/4到1/3、翼腭窝,T3、T4或鼻咽顶壁巨大肿瘤者包括整个蝶窦和海绵窦[28]。颅底至舌骨上缘的咽后淋巴结,包括颈深上淋巴结(茎突后间隙),若淋巴结阳性者需包括Ⅰb区.CTV的边界至少需要10 mm的扩边。与RTOG0225定义相比,前界由鼻腔后部1/3后移到鼻腔后部1/3到1/4,后界由整个斜坡前移到斜坡的1/2到2/3。上下界和两侧界并未调整。
2 中国鼻咽癌IMRT的CTV定义
2001年,中国医学科学院肿瘤医院和中山大学肿瘤防治中心率先开展鼻咽癌IMRT,福建省肿瘤医院、复旦大学附属肿瘤医院等2003年起逐渐开展该技术。在开展鼻咽癌IMRT的初期,各个中心主要参照RTOG0225的规定,结合本单位的经验定义CTV,无统一规范,造成各个单位靶区定义范围存在较大差异。
2008年,中国医学科学院肿瘤医院易俊林等[13]报道了147例鼻咽癌IMRT治疗结果。CTV包括全鼻咽壁、咽喉间隙、咽侧间隙(包括茎突前、后间隙)、斜坡、颅底、蝶窦下部、翼腭窝、鼻腔与上颌窦的后1/3及上颈深淋巴结。鼻咽原发病灶处方剂量,平均每6.6周T1-2的剂量为69.96 Gy/33 f,T3-4为(74~78) Gy/(33~34)f。全组3年总生存率为93.5%,局部控制率为93.2%。复旦大学附属肿瘤医院2011年报道化疗联合IMRT治疗54例进展期鼻咽癌的疗效及不良反应[35],该报道CTV包括整个鼻咽腔、斜坡前1/3、翼板、咽旁间隙、蝶窦底壁、鼻腔上颌窦后1/3。T3及T4患者包括整个斜坡及蝶窦。中位随访30个月,1例在12个月后出现局部及区域淋巴结复发,3年局部区域无复发生存率为94.9%。中山大学肿瘤防治中心赵充等[8]报道139例初治鼻咽癌IMRT结果,鼻咽大体肿瘤体积(GTVnx)和颈部转移淋巴结(GTVnd)根据CT或MRI显示的原发肿瘤及颈部转移淋巴结边界勾画,CTV-1为GTVnx外5~10 mm,CTV-2为CTV-1外扩5~10 mm+GTVnd及其所在的和需预防照射的淋巴结引流区。CTV-1和CTV-2在接近脑干、脊髓方向勾画时均相应缩小至GTVnx和CTV-1外2~3 mm。全组1、2、3年局部区域无进展生存率分别为97.8%、94.4%和94.4%。2010年该中心扩大病例数至419例,5年局部控制率、区域控制率和无远处转移率分别为92.7%、95.8%和85.5%[20]。
国内报道鼻咽癌IMRT的结果相当理想,但是CTV的定义存在差异,缺乏统一的靶区勾画规范。各个中心CTV的定义源自以前鼻咽癌常规放疗的经验,意味着IMRT技术跟常规放疗一样包绕很大的体积,存在照射过度的风险。虽然这些CTV设计得到了很好的结果,局控率和区域控制率均很高,但是这些结果只能进一步说明在常规放疗基础上定义的CTV是安全可靠的。如何准确地划定 CTV的范围,缩小预防照射范围,照射真正的亚临床病灶区域,避免盲目扩大照射范围导致正常组织过度照射,是我们面临的新的挑战[36]。
鼻咽癌是一种具有地方种族特征、组织学差异的疾病[37],RTOG0225及0615方案提供的CTV的勾画规定是针对美洲患者,可能存在不适用我国患者的情况。针对这种现状,中国鼻咽癌专家们经过多年的努力,通过全国放射肿瘤大会、全国鼻咽癌会议和泛珠会议等平台,多次沟通交流,消除彼此间差异,基本上达成共识,形成具有中国特色的鼻咽癌预防照射靶区定义。在此基础上,中国鼻咽癌临床分期工作委员会的专家们经过充分的酝酿,认为经过过去几年的实践,我国鼻咽癌IMRT技术日趋成熟,各个中心对于预防照射靶区定义的分歧越来越小,具备制定中国鼻咽癌IMRT临床实践指引的条件,有必要统一和细化靶区命名和勾画的原则,最大限度地减少差异,同时规定统一的处方剂量范围、危及器官限定剂量、治疗计划评估和IMRT质量控制的基本原则和要求,以保证该精确治疗技术得到准确、有效地实施,提高我国鼻咽癌IMRT的整体水平,使得中国的鼻咽癌患者真正得到最合理的个体化治疗。
中国鼻咽癌临床分期工作委员会制定的“鼻咽癌IMRT靶区及剂量设计指引专家共识”推荐鼻咽癌预防照射区域CTV-2定义如下[41]:涵盖高危区域CTV-1,根据肿瘤侵犯的具体位置和范围适当考虑下列结构:鼻腔后部、上颌窦后部、翼腭窝、部分后组筛窦、咽旁间隙、颅底、部分颈椎和斜坡。具体解剖界限与范围为:前界:鼻腔后部及上颌窦后壁前5 mm;后界:前1/3椎体和斜坡;上界:部分后组筛窦,颅底区(蝶窦底壁、破裂孔和卵圆孔);下界:第二颈椎椎体下缘;侧界:包括翼突区、咽旁间隙,颅底层面包括卵圆孔外侧缘。
目前,该专家共识推荐的CTV-2定义于2011年1月起在全国推广,全国各个放疗中心普遍反映该定义容易理解,可操作性强,应用情况良好。
3 福建省肿瘤医院小靶区CTV
福建省肿瘤医院2003年开始开展鼻咽癌IMRT技术,在开展IMRT之前,潘建基教授带领全科经过充分讨论,统一认识,制定鼻咽癌IMRT的治疗规范,包括靶区勾画范围,处方剂量要求等。预防照射CTV-2靶区定义参考RTOG0225规范,结合以往常规放疗预防照射范围,认为常规放疗照射野边缘剂量低,常规照射只照射部分Ⅰb淋巴引流区,早期的全颈切线野照射中间铅档导致鼻咽腔以外的咽后淋巴引流区中央部分未得到照射,常规放疗存在摆位误差大、边缘剂量低和剂量不均匀等弊端,但是临床结果证实这些区域并未发现复发,因此二维常规放疗的预防照射区域是安全可靠的。IMRT采用放疗强度调整技术,实施精确放疗,物理剂量分布弥补了常规放疗的不足,保证所有靶区均得到足量均匀的照射。同时根据以往常规放疗的经验,鼻咽癌常在放疗野内复发,大都发生在鼻咽两侧、顶后及颅底部位,在鼻腔、软腭部位和照射野边缘较罕见,即使是T3、T4患者,照射野边缘区的孤立复发也很少见[38]。所以是否有必要照搬RTOG0225规定的CTV照射范围,值得探讨,因为正常组织的过多照射违背了尽可能保护正常组织的放疗原则,增加治疗体积无疑会增加急性及远期不良反应的发生率,也可能增加第二肿瘤的发生率[39]。
鉴于上述原因,福建省肿瘤医院制定了科室内统一的靶区定义规范,在RTOU0225的基础上有所缩小,尽管CTV-2范围仍包括鼻咽腔、鼻腔后部上颌窦后部5 mm、翼腭窝、部分后组筛窦、咽旁间隙、颅底、部分颈椎或斜坡(前方3~5 mm)。福建省肿瘤医院小靶区CTV与RTOG0225、RTOG0615的差异见表1[15,31,34]。
为了便于医学界对小靶区CTV定义有一直观的认识,此次研究选择一例T2患者,从上到下,在筛窦、海绵窦、颅底、鼻咽顶部、鼻咽中上部、鼻咽中部、鼻咽中下部、鼻咽底部等8个代表性层面勾画了GTV和CTV-2(实际运用中,GTV和CTV-2还需要加上扩边,一般为3 mm,加上Margin产生相应的PTV作为处方剂量参考范围),各个层面CTV-2范围见图1。
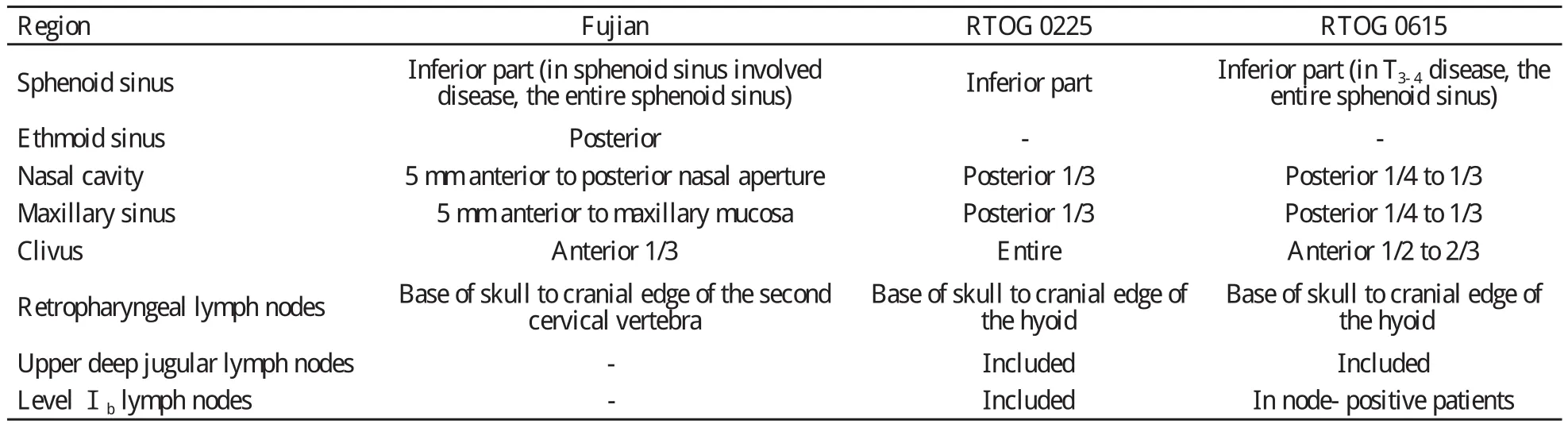
表1 福建省肿瘤医院与RTOG 0225、RTOG0615中低危临床靶区定义的比较Tab.1 Differences of delineation of clinical target volume (CTV) in Fujian Provincial Tumor Hospital Affiliated to Fujian Medical University (for CTV-2) and those of the Radiation Therapy Oncology Group (RTOG) [15]
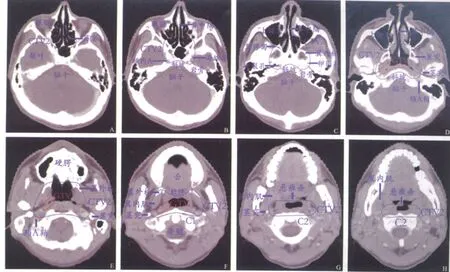
图1 CT诊断确定各个层面CTV-2范围Fig.1 The CTV-2 at different levels of by CT
自2003年始,福建省肿瘤医院采用小靶区IMRT技术治疗了2000多例初诊鼻咽癌患者,并对治疗结果不断总结以观察该治疗方法的安全性和疗效。2009年,Lin等[15]报道的一组323例鼻咽癌回顾性分析,使用小靶区定义预防照射区域CTV-2。全组患者Ⅱ期63例,Ⅲ期166例,ⅣA/B期94例。全组病理类型为WHOⅠ型1例,Ⅱ型或Ⅲ型322例。处方剂量GTV为(66~69.75) Gy/(30~33) f,CTV-1为(60~66.65) Gy/(30~33) f,CTV-2/CTV-N为(54~55.8) Gy/(30~33) f。全组患者中位随访30个月(4~53个月),3年局部控制率、区域控制率、无瘤生存率和总生存率分别为95%、98%、85%和90%,与其他报道的结果相似。全组患者有10例出现GTV内的局部复发,2例在GTV边缘,未发现PTV(CTV)边缘复发,放疗后3个月内仅1例出现3级口干症状,结果提示在鼻咽癌IMRT中,小靶区CTV是安全可靠的,IMRT处方剂量为66.00~69.75 Gy时可以获得较好局部控制率及区域淋巴结控制率。
今年我们对小靶区放疗的结果进行更新,扩大病例数到413例,均为初诊M0鼻咽癌,中位随访时间50个月(5~82个月),5年局部控制率、区域淋巴结控制率、无远处转移率、无瘤生存率和总生存率分别为95.3%、97.2%、85.4%、79.7%和82%。说明鼻咽癌小靶区IMRT的5年结果同样证实总生存率、局部区域 淋巴结控制率理想,小靶区IMRT安全可行[42]。
4 结论
鼻咽癌放疗从2D常规放疗到3D精确治疗,借助计算机和影像技术的飞速发展,放射治疗的物理技术实现质的飞跃,鼻咽癌的放疗也从单纯追求肿瘤控制提升到既控制肿瘤又保护正常组织、保证患者的生存质量。相比之下,鼻咽癌预防照射靶区的定义仍停留在常规放疗范畴,显然不合适。常规放疗需要大范围照射保证2D照射水平下不遗漏鼻咽癌亚临床病灶,在已经配备MRI、PET/CT等现代影像诊断技术的前提下,实施IMRT精确放疗,如果能安全的缩小预防照射区域,减少正常组织照射体积,将实现提高患者生存质量的目的。福建省肿瘤医院小靶区IMRT的大样本3、5年回顾性分析结果证实该方法安全可行,长期随访结果无CTV外复发。
当前,国内鼻咽癌调强适形放射治疗发展非常迅速,除省级单位外,地市级肿瘤医院和部分综合性医院正在开展或准备近期开展适形调强放疗技术。这是一项精确放射治疗技术,不仅需要先进的设备,还需要放疗医师、放射物理师、放疗技师组成优秀的团队进行良好的合作,所以,鼻咽癌调强放疗成为目前衡量一个放疗单位整体水平的标志性技术之一,将有越来越多的患者可以受惠于放疗技术进步带来的好处。然而,如何减少这种技术在各单位实施之初因经验不足而导致的误区和错误,是很多专家担心的问题之一。通过加强国内省级放疗单位的沟通和协作,不断规范和细化鼻咽癌调强放射治疗规范将可能使鼻咽癌患者得到最合理的治疗和最好的获益。
[1] AU J S, LAW C K, FOO W, et al.In-depth evaluation of the AJCC/UICC 1997 staging system of nasopharyngeal carcinoma: prognostic homogeneity and proposed refinements[J].Int J Radiat Oncol Biol Phys, 2003, 56(2): 413-426.
[2] TEO P M, YU P, LEE W Y, et al.Significant prognostic factors after primary radiotherapy in 903 non-disseminated nasopharyngeal carcinoma evaluated by computer tomography[J].Int J Radiat Oncol Biol Phys, 1996, 36(2): 291-304.
[3] WOO S Y, SANDERS M, GRANT W, et al.Does the"Peacock" really have anything to do with radiation therapy?[J].Int J Rad Oncol Biol Phys, 1994, 29(1): 213-214.
[4] LEE N, XIA P, QUIVEY J M, et al.Intensity-modulated radiotherapy in the trearment of nasopharyngeal carcinoma:an update of the UCSF experience[J].Int J Rad Oncol Biol Phys, 2002, 53(1): 12-22.
[5] BUTLER E B, TEH B S, GRANT W H 3rd, et al.Smart(simultaneous modulated accelerated radiation therapy) boost:a new accelerated fractionation schedule for the treatment of head and neck cancer with intensity modulated radiotherapy[J].Int J Rad Oncol Biol Phys, 1999, 45(1): 21-32.
[6] KAM M K, TEO P M, CHAU R M, et al.Treatment of nasopharyngeal carcinoma with intensity-modulated radiotherapy: the Hong Kong experience [J].Int J Radiat Oncol Biol Phys, 2004, 60(5): 1440-1450.
[7] 何侠, 翟振宇, 宋丹, 等.初治鼻咽癌调强放疗布野及联合化疗的临床研究[J].肿瘤学杂志, 2006, 12(4): 282-287.
[8] 赵充, 卢泰祥, 韩非, 等.139例鼻咽癌调强放疗的临床研究[J].中华放射肿瘤学杂志, 2006, 15(1): 1-6.
[9] 赵充, 卢丽霞, 韩非, 等.122例鼻咽癌单纯根治性调强放疗疗效分析[J].中华放射肿瘤学杂志, 2006, 15(5): 364-368.
[10] 潘建基, 林少俊, 张瑜, 等.鼻咽癌调强放疗初步结果[J].中华肿瘤防治杂志, 2006, 13(20): 1553-1555.
[11] 林少俊, 陈传本, 韩露, 等.鼻咽癌调强放射治疗230例初步结果[J].福建医科大学学报, 2007, 41 (1): 7-12.
[12] 刘源, 陈明, 赵充, 等.鼻咽癌患者调强放射治疗后颞颌关节损伤及其影响因素[J].癌症, 2007, 26(1): 64-67.
[13] 易俊林, 高黎, 徐国镇, 等.147例鼻咽癌调强放疗结果分析[J].中华放射肿瘤学杂志, 2008, 17(5): 329-334.
[14] FANG F M, CHIEN C Y, TSAI W L,et al.Quality of life and survival outcome for patients with nasopharyngeal carcinoma receiving three-dimensional conformal radiotherapy vs.intensity- modulated radiotherapy-a longitudinal study[J].Int J Radiat Oncol Biol Phys, 2008, 72(2): 356-364.
[15] LIN S J, PAN J J, HAN L, et al.Nasopharyngeal carcinoma treated with reduced-volume intensity-modulated radiation therapy: report on the 3-year outcome of a prospective series[J].Int J Radiat Oncol Biol Phys, 2009, 75(4): 1071-1078.
[16] 张瑜, 林志安, 潘建基, 等.初治鼻咽癌调强放疗与常规放疗的同期对照研究[J].癌症, 2009, 28 (1): 1143-1148.
[17] 肖巍魏, 卢泰祥, 赵充, 等.调强放疗技术对鼻咽癌UICC/AJCC分期的影[J].中华放射肿瘤学杂志, 2010, 19(3):181-184.
[18] LAI S Z, LI W F, CHEN L, et al.How does intensity modulated radiotherapy versus conventional two-dimensional radiotherapy influence the treatment results in nasopharyngeal carcinoma patients? [J].Int J Radiat Oncol Biol Phys,2011, 80(3): 661-668.
[19] 苏胜发, 卢泰祥, 赵充, 等.基于调强放疗远期结果的鼻咽癌’92分期和2008 分期结果比较[J].中华放射肿瘤学杂志, 2010, 19(3): 185-189.
[20] 赵充, 肖巍魏, 韩非, 等.419例鼻咽癌患者调强放疗疗效和影响[J].中华放射肿瘤学杂志, 2010, 19(3): 191-196.
[21] 潘建基, 韩露, 张瑜, 等.鼻咽癌缩小临床靶体积调强放疗疗效探讨[J].中华放射肿瘤杂志, 2010, 19(4): 283-287.
[22] LIN S J, LU J J, HAN L, et al.Sequential chemotherapy and intensity modulated radiation therapy in the management of locoregionally advanced nasopharyngeal carcinoma:Experience of 370 consecutive cases[J].BMC Cancer,2010, 10: 39.
[23] 韩露, 林少俊, 潘建基, 等.305例鼻咽癌调强放疗预后因素分析[J].癌症, 2010, 29(2): 153-158.
[24] WONG F C, NG A W, LEE V H, et al.Whole-field simultaneous integrated-boost intensity-modulated radiotherapy for patients with nasopharyngeal carcinoma[J].Int J Radiat Oncol Biol Phys, 2010, 76(1): 138- 145.
[25] LEE A W, LAU K Y, HUNG W M, et al.Potential improvement of tumor control probability by induction chemotherapy for advanced nasopharyngeal carcinoma [J].Radiother Oncol, 2008, 87(2): 204-210.
[26] ICRU report 29.Dose specification for reporting external beam therapy with photons and electrons[M].International Commission on Radiation Units and Measurements, 1978.
[27] ICRU report 50.Prescribing recording and reporting photo beam therapy [M].International Commission on Radiation Units and Measurements, 1993.
[28] ICRU report 62.Prescribing recording and reporting photo beam therapy (supplement to ICRU report 50)[M].International Commission on Radiation Units and Measurements, 1999.
[29] 袁智勇, 高黎, 徐国镇, 等.初治鼻咽癌调强放疗的初步结果[J].中华放射肿瘤学杂志, 2006, 15(4): 237-243.
[30] SULTANEM K, SHU H K, XIA P, et al.Three-dimensional intensity-modulated radiotherapy in the treatment of nasopharyngeal carcinoma: The University of California-San Francisco experience[J].Int J Radiat Oncol Biol Phys,2000, 48(3): 711-722.
[31] RTOG 0225.A phaseⅡstudy of intensity modulated radiation therapy(IMRT)+/-chemotherapy for nasopharyngeal cancer[EB/OL].[2009-07-18].http://www.rtog.org/members/protocols/0225/0225.pdf.
[32] KWONG D L, POW E H, SHAM J S, et a1.Intensitymodulated radiotherapy for early-stage nasopharyngeal carcinoma: a prospective study on disease control and preservation of salivary function[J].Cancer, 2004, 101(7):1584-1593.
[33] WOLDEN S L, CHEN W C, PFISTER D G, et a1.Intensity modulated radiation therapy (IMRT) for nasopharynx cancer:updated of the Memorial Sloan-Kettering experience[J].Int J Radiat Oncol Biol Phys, 2006, 64(1): 57-62.
[34] LEE N, PFISTER D G, GARDEN A, et al.RTOG 0615, A phase II study of concurrent chemoradiotherapy using threedimentional conformal radiotherapy (3D-CRT) or intensitymodulated radiation therapy (IMRT) + bevacizumab (BV) for locally or regionally advanced nasopharyngeal cancer[M/OL].http://www.rtog.org/members/protocols/0615/0615.pdf.Accessed on May 19, 2009.
[35] HE X Y, OU D, YING H, et al.Experience with combination of cisplatin plus gemcitabine chemotherapy and intensitymodulated radiotherapy for locoregionally advanced nasopharyngeal carcinoma[J].Eur Arch Otorhinolaryngol,2011[Epub ahead of print].
[36] 卢丽霞, 赵充, 韩非, 等.鼻咽癌照射靶体积划定的临床探讨[J].中华放射肿瘤学杂志, 2005, 14(2): 81-84.
[37] KAASA S, KRAGH-JENSEN E, BJORDAL K, et al.Prognostic factors in patients with nasopharyngeal carcinoma[J].Acta Oncol, 1993, 32(5): 531-532.
[38] VAN DEN BREKEL M W, STEL H V, CASTELIJNS J A, et al.Cervical lymph node metastasis: assessment of radiologic criteria[J].Radiology, 1990, 177(2): 379-384.
[39] HALL E J, WUU C S.Radiation-induced second cancers: The impact of 3D-CRT and IMRT[J].Int J Radiat Oncol Biol Phys, 2003, 56(1): 83-88.
[40] THAM I W, HEE S W, YEO R M, et al.Treatment of nasopharyngeal carcinoma using intensity-modulated radiotherapy-the national cancer centre singapore experience[J].Int J Radiat Oncol Biol Phys, 2009, 75(5): 1481-1486.[41] 中国鼻咽癌临床分期工作委员会.2010鼻咽癌调强放疗靶区及剂量设计指引专家共识[J].中华放射肿瘤学杂志, 2011, 20(4): 267-269.
[42] 林少俊, 潘建基, 韩露, 等.413鼻咽癌调强放疗远期疗效分析[C].第六届全国鼻咽癌学术大会论文汇编, 2010.

