胰岛素联合罗格列酮及胰岛素治疗新发2型糖尿病的疗效比较
夏颖
当前胰岛素泵(CSⅡ)为糖尿病有效强化治疗的重要手段之一,大部分2型糖尿病(T2DM)患者最后均需胰岛素治疗[1]。近来研究发现,胰岛素抵抗在T2DM的发生发展中发挥着极其重要的作用,因此怎样应用胰岛素增敏剂治疗给临床实践带来巨大挑战。近几年来我们对T2DM患者使用胰岛素联合应用罗格列酮(RSG),取得了较好的临床效果。现报告如下。
1 对象与方法
1.1 对象 为2008至2009年同期住院的T2DM患者因使用胰岛素增敏剂以外的口服降糖药血糖控制效果不佳而改为单独应用胰岛素者66例,男36例、女30例,年龄43~65岁,病程13天~15年,BMI(25.9±3.1)kg/m2,排除标准:严重脏器功能不全及急性代谢物紊乱者。使用胰岛素3个月以上并未发生感染、酮症等应激情况。
1.2 方法 将66例T2DM患者随机分为胰岛素组和胰岛素加罗格列酮(Ins+RSG)组。胰岛素组33例(男19例,女14例),平均体重(60.3±4.5)kg、BMI(23.1±2.5)kg/m2、年龄(55±10)岁,病程13天~15年。Ins+RSG组33例(男17例,女16例),平均体重(61.3±4.1)kg、BMI(23.8±2.7)kg/m2,年龄(53±10)岁,病程13天~15年。分别测定FBG、餐后2h末梢血糖(2hBG)、睡前BG。每周一天测定3餐前后和睡前血糖以调整胰岛素用量;血糖接近理想水平后改为每两周一天测定3餐前后和睡前血糖。所有患者均接受糖尿病健康教育,饮食量和运动量都相对恒定。本研究共观察14周,并记录开始和结束时的胰岛素用量和低血糖发生情况,测HbA1c(英国GS1型床边快速糖化血红蛋白仪)水平。
1.3 统计学处理 所有数据均采用SPSS11.0统计软件处理,连续性计量资料用(x±s)表示,非正态分布数据均进行自然对数转换。组间比较用t检验,治疗前后资料进行配对t检验。
2 结果
Ins+RSG组观察结束时胰岛素用量比单用胰岛素组减少21%,HbA1c水平和低血糖不良反应发生次数均低于单用胰岛素组,此结果有统计学意义,体重差别无统计学意义。见表1。
3 讨论
2型糖尿病的基本病理生理特征是胰岛B细胞分泌缺陷和外周组织对胰岛素抵抗,其中IR伴随T2DM病程的始终,胰岛B细胞功能则逐年衰退[2]。因而减轻IR、延缓胰岛B细胞功能衰竭是治疗T2DM的主要目标。
本研究显示,与单独应用胰岛素相比,联合应用罗格列酮治疗可以在减少胰岛素用量的同时更好地改善患者的血糖水平,减少低血糖发生[3]。且无心、肝、肾功能损害等副作用发生。有研究报道,应用噻唑烷二酮类药物常引起体重增加[4],本研究两组之间体重变化的差异无统计学意义,可能与观察时间段有关。
表1 两组患者治疗前后各项指标的比较(±s)
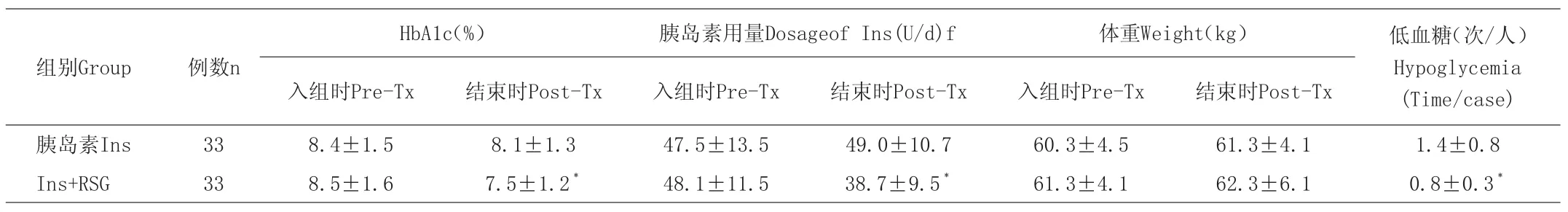
表1 两组患者治疗前后各项指标的比较(±s)
与胰岛素相比vs Ins group,﹡P<0.05。
组别Group 例数n入组时Pre-Tx 结束时Post-Tx 入组时Pre-Tx 结束时Post-Tx 入组时Pre-Tx 结束时Post-Tx胰岛素Ins 33 8.4±1.5 8.1±1.3 47.5±13.5 49.0±10.7 60.3±4.5 61.3±4.1 1.4±0.8 Ins+RSG 33 8.5±1.6 7.5±1.2﹡ 48.1±11.5 38.7±9.5﹡ 61.3±4.1 62.3±6.1 0.8±0.3﹡HbA1c(%) 胰岛素用量Dosageof Ins(U/d)f 体重Weight(kg) 低血糖(次/人)Hypoglycemia(Time/case)
总之,T2DM用Ins+RSG治疗得到了满意的临床疗效,不但可以减少胰岛素用量,而且可以减少低血糖等不良反应的发生。此方案有重要的临床意义,值得推广。
[1] Edelman SV,Morello CM.Strategies for insulin therapy in type 2 disbetes[J].South Med J,2005,98:363-371.
[2] 李延兵.短期持续胰岛素输注治疗对T2DM患者胰岛B细胞功能的影响[J].中国糖尿病杂志,2003,11:10-15.
[3] 欧阳常林.睡前加服罗格列酮治疗2型糖尿病黎明现象临床观察[J].当代医学,2010,16(20):91.
[4] Schwartz S,Raskin P,Fonseca V,et al.Effect of troglitazone in insulin treated patients with type Ⅱ diabetes mellitus.Troglitazone and Exogenous Insulin Study Group[J].N Eng J Med,1998,338:861-866.