慢性心力衰竭患者合并睡眠呼吸紊乱的发生情况及胰岛素、内皮素水平变化
党连生 耿立霞 姚丽萍 郑玉云 王永福
(包头医学院第一附属医院医疗保健科,内蒙古 包头 014010)
慢性心力衰竭(CHF)是各种心脏病终末阶段表现出的一种临床综合征,尽管目前已有很多治疗手段,但死亡率仍很高,因此所有致CHF加重的因素都成为现代医学关注的焦点。研究发现,几乎40%~50%的无症状或有轻微症状的CHF患者有阻塞性睡眠呼吸暂停(0SA)或中枢性呼吸睡眠暂停(CSA)伴陈-施呼吸(CSR)〔1,2〕,远超过普通人群 2% ~4%的患病率〔3〕。睡眠相关的呼吸紊乱(SDB)可加重CHF并使其预后恶化。本文探讨CHF合并SDB的发病情况及SDB对血氧饱和度(SaO2)、心率、胰岛素等指标的影响。
1 资料与方法
1.1 研究对象
1.1.1 慢性舒张性心力衰竭患者 2007年9月至2009年9月包头医学院第一附属医院住院或门诊心衰患者,心功能分级为NYHAⅠ ~Ⅱ级。入选标准:同时满足以下标准:(1)现有或既往曾有心衰症状,(2)射血分数(LVEF)≥45%,(3)舒张功能不全(超声心动图示E/A<1)。排除标准:LVEF<45%、不稳定性心绞痛、近1个月有心肌梗死史、心衰急性发作期、急性肺水肿、先天性心脏病、原发性肺动脉高压、伴有肺部疾病(包括间质性肺病、慢性阻塞性肺病)、伴有严重肝、肾疾病,伴有严重的脑血管病或癫痫、痴呆、精神疾病等,未经治疗的甲状腺功能减退、正在服用茶碱、苯二氮艹卓类或吗啡类药物、夜间需吸氧的患者,拒绝检查或不能配合的患者。共纳入患者90例,其中40例(44%)均存在OSA,为SDB组,有7例并存 CSA;50例为非SDB组。两组的临床情况无统计学差异。见表1。

表1 慢性舒张性心力衰竭两亚组患者的临床情况
1.1.2 慢性收缩性心力衰竭患者 同时满足以下标准:(1)心脏超声示LVEF<40%,临床确诊为左室收缩障碍性心衰。(2)临床症状稳定1个月以上,且其间的治疗用药保持不变。排除标准:同慢性舒张性心力衰竭。共纳入患者22例,其中12例(54.5%)均存在OSA,为 SDB组,有4例并存 CSA伴 CSR;10例为非 SDB组。两组的年龄、性别、BMI、病因、心功能等临床情况无统计学差异。见表2。

表2 慢性收缩性心力衰竭两亚组患者的临床情况
1.2 方法
1.2.1 超声心动图检查 超声多普勒是临床最常用的判断舒张功能的方法。心动周期中舒张早期心室充盈速度最大值为E峰,舒张晚期心室充盈最大值为A峰。计算舒张功能不全时E/A比值及LVEF。
1.2.2 睡眠检查 对纳入研究对象的患者行床旁便携式睡眠监测仪Embletta9导联监测 (F319036-EB-0430美国瑞思迈集团)。监测指标:使用Xact Trace传感器及胸腹绑带监测胸腹运动,使用鼻导管和鼻压力感受器测定鼻气流、压力、鼾声,通过血氧计监测血氧饱和度、脉率、脉搏波形,并且通过机器内部的三维感受器记录体位和运动。睡眠呼吸暂停诊断标准参照中华医学会呼吸分会睡眠学组制定的标准:呼吸暂停系指口、鼻气流停止10 s以上。OSA定义为口鼻气流消失、胸腹式呼吸仍存在。CSA为口、鼻气流及胸腹式呼吸运动均停止。低通气为呼吸活动曲线较基础值降低50%,并伴4%的SaO2下降。暂停指数,指每小时呼吸暂停次数。低通气指数为每小时低通气次数。呼吸紊乱指数 (AHI):指每小时呼吸暂停次数与低通气次数总和,即AHI=(呼吸暂停次数 +低通气次数)/h。尽管一般将AHI≥5次/h诊断为睡眠呼吸暂停综合征,但有学者提出,此标准不完全适用老年人,对老年人可以 AHI≥10次/h作为标准〔1〕,因此,本研究以AHI≥10次/h作为界值,AHI>10次/h为 SDB组,AHI≤10次/h为非SDB组。
1.2.3 血清葡萄糖、胰岛素检测 对无糖尿病的舒张性心衰患者(SDB组20例,非SDB组30例)进行空腹、餐后2 h血糖及空腹胰岛素、餐后胰岛素检测。用葡萄糖氧化酶法和放免法测定血清葡萄糖和胰岛素水平。
1.2.4 内皮素(ET)-1测定 采用放射免疫法。
2 结 果
2.1 慢性舒张性心力衰竭合并SDB者睡眠时呼吸、心率情况及胰岛素、内皮素水平 AHI与 SaO2<90%时间、最低SaO2相关,相关系数(r)=0.883、-0.786(P <0.05)。伴发严重心动过缓(心室率≤40次/min)的患者在SDB组为80%(32/40),多于非SDB组28%(14/50)。夜间最低心率与AHI相关,r=-0.369。最大心率变化与AHI相关,r=0.657(均P<0.05)。SDB组 ET-1高于非SDB组,分别为(16.1±1.85)和(8.0±1.2)pg/ml(P<0.05)。20例 SDB组空腹血糖高于30例非SDB组,但无显著性差异(P>0.05),SDB组餐后2 h血糖、空腹及餐后2 h血胰岛素浓度高于非SDB组(P<0.05)。见表3,表 4。
2.2 慢性收缩性心力衰竭合并SDB者睡眠时呼吸情况 AHI与最低 SaO2、SaO2<90%时间相关,r=-0.89,0.94(P <0.05)。SDB组有5例房颤,非SDB组无房颤。LVEF与AHI负相关,r=-0.576(P<0.05)。见表5。
表3 两组患者睡眠时呼吸、心率情况( ±s)
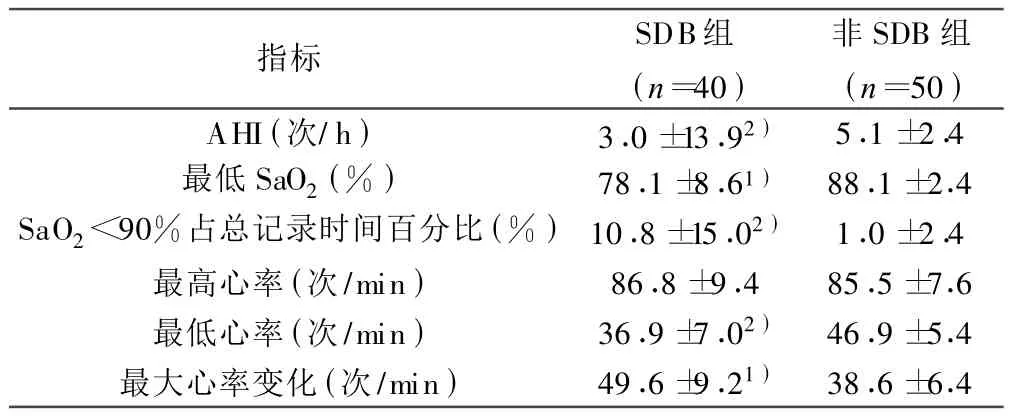
表3 两组患者睡眠时呼吸、心率情况( ±s)
与非SDB组比较:1)P<0.05,2)P<0.01;下表同
指标 SDB组(n=40)非SDB组(n=50)AHI(次/h) 3.0±13.92) 5.1±2.4最低SaO2(%) 78.1±8.61) 88.1±2.4 SaO2<90%占总记录时间百分比(%)10.8±15.02) 1.0±2.4最高心率(次/min) 86.8±9.4 85.5±7.6最低心率(次/min) 36.9±7.02) 46.9±5.4最大心率变化(次/min) 49.6±9.21) 38.6±6.4
表4 两组患者血糖、胰岛素情况(±s)

表4 两组患者血糖、胰岛素情况(±s)
指标 SDB组(n=20) 非SDB组(n=30)空腹血糖(mmol/L) 5.3±0.5 5.1±0.3餐后2 h血糖(mmol/L) 7.1±1.0 1) 6.5±0.6空腹胰岛素(U/L) 21.7±0.3 1) 10.3±2.5餐后2 h胰岛素(U/L) 114.8±7.5 1) 41.8±6.6
表5 两组患者睡眠监测情况(s)

表5 两组患者睡眠监测情况(s)
指标 SDB组(n=12)非SDB组(n=10)AHI(次/h) 25.9±12.52) 5.8±2.5最低SaO2(%) 76.9±9.9 1) 87.6±4.3 SaO2<90%占总记录时间百分比(%)14.7±14.21) 1.2±1.8
3 讨 论
CHF与SDB相互促进,易形成恶性循环。SDB通过低氧血症、交感神经兴奋性增加、内皮功能损害、胰岛素抵抗(IR)等加重心衰。
本文观察了现有或既往曾有心衰症状的、LVEF正常的、心功能Ⅰ ~Ⅱ级的舒张性心衰患者,SBD患病率为44%,均有OSA,其中7例合并CSA。舒张性心衰出现OSA的主要原因为:舒张性心衰的主要病因为高血压,高血压是OSA的易患因素;绝经后年龄 >60岁的女性为 OSA的易患因素〔4〕。本研究中,女性均为绝经后,因此发生OSA比例增加;对于男性,肥胖是男性的易患因素〔5〕,本研究中男性患者较肥胖,因此发生0SA比例增加。
OSA主要通过以下机制促进舒张功能不全的进展:①阻塞性呼吸暂停时血压开始上升,并且在SaO2降至最低点觉醒后血压上升至最高点,同时伴随着肺毛细血管楔压的升高,这提示同时存在着左心室顺应性降低,表明左心室舒张功能下降。②研究发现血压正常的OSA患者比血压正常的对照组左心室壁更厚〔6〕。这说明OSA除了对全身血压的昼夜节律作用外,本身可引起左室肥厚和舒张功能不全。③阻塞性呼吸暂停时,心肌长期、周期性的明显低于大气压,可促进心室肥厚和舒张功能不全的进展。
本研究发现心衰合并SDB组患者夜间心率≤40次/min者缓慢性心律失常患病率增高。机制还不完全清楚,考虑呼吸暂停的时间和低氧血症可能是心动过缓的重要因素,迷走传导活性的增加也是夜间心动过缓的原因之一〔7〕。
本研究还发现,心衰合并SDB组餐后2 h血糖、空腹及餐后2 h胰岛素均高于非SDB组,表明SDB组存在胰岛素生成增多及代偿性高胰岛素血症、IR。SDB组出现IR的原因为:①受体水平:SDB患者由于睡眠时反复出现低氧血症,使胰岛素对受体的亲和力下降,同时受体酶缺乏,降低了机体对胰岛素的敏感性,出现 IR、高胰岛素血症〔8〕。②受体后水平:低氧血症及高碳酸血症使胰岛素受体酪氨酸激酶活性降低,使受体自身磷酸化降低,从而影响胰岛素信号向细胞内传递;低氧血症及高碳酸血症使葡萄糖代谢通路上各种酶结构或功能缺陷。③睡眠时反复出现低氧血症、高碳酸血症,酸中毒使无氧酵解增加,部分丙酮酸未经氧化而还原成乳酸,在肝脏转化成糖,使血糖升高。④低氧血症及高碳酸血症可使交感神经兴奋,儿茶酚胺分泌增多,使血糖增高,IR增加。
CHF合并SDB组 ET-1高于非SDB组,提示有血管内皮功能损害,原因如下〔7〕:伴随着阻塞事件出现的低氧、高碳酸血症、血压急剧上升可刺激血管活性物质释放和内皮功能受损;另外,氧化应激在内皮功能损害中也起着重要作用,氧化应激使NO活性降低,血管紧张素Ⅱ和血栓素受体活性增加,增加ET-1的产生,从而引起血管收缩、内皮功能损害。
本研究中收缩性心衰患者SDB的患病率为54.5%,与文献报道一致〔1,2〕。资料显示严重收缩性心衰患者中,随着心衰的加重,SDB发生率增加,且 AHI与LVEF负相关〔2〕。本研究中AHI与LVEF也呈负相关。本研究收缩性心衰合并SDB组42%患者发生房颤,虽然样本量小,但与文献报道收缩性心衰合并SDB患者更易发生房颤的结果一致〔2〕。心衰合并SDB患者易发生房颤的可能机制为反复的低氧、交感神经活性增加导致血管收缩,增加了右心后负荷。
1 Rao A,Gray D.Impact of heart failure on quality of sleep〔J〕.Postgrad Med J,2005;81(952):99-102.
2 Javaheri S,Parker TJ.Sleep apnea in 81 ambulatory male patients with stable heart failure:types and their prevalences,consequences,and presentations〔J〕.Circulation,1998;97:2154-9.
3 Trupp,Robin J.The heart of sleep:sleep-disordered breathing and heart failure〔J〕.Cardiovasc Nurs,2004;19(6Suppl 1):67-74.
4 Sin D,Fitzgerald F,Parker J,et al.Risk factors for central and obstructive sleep apnoea in 450 men and women with congestive heart failure 〔J〕.Am J Respir Crit Care Med,1999;160:1101-6.
5 陈尔璋,韩 芳,魏海林.打鼾与睡眠呼吸暂停综合征〔M〕.北京:科学技术出版社,1998:92.
6 Kasasbeh E,Chi DS,Krishnaswamy G.Inflammatory aspects of sleep apnea and their cardiovascular consequences〔J〕.South Med J,2006;99(1):58-67.
7 童茂容,曹鄂洪,Gushis L,等.睡眠呼吸紊乱:基础与临床〔M〕.北京:人民军医出版社,2001:187-9,269-325,192.
8 王 宁,范 洁.老年人阻塞性睡眠呼吸暂停综合症与血糖及胰岛素抵抗〔J〕.北京医学,2004;26(3):179-80.

