高渗氯化钠在肝硬化腹水治疗中的疗效观察
肖瑞秀 韩丽 秦天霞
75%以上失代偿期肝硬化患者有腹水,长期大量利尿药物可造成有效血容量下降,诱发肾功能衰竭和电解质紊乱,导致恶性循环。近年来,对肝硬化腹水患者是否需要严格限钠已有争议,有人提出肝硬化腹水病人低钠血症和肾血流减少不容忽视,而应给予高渗氯化钠或不限钠治疗。我们观察了高渗氯化钠在肝硬化腹水患者治疗中的作用及意义,现总结、报道如下。
资料与方法
一、一般资料 我院2006年1月-2010年11月住院的失代偿期肝硬化患者60例,男49例,女11例,平均年龄51.32±13.42岁,其中乙型肝炎肝硬化51例、丙型肝炎肝硬化1例、酒精性肝硬化3例、病原不明肝硬化5例。Child-Pugh B级41例,C级19例。B超腹水平均为6.93±1.06cm。诊断符合2000年(西安)全国传染病与寄生虫病和肝病学术会议修订的标准[1]。排除:1)合并肝癌;2)合并有严重心、肺功能不全者。随机将患者分为治疗组和对照组各30例,治疗前两组在性别、年龄、病程、病情方面比较无统计学意义(P>0.05),具有可比性。
二、治疗方法 两组患者均给予复方甘草甜素、苦参碱、促肝细胞生长素、螺内酯和呋塞米、输注血浆或人血白蛋白和降低门脉压药物及腹穿放腹水等治疗,对有并发症者给予相应的对症治疗。对乙型肝炎肝硬化患者给予核苷(酸)类似物抗病毒治疗。治疗组在此基础上给予2.5%~5%氯化钠溶液100~250ml缓慢静脉滴注,每日1次,共7-10天;对照组患者则给予低盐饮食,不给予静脉补钠治疗。
三、观察指标 采用日本DLYMPUS AU 640全自动生化分析仪检测肝功能和肾功能;采用美国MEDICA Easylyte PLUS钾钠分析仪检测血电解质和尿钠;采用电化学发光法(罗氏e601)检测乙型肝炎病毒血清标记物;常规进行腹部B超检查。
四、统计学处理 计量资料以均数±标准差表示,用t检验,计数资料用x2检验,P<0.05为差异具有统计学意义。
结果
一、两组治疗前后血电解质的变化 见表1。
表1 两组治疗前后血钠、氯、钾(±s)的比较
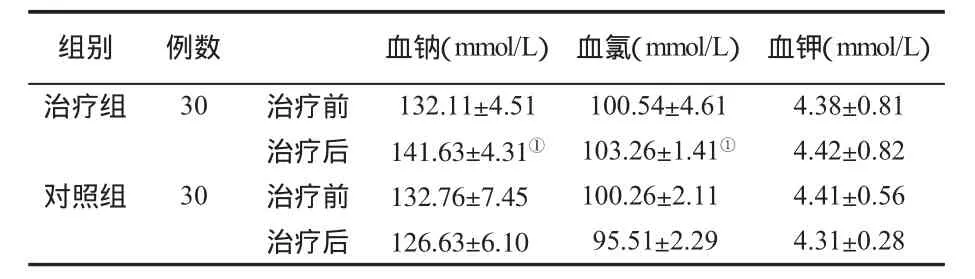
表1 两组治疗前后血钠、氯、钾(±s)的比较
与对照组治疗后比,①P<0.01
组别 例数 血钠(mmol/L) 血氯(mmol/L) 血钾(mmol/L)治疗组 30 治疗前 132.11±4.51 100.54±4.61 4.38±0.81治疗后 141.63±4.31① 103.26±1.41① 4.42±0.82对照组 30 治疗前 132.76±7.45 100.26±2.11 4.41±0.56治疗后 126.63±6.10 95.51±2.29 4.31±0.28
二、两组治疗前后尿量和尿钠变化 见表2。
表2 两组治疗前后尿量和尿钠(±s)的比较
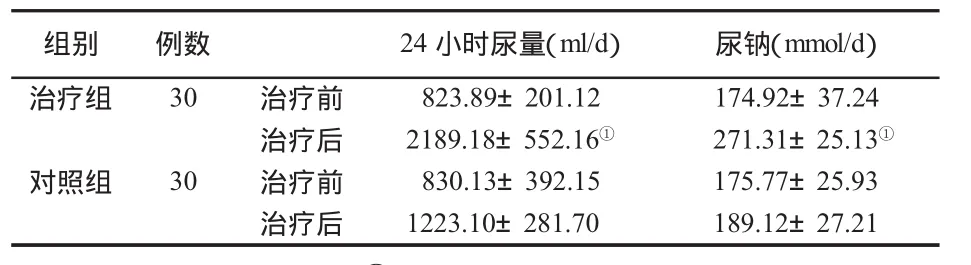
表2 两组治疗前后尿量和尿钠(±s)的比较
与对照组治疗后比,①P<0.01
组别 例数 24小时尿量(ml/d) 尿钠(mmol/d)治疗组 30 治疗前 823.89±201.12 174.92±37.24治疗后 2189.18±552.16① 271.31±25.13①对照组 30 治疗前 830.13±392.15 175.77±25.93治疗后 1223.10±281.70 189.12±27.21
三、两组治疗前后肝功能的比较 见表3。
表3 两组治疗前后肝功能指标(±s)的变化
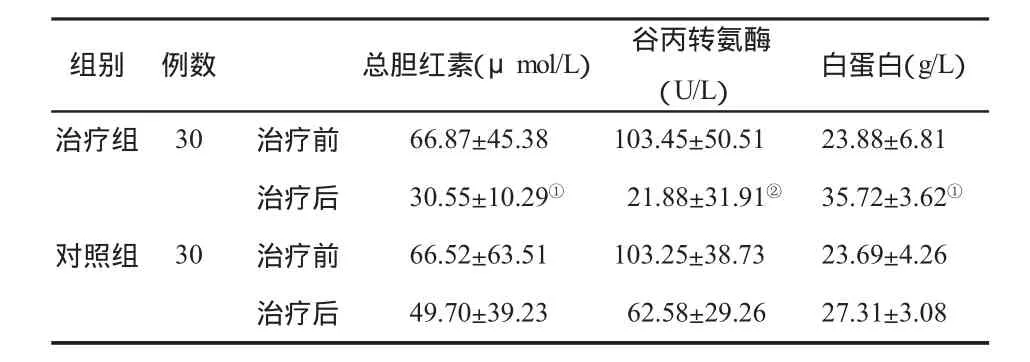
表3 两组治疗前后肝功能指标(±s)的变化
与对照组治疗后比,①P<0.01,②P<0.05
组别 例数 总胆红素(μmol/L) 谷丙转氨酶(U/L) 白蛋白(g/L)治疗组 30 治疗前 66.87±45.38 103.45±50.51 23.88±6.81治疗后 30.55±10.29① 21.88±31.91② 35.72±3.62①对照组 30 治疗前 66.52±63.51 103.25±38.73 23.69±4.26治疗后 49.70±39.23 62.58±29.26 27.31±3.08
四、并发症及预后 治疗14天,治疗组恶心加重2例(6.7%),注射部位血管疼痛13例(43.3%),经过调整输液速度及对症处理后缓解,发生肝肾综合征1例(3.3%);对照组恶心加重10例(33.3%),低钠血症16例(53.3%),肝肾综合征6例(20%),Ⅱ期肝性脑病3例(10%)。治疗1个月时对照组死亡2例(6.7%),治疗组无死亡病例。
讨论
失代偿期肝硬化患者合并低钠血症较常见,报道其发生率均在50%左右,而且肝硬化腹水患者更易发生低钠血症,且血钠越低,并发症越多,纠正率越差。引起低钠血症的原因:①钠的摄入减少,肝功能受损时,消化吸收能力下降,进食少以及腹水患者不恰当限制钠的摄入;②钠排出增加,长期大剂量使用利尿剂、放腹水等使血钠丢失;③内分泌紊乱,肝硬化患者由于抗利尿激素和醛固酮水平的升高,出现稀释性低钠血症;④钠泵功能障碍,不能维持正常细胞内外钠离子浓度。也有报道,C-型利钠肽及门脉高压本身对肝硬化低钠血症的发生有一定的关系[2]。血钠下降可导致:①降低利尿剂排钠利尿作用,使腹水消退减慢,甚至造成顽固性腹水;②诱发或加重肝肾综合征[3];③诱发肝性脑病[4]。肝性脑病及肝肾综合征均是肝硬化患者死亡的主要原因。近年来,失代偿期肝硬化患者低钠血症发生已引起临床高度重视,不限钠或应用高渗氯化钠已成为失代偿期肝硬化腹水治疗过程中的研究热点。多项研究表明,提高血清钠水平,可明显增加尿量,有利于腹水消退和防止肝性脑病及肝肾综合征的发生。
肝硬化腹水患者肾素-血管紧张素-醛固酮系统(RAAS)激活,肾皮质血管收缩,肾小球滤过率下降,尿量及尿钠排泄减少,血尿素氮、肌酐上升等诱发肝肾综合征[5],而RAAS的激活与血浆低钠有关,血浆钠越低其活性就越高,随着血浆低钠的纠正,RAAS活性受到抑制[6]。有报道限钠治疗是肝肾综合征患者发病机制不可逆转的因素之一,临床所见肝硬化腹水患者血钠多偏低,限钠同时使用利尿剂治疗,使血钠进一步下降,消弱了利尿剂排钠利尿作用。血钠下降使肾血流量下降,诱发或加重肾功能损害,使尿量下降,腹水消退更困难,形成恶性循环。
另有研究指出补钠本身对肝功能无改善[7],但本组研究显示治疗组胆红素、谷丙转氨酶、白蛋白的变化优于对照组,可能原因是治疗组血钠升高,腹水消退快,腹压减轻,临床症状转好,食欲改善后增加营养,有利于肝功能的恢复和白蛋白的提高[8]。
多项研究表明低钠血症对肝硬化腹水患者的病情进展有较大的影响,低钠血症形成过程中往往伴有腹水持续形成或顽固性腹水的发生[9]。有研究血钠低于125mmol/L时,肝性脑病、肝肾综合征发生率明显上升[10]。因此,在治疗肝硬化腹水过程中,除积极治疗原发病外,还要积极预防和纠正低钠血症。
[1]中华医学会传染病与寄生虫病学分会、肝病学分会.病毒性肝炎防治方案[J].中华传染病杂志,2001,19:56-62.
[2]徐晓光,蔡洪培.肝硬化低钠血症研究进展[J].中华消化杂志,2002,22(9):212-213.
[3]WONG F,BLENDIS L.New challenge of hapatorenal syndrome:prevention and treatment[J].Hepatology,2001,34:1242-1251.
[4]陈刚.肝硬化低钠血症临床分析[J].实用肝脏病杂志,2007,10(3):190-191.
[5]刘建军,智红.肝硬化腹水限钠治疗的弊端及其对策[J].新医学,2003,34:123.
[6]刘建军,吴晓英,智红,等.纠正肝硬化腹水低钠治疗与高渗NaCL在腹水患者中的应用[J].临床荟萃,2000,15:1141-1143.
[7]赵建军,张秀兰,杨军英.高渗氯化钠治疗失代偿期肝炎肝硬化患者低钠血症的临床观察[J].实用肝脏病杂志,2007,10(3):188-189.
[8]顾锡炳,刘霞英,徐月琴,等.不限钠饮食与限钠饮食对肝硬化患者白蛋白、肾血流量及腹水消退的影响[J].肝脏,200914(4):310-311.
[9]MCORE KP,WONG F,GINES P,et al.The management of ascites in cirrhosis:report on the consensus conference of the international ascites club[J].Hepatology,2003,8:258-266.
[10]鲁建国,邓玉花,彭吉芳.失代偿肝硬化患者合并低钠血症172例临床分析[J]. 实用肝脏病杂志,2006,9(3):369-370.

