即时超声微泡造影诊断胰腺占位性病变的价值
胰腺占位性病变在临床十分常见,包括胰腺癌、胰腺良性肿瘤、非肿瘤性病变如局限性胰腺炎等。由于胰腺癌是一种临床表现隐匿、早期诊断十分困难,但发展迅速、预后极差的消化系统恶性肿瘤。胰腺血管、淋巴管丰富又无包膜,因此胰腺癌易发生早期转移,大多数胰腺癌诊断明确时已属中晚期。由此可见,如何对胰腺占位性病变做出正确的诊断及鉴别诊断,尤其是早期正确诊断胰腺癌是提高治疗效果、改善预后、提高生存质量的关键。超声微泡造影技术(CEUS,以下简称超声造影)的问世为超声医学开辟了一条新的途径,现有研究已证明该技术对肝脏疾病具有较高的鉴别诊断价值,诊断准确率与增强CT相似。但目前超声造影在胰腺疾病的应用方面,国内外研究均不多。我们应用即时超声微泡造影技术对常规超声及其他影像学检查方法发现的胰腺占位性病变进行分析研究,旨在探讨即时超声微泡造影技术在诊断及鉴别诊断胰腺占位性病变中的临床应用价值。
1 资料与方法
1.1 研究对象 2008-08~2009-12在昆明医学院第二附属医院就诊的、经常规超声或增强CT、MRI检查确诊的胰腺占位性病变患者42人,其中男性31例,女性11例;年龄19~78岁,平均年龄 58.3±14.7岁。病灶位于胰头33例,胰体6例,胰尾3例。病灶大小0.9~8.3cm,平均4.2±1.6cm。根据病变性质,良性8例,恶性34例。本研究已除外超声造影未成功病例。
1.2 超声仪器和分析软件 使用Philips IU22彩色多普勒超声诊断仪,C5-2探头,频率为3.5MHz,具有超声造影功能,并配有即时超声微泡造影定量分析软件QLab-Region of Interest (ROI)Quanti fi cation Plug-in/Tool(感兴趣区域量化插件)。造影结果可自动储存于仪器硬盘内,可在脱机、机动态及逐帧回放。
1.3 超声造影剂 意大利米兰Bracco公司生产的超声微泡造影剂六氟化硫微泡(声诺维,Sono Vue),每瓶造影剂(59mg冻干粉)用5ml生理盐水制成混悬液,每例患者用3.6ml。
1.4 检查方法 检查前向患者简要介绍超声微泡造影技术及目的,并征得患者同意。①入选患者检查前空腹8h以上。②患者取平卧位,先行常规彩超检查。对可疑病灶进行仔细观察并做详细的文字及图像记录,包括病灶的位置、大小、边界、内部回声情况、病灶与毗邻组织的结构关系及彩色多普勒超声提供的病灶内相关血流信息。③超声造影检查,再次确定满意的二维灰阶图像切面,即同时显示胰腺病灶区域与非病灶区域胰腺实质(以下简称实质区)的切面。④开启造影条件,将仪器条件设置在低机械指数(MI=0.06)条件下。每次经肘静脉团注造影剂混悬液3.6ml,同时启动超声仪内置计时器,并同步记录即时动态图像,不间断地观察病灶区及实质区动态灌注过程及增强强度变化,直至造影剂从病灶区及实质区完全廓清后1~2min,总观察时间为3~4min。
1.5 超声造影结果分析方法及观察内容 造影结束后,由2名有超声造影经验的医师共同完成对原始图像资料的观察分析。
1.5.1 分析方法 启动Q-Lab软件,逐帧回放原始图像资料,每例均分别在病灶区及实质区设定感兴趣区ROI,对所存储原始数据进行量化分析,由Q-Lab软件自动生成造影剂灌注定量曲线,即时间-强度曲线(time lntensity curve, TIC)后进行量化分析。
1.5.2 造影剂灌注时相界定 根据胰腺为完全动脉供血器官的特点,将胰腺CEUS增强时相分为2期:0~30s为实质灌注早期(early parenchymatous perfusion phase, EPPP);31~120s为实质灌注晚期(delay parenchymatous perfusion phase, DPPP)。
1.5.3 观察指标及结果判定 每一观察指标均包括病灶区及正常胰腺实质区。
增强形态:指造影剂微泡分布的形态,由即时观察及原始记录图像逐帧回放时目测获得。
增强时间:由TIC测得。①始增时间:指造影剂开始增强的时间。②达峰时间:指造影剂达到最大增强强度的时间。③始-峰时间:指造影剂开始增强至达到最大增强强度需要的时间。
增强速度:指病灶增强速度。判断方法是以实质增强时间为基准,病灶增强时间早于实质为早增强,与实质同时增强为同增强,晚于实质为晚增强。
增强水平:由TIC测得。病灶处增强强度高于胰腺实质为高增强,与正常胰腺实质相等为等增强,低于正常胰腺实质为低增强。
增强模式:指造影剂微泡分布的形态及强度随时间变化的规律。由目测及Q-LAB软件获得。
1.6 统计学处理 应用SPSS 11.5统计软件包进行统计学处理, 正态分布的数据采用均数±标准差()表示,两组间比较采用t检验,多组间比较采用方差分析;诊断性试验采用敏感性、特异性、阳性预测值、阴性预测值和准确性表示,采用Youden指数比较不同诊断指标的诊断价值。P<0.05为差异具有统计学意义。
2 结果
2.1 临床病理结果 42例患者中,经手术病理证实的占位性病变33 例,临床诊断9 例。后者中2 例诊断为胰腺癌并发肝转移(CA19-9≥800 U/ml),2 例术中探查发现胰腺癌广泛转移(CA19-9≥1 000U/ml),2 例伴有胆总管下段癌,临床考虑胰头病灶为胆总管下段癌侵犯所致(CA19-9≥500U/ml),上述6例均未能手术切除;1例CT及MRI均诊断为胰腺占位,因患者伴有低血糖症状,CA19-9为21.18U /ml,经过半年以上随访病灶无变化,临床考虑胰岛细胞瘤;2例CT诊断为胰腺占位病变,患者曾有急性胰腺炎病史,CA19-9未增高,且经半年以上随访病灶无变化,临床诊断为局限性胰腺炎。最终确诊结果:胰腺癌34例,其中腺癌28 例,胰头囊腺癌1 例,胰体部微小囊腺癌1例,未能分型4 例;胰腺良性病变8例,包括良性内分泌瘤3例,局限性胰腺炎5例(其中3例伴有假性囊肿形成)。2.2 常规超声检查结果 本研究42例患者中,常规超声诊断胰腺癌24例,诊断准确率为57.1%;不能确定性质者15例,误诊2例。
2.3 超声造影检查结果 42例患者超声造影均明确胰腺占位性病变。
2.3.1 造影剂增强形态 ①34例胰腺恶性肿瘤中,29例表现为由周边向中心的逐渐增强;2例表现为由周围向中央的轮辐样增强;3例表现为病灶中心向周围的结节样增强。②3例胰腺良性内分泌肿瘤均表现为周围向中央的逐渐较均匀增强。③5例局限性胰腺炎中3例表现为周边向中央的逐渐增强,2例表现为外周向中央的结节样增强。
2.3.2 造影剂增强时间 胰腺良、恶性病变与胰腺实质CEUS增强时间比较见表1。
表1 胰腺良、恶性病变与胰腺实质CEUS 增强时间比较()
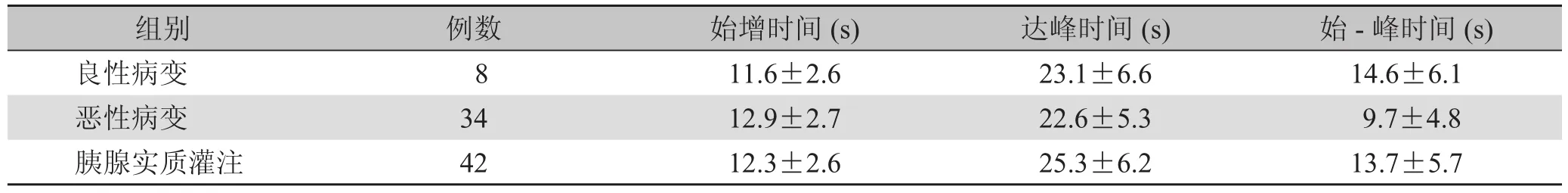
表1 胰腺良、恶性病变与胰腺实质CEUS 增强时间比较()
注:不同时间恶性病变组与胰腺实质灌注组比较,均P<0. 05
组别 例数 始增时间(s)达峰时间(s)始-峰时间(s)良性病变 8 11.6±2.6 23.1±6.6 14.6±6.1恶性病变 34 12.9±2.7 22.6±5.3 9.7±4.8胰腺实质灌注 42 12.3±2.6 25.3±6.2 13.7±5.7
2.3.3 造影剂增强模式 42例患者超声造影增强模式有5种类型。Ⅰ型:EPPP和DPPP均保持低增强。Ⅱ型:EPPP和DPPP均保持等增强。Ⅲ型:EPPP和DPPP均保持高增强。Ⅳ型:EPPP呈高增强,DPPP呈低增强。Ⅴ型:EPPP呈等增强,DPPP呈低增强。①胰腺癌的增强模式:34例胰腺腺癌中,30例表现为EPPP及DPPP呈整体不均匀低增强,其中19 例(55.9%) 病灶周边及内部可见走行迂曲的高增强滋养血管,DPPP造影剂退出时间早于周围胰腺实质;2例表现为EPPP等增强,DPPP低增强;另2例表现为EPPP不均匀高度增强,DPPP低增强。②内分泌肿瘤的增强模式:3例胰腺内分泌肿瘤中,2例表现为EPPP 及DPPP不均匀高增强,1例表现为EPPP 及DPPP等增强。③胰腺炎的增强模式:5例局限性胰腺炎4例表现为EPPP及DPPP不均匀高度增强,1例表现为EPPP及DPPP呈等增强(表2)。
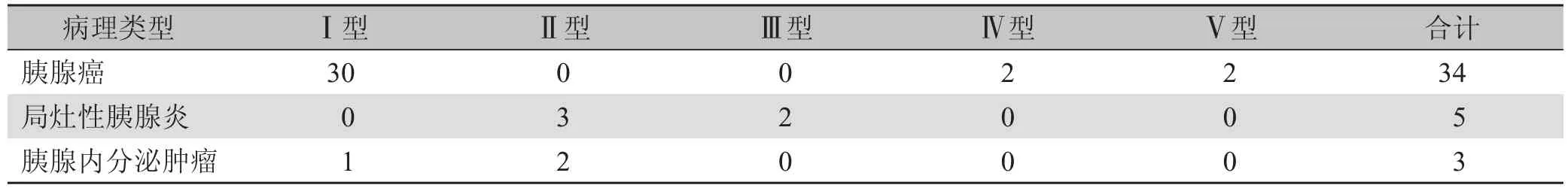
表2 42例胰腺占位性病变增强模式类型分布(例)
2.3.4 不同指标诊断胰腺癌的价值 通过计算 Youden指数发现,不同的观察指标及两指标组合诊断胰腺癌的准确性不同(表3)。
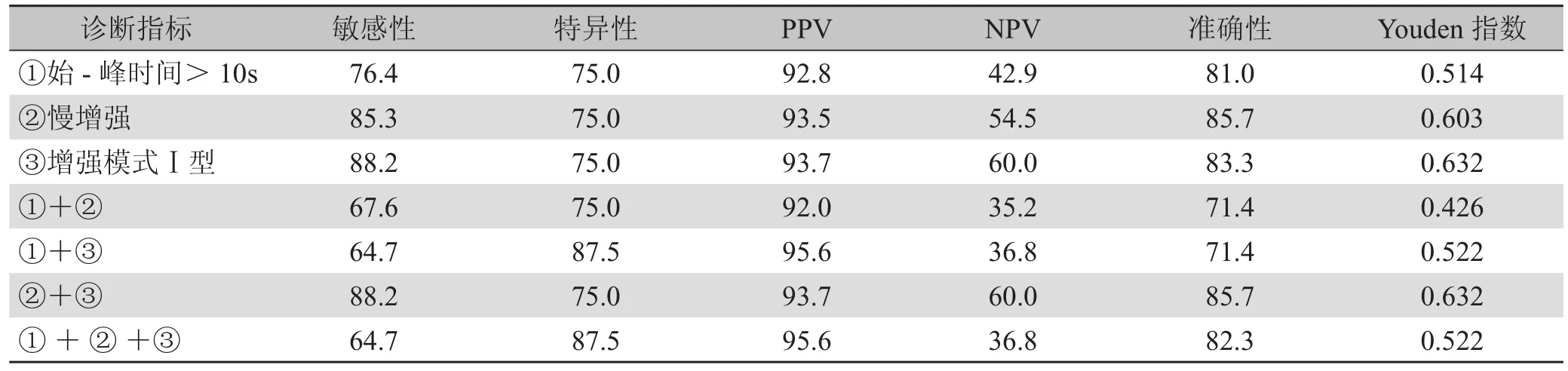
表3 不同CEUS指标对胰腺癌的诊断价值(%)
由表3看出,始-峰时间:诊断准确性81%,Youden指数最低(0.514);增强模式Ⅰ型:诊断胰腺癌的敏感性和特异性最佳,Youden指数最高(0.632),诊断准确率也较高(83.3%);增强速度:病变区呈慢增强时,诊断胰腺癌的敏感性和特异性与增强模式接近,Youden 指数为 0.603,诊断准确率为 85.7%。把不同的诊断指标进行组合,结果显示增强模式Ⅰ型与增强速度(慢增强)组合,Youden指数与增强模式相同,诊断准确率最高。
2.4 常规超声、CEUS、增强CT及MRI诊断结果比较 常规超声与CEUS、增强CT及MRI间差异均有统计学意义,CEUS与增强CT间差异无统计学意义(表4)。
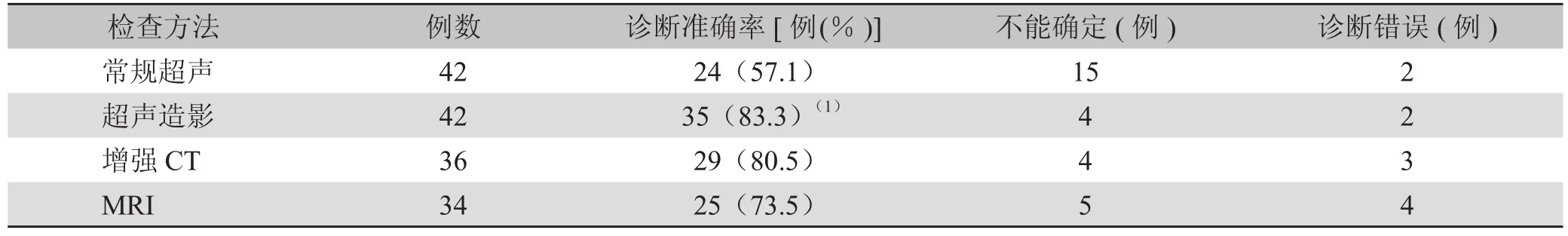
表4 常规超声、超声造影、CT、MRI对胰腺病变诊断结果比较
3 讨论
胰腺占位性病变是临床常见病,但由于胰腺位置深在,且体积相对较小,影像学检查对其早期病灶的检出率不满意,对病灶性质的鉴别诊断困难。近年来,虽然影像仪器的进展提高了胰腺占位性病灶的检出率,但当病变无明显血管侵犯、边界不清时,良、恶性鉴别诊断仍困难。常规超声检查是胰腺占位性病变最常用的筛查方法,但检查效果易受腹腔内肠气、患者体型等的影响,难以发现<2cm的胰腺占位。超声造影剂作为真正的血池示踪剂的特点及即时超声造影技术(CEUS)在肝肿块鉴别诊断中成功应用的经验表明,该技术能灵敏显示组织器官或肿瘤内的血管及微循环灌注情况,这一优势架起了胰腺超声造影与胰腺占位性病变组织病理学血管生成机制之间的桥梁,使超声造影在胰腺的应用成为可能[1~8]。
3.1 胰腺良、恶性病变造影剂增强时间的意义 造影剂在器官组织及病灶的增强时间及增强模式反映了器官组织及病灶内血流灌注的速度、微血管分布的形态及特点。本研究结果经统计学分析显示,造影剂始增时间及始-峰时间在良性病变与实质间、恶性病变与实质间、良性病变与恶性病变间的差异均有统计学意义;而达峰时间在良性病变与实质间、恶性病变与实质间、良性病变与恶性病变间的差异均无统计学意义。①恶性病变共同特点为造影剂在恶性肿瘤内始-峰时间短于胰腺实质,始增时间晚于正常胰腺实质。胰腺恶性肿瘤细胞释放血管内皮生长因子,促发内皮细胞增生,刺激诱发新生毛细血管;肿瘤中有的血管为被肿瘤组织侵犯的残留血管,血管结构紊乱或易形成动静脉短路[9、10],可能是造成肿瘤内造影始-峰时间明显短于肿瘤外相对正常胰腺实质的原因。胰腺癌病灶内可见不同分化程度的导管样结构肿瘤组织分散于纤维间质和残存的胰腺组织内, 根据肿瘤组织与残存胰腺组织比例的不同及纤维化程度的高低,肿瘤内的血供有所不同,但由于代替了正常胰腺组织的肿瘤组织的微血管少于正常胰腺组织, 所以胰腺癌病灶表现为增强晚于正常胰腺实质的低增强灶[11、12]。常规超声显示为低回声肿块的良性病变造影后60% 表现为与胰腺实质同步均匀增强、同步减退。②胰腺良性病变如局限性胰腺炎与胰腺癌的常规超声表现较相似,但超声造影表现不同。由于局限性胰腺炎病灶内虽可见不同程度的间质纤维化和炎细胞浸润,但病灶内微血管属于正常的组织血管,且未受破坏,其数量和分布与正常胰腺实质大致相同,所以病灶多与正常胰腺组织同时增强。胰岛细胞瘤增强早于实质,可能与胰岛细胞瘤间质内有丰富的血窦,其血供比胰腺实质更丰富有关。本组3例胰岛细胞瘤中2例CEUS 表现为肿瘤动脉期明显早于胰腺实质,退出晚于胰腺实质,造影剂始-峰时间明显长于正常胰腺。
3.2 胰腺良、恶性病变造影剂增强模式及形态的分析 ①恶性肿瘤的造影剂增强模式:34例胰腺恶性肿瘤中,30例表现为EPPP及DPPP呈整体不均匀低增强,DPPP造影剂退出时间早于周围胰腺实质;3例表现为EPPP等增强,DPPP低增强;另2例表现为EPPP不均匀高度增强,DPPP低增强;从造影剂增强形态看,有的恶性肿瘤仅见内部散在点片状增强,有的为肿瘤整体增强。34例胰腺恶性肿瘤中,29例表现为由周边向中心的逐渐增强,其中19例病灶周边及内部可见走行迂曲的高增强滋养血管;2例表现为由周围向中央的轮辐样增强;3例表现为病灶中心向周围的结节样增强。②良性病变的造影剂增强模式:如局限性胰腺炎造影后增强程度与胰腺实质一致,呈较均匀的整体增强;胰岛细胞瘤则表现为由周围向中央的逐渐较均匀高增强或等增强。③肿瘤微血管的分布特点:即造影增强特征与其生物学行为相关。胰腺恶性肿瘤多呈不规则状生长,与周围组织界限不清,肿瘤滋养血管常位于肿瘤周边,距血管近的肿瘤细胞生长活跃,造影后呈增强表现,远离血管的肿瘤细胞容易退化和坏死,表现为不增强或弱增强;肿瘤内坏死、陈旧性出血、囊性变多表现为不规则无增强区,故同是恶性肿瘤,造影剂增强的模式和形态也可有所不同。局限性胰腺炎与胰实质增强相似的原因、胰岛细胞瘤的增强表现如上所述;部分局限性胰腺炎内部出现无增强区,且界限较清晰、规则,可能系坏死区域。
3.3 不同超声造影定量指标诊断胰腺占位病变的价值 为了增加诊断的准确性,我们采用不同的诊断指标及组合用于诊断胰腺癌,结果显示:增强模式与始增-峰值时间或增强速度比较,对于胰腺癌诊断敏感性和特异性最佳,Youden指数最高(0.632),且诊断的准确性也较高(83.3%),而始增-峰值时间的Youden指数则最低(0.514)。把不同的诊断指标进行组合,发现增强模式Ⅰ型与增强速度(慢增强)组合的诊断价值最高,而包含始增-峰值时间这项诊断指标的组合诊断敏感性和准确性都偏低。因此,在超声造影定量参数中,应用多指标参数进行诊断可能更能客观反映病变的真实血流灌注情况,从而提高诊断准确率,但更有效的组合指标仍需进一步研究。
3.4 CEUS与其他影像学方法对胰腺癌的诊断价值的比较 本组动态增强螺旋CT诊断准确率为80.5 %,CEUS诊断准确率为83.3%,两种方法差异无统计学意义;MRI诊断准确率、常规超声诊断的准确率分别为73.5%,57.1%,低于CEUS。导致这一结果的原因不除外病例数较少,我们将加大样本量进一步研究。
我们认为,尽管目前超声造影技术对胰腺占位性病变仍不能做出“非此即彼”的诊断,但仍有可能成为早期诊断胰腺癌的另一种有效的影像学检查方法,因此,值得深入研究。
[1]Hocke M, Ignee A, Dietrich CF. Contrast-enhanced endoscopic ultrasound in the diagnosis of autoimmune pancreatitis. Endoscopy, 2011, 43(2): 163-165.
[2]Hohmann J, Albrecht T, Oldenburg A. Liver metastases in cancer: detection with contrast-enhanced ultrasonography.Abdominal Imaging, 2004, 29(6): 669-681.
[3]Harvey CJ, Blomley MJ, Eckersley RJ, et al. Pulseinversion mode imaging of liver specific microbubbles:improved detection of subcentimetre metastases. Lancet,2000, 355(9206): 807-808.
[4]孟晓春, 刘卫敏, 唐文杰, 等. 肝移植术后移植肝非肿瘤性实质病变的MRI诊断. 磁共振成像, 2010, 1(6):448-455.
[5]Ding H, Wang WP, Huang BJ, et al. Imaging of focal liver lesions: low-mechanical-index real-time ultrasonography with SonoVue. J Ultrasound Med, 2005, 24(3): 285-297.
[6]罗娅红,于韬,王洋,等. 联合应用CT、MRI增强扫描鉴别诊断胰腺癌与慢性胰腺炎. 磁共振成像, 2011, 2(1):42-46.
[7]王文平, 丁红, 齐青, 等. 动态灰阶超声造影在肝肿瘤鉴别诊断中的应用. 中华超声影像学杂志, 2003, 12(2):101-104.
[8]陈敏华, 戴莹, 严昆, 等. 超声造影对肝硬化合并小肝癌的早期诊断价值. 中华超声影像学杂志, 2005, 14(2):116-120.
[9]Youk JH, Kim CS, Lee JM. Contrast-enhanced agent detection imaging: value in the characterization of focal hepatic lesions. J Ultrasound Med, 2003, 22(9): 897-910.
[10]吕云福. 现代胰腺外科学. 北京: 人民军医出版社,2003. 452-481.
[11]Nagase M, Furuse J, Ishii H, et al. Evaluation of contrast enhancement patterns in pancreatic tumors by coded harmonic sonographic imaging with a microbubble contrast agent. J Ultrasound Med, 2003, 22(8): 789-795.
[12]Kitano M, Kudo M, Maekawa K, et al. Dynamic imaging of pancreatic diseases by contrast enhanced coded phase inversion harmonic ultrasonography. Gut, 2004, 53(6):854-859.

