早期护理干预在颅脑损伤患者预防便秘中的应用研究
陈德玲 林少丽 林丽芳
在神经外科,便秘是颅脑损伤患者常见的症状,由于便秘可诱发颅内压升高,加重颅脑损伤患者病情,甚至威胁患者的生命,影响预后。所以,处理好颅脑损伤患者的便秘问题,对其治疗乃至康复具有非常重要的意义。为减少颅脑损伤患者便秘的发生率,我科于2010年1月起,对住院102例的颅脑损伤患者作为观察组,给予个体化、针对性的早期护理干预预防便秘,并与进行常规护理的101例颅脑损伤患者作为对照组比较,效果满意,现报告如下。
1 资料与方法
1.1 临床资料
选择我科2010年1月~12月运用早期护理干预预防便秘的颅脑损伤患者102例作为观察组,其中男79例,女23例,年龄17~82岁,平均年龄59岁。所有病例均符合以下纳入标准:经头颅CT或MRI检查符合颅脑损伤诊断标准,排除明显的肠道器质性病变,入院前无便秘史,并回顾性将2008年11月~2009年10月收治的进行常规护理的101例颅脑损伤患者作为对照组,两组患者在性别、年龄、病情、治疗方法及家庭支持系统等方面比较无明显差异,具有可比性。
1.2 方法
两组均接受镇静、脱水、激素、抗感染、止血、制酸、营养脑神经等常规治疗,对照组经胃肠进食予肠内营养(EN)5~7d后未解大便者,按医嘱给予开塞露纳肛或番泻叶10mg分两次冲服。
观察组在实施上述常规治疗的基础上,从患者住院第一天开始,即由护理组长或高级责任护士根据患者入院评估后制定具体护理措施,予个体化、针对性的早期护理干预预防便秘。入院第一天:⑴入院评估:按首次护理记录单(外科)要求[1],了解掌握:①患者的一般信息包括年龄、职业、生活习惯、有无偏食、教育程度、日常照顾者、入院前排便情况等;②护理评估:包括意识、瞳孔、生命体征、皮肤、四肢活动、自理能力、饮食、口腔粘膜、营养状况等;③专科评估:入院诊断、GCS评分、肌力、肌张力等。⑵入院宣教:根据患者伤情、病程、体质特征、饮食医嘱,结合评估后情况及病人或家属意见,制定早期预防便秘护理措施,并向病人或家属宣教:解释潜在便秘的成因及相关预防知识,禁食者除外的合理饮食指导、床上排便相关注意事项宣教及实施,必要时予口服果导片。入院第二天:⑴试验患者排便情况:取合适体位,提供隐蔽、安全的排便环境,必要时协助床上排便。⑵心理干预:根据颅脑损伤患者健康教育的需求,向患者及家属讲解便秘和用力排便的危险性,有针对性的消除患者及家属的焦虑紧张情绪。⑶饮食干预:早期恢复饮食是预防便秘的关键,及早恢复患者饮食后,可根据病情合理调整饮食结构,尤其重视蔬菜、水果汁、粗纤维食物的搭配。⑷活动干预:在病情允许情况下,定时变换体位,每天2次的定时按摩腹部:患者取仰卧位,屈膝放松腹部,用大鱼际肌顺时针方向,力度速度适中的反复推展按摩,并配合协助、指导患者做床上运动或肢体被动运动。⑸评估患者对排便相关知识和预防措施的掌握和执行情况,及时纠正误区,解除忧虑。入院第三天:同第二天。入院第四天:同第三天,并询问大便的频度、排便量及是否费力,以确定是否便秘。对便秘者,做好心理疏导的同时,评估患者便秘情况,了解进餐及食物是否含足量纤维素,有无偏食等,及时调整饮食结构及其它相关护理措施,继续每天2次的定时按摩腹部,加强床上翻身活动,必要时予口服维生素B1片剂,促进胃的蠕动〔2〕。重型颅脑损伤患者均选择肠内营养(EN),管饲采用天然食品制成的均浆饮食(同对照组),确定便秘者,必要时予生大黄粉1~3g加温开水100ml稀释后鼻饲,每日1次,连续5d为一个疗程,或开塞露纳肛,注意排便后保持肛周清洁。入院第五天:同第四天并系统评估,必要时番泻叶10mg分两次冲服。入院第六天:同第五天。入院第七天:系统评估,对便秘者,必要时给予生理盐水低压灌肠,做好相关的解释工作。出院当天:根据病情及患者体质作相应的健康指导。
1.3 评价方法
⑴排便超过20min,大便艰难、粪便干燥坚硬,进食3d以上未大便者均列为便秘。⑵分别比较两组患者便秘发生率。⑶患者(或家属)对护理工作的满意度调查。
1.4 统计学方法
采用SPSS13.0软件对结果数据进行统计。
2 结果
两组病人便秘发生率见表1,患者对护理工作满意调查见表2。
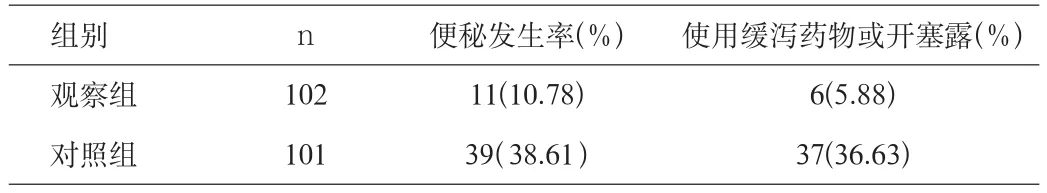
组别 n 便秘发生率(%) 使用缓泻药物或开塞露(%)观察组 102 11(10.78) 6(5.88)对照组 101 39(38.61) 37(36.63)

表2 患者对护理工作满意度调查[n(%)]
3 讨论
便秘是颅脑损伤患者常见的症状:⑴因颅脑损伤患者治疗上为控制脑水肿,一方面限制液体入量,另一方面早期常大量应用脱水剂甘露醇,从而导致肠腔内大便干结引起便秘[3]。⑵颅脑损伤患者都有不同程度的焦虑、紧张、恐惧心理从而引起交感神经兴奋而抑制迷走神经导致肠蠕动减弱引起便秘。⑶颅脑损伤患者通常需卧床休息2~4周,重型颅脑损伤患者更是长期卧床,由于排便环境、排便习惯的改变及长时间的卧床,自身活动减少,胃肠蠕动减少甚至消失,导致粪便在肠腔内滞留,水份被过多吸收引起便秘。⑷颅脑损伤患者常有恶心、呕吐、头晕头痛症状,导致食欲减退,进食量减少,胃肠道容量不足,胃肠功能受到抑制,肠蠕动减弱引起便秘。⑸手术后的患者或意识障碍患者又因进食时间推迟或胃管鼻饲流质,缺乏粗纤维食物,不能有效的刺激肠粘膜引起排便反射引起便秘。⑹肠内营养(EN)常采用小剂量持续滴入的方式,大肠内容物推进速度减慢,水分被大量吸收,导致肠腔内大便干结引起便秘。⑺中老年人尤其经产妇女,肠肌、腹肌与盆底肌的张力降低引起便秘〔4〕。
颅脑损伤患者的病情特点是多变、易变、突变,难以预测,即使已经手术多天的患者仍可在手术后突然出现变化,而便秘可诱发颅内压升高,加重颅脑损伤患者病情,甚至威胁患者的生命,影响预后。曾有报道,便秘可导致颅脑损伤患者死亡[5]。所以,应未秘先防为主。处理好颅脑损伤患者的便秘问题,对其治疗乃至康复具有非常重要的意义。尤其是急性期2~3周内的排便情况应引起高度重视。
目前医学界公认:长期使用肠外营养(TPN),可出现医源性肠饥饿综合征,蛋白质、糖和脂肪的代谢紊乱,同时还有维生素,微量元素的缺乏和无机盐代谢障碍相关并发症。肠内营养(EN)更加符合生理状态,因肠道内供给营养是人类固有的、消化吸收利用营养素的最佳途径,尤其在疾病状态下,早期肠内营养可提高血清中蛋白的水平,改善免疫功能[6]。所以,尽早采用EN,对恢复和维持胃肠道的生理功能较静脉营养疗法有益。对维持内脏血流的稳定及胃肠黏膜的完整,从而维持肠壁局部免疫系统及其细胞的功能和减少后期并发症均有重要意义。而EN的三种形式中,要素饮食和混合奶价格昂贵,均浆饮食采用天然食品制成,价格便宜,营养成分全面[7]。故本研究两组中的管饲病人,均统一采用均浆饮食。
对颅脑损伤患者制定具体的护理措施,给予个体化、针对性的早期护理干预预防便秘,是由各层次护士共同完成的,护理措施中列出的每日工作重点一目了然,可使护理人员有预见性,有计划地工作,避免了由于个人工作能力不同而造成遗漏和疏忽,故也是预防护理差错的有效方法,护士在实施过程中,由被动、机械地执行医嘱转变为主动、有计划地进行护理工作,既培养了护士的成就感和自律性、慎独精神,又提高了护士的工作效率和积极性,符合责任制护理、护理大包干的理念,体现了团队护理的精髓。
本研究显示:观察组患者通过个体化、针对性的早期护理干预。及早采取护理对策,早期服用缓泻剂,健康教育、重视饮食调节和适当床上活动,创造正常排便的必需条件,可使患者顺利排便,观察组颅脑损伤患者的便秘发生率明显低于对照组的常规治疗。
其次,对颅脑损伤患者进行早期便秘的预防,护理工作不再是盲目机械地执行医嘱或等医生指示后才为病人实施治疗护理,而是有计划、有预见性地进行护理工作。病人亦了解自己的护理计划目标,主动参与护理过程,增强病人自我护理意识和能力,护患双方相互促进,达到最佳护理效果,形成主动护理与主动参与相结合的护理工作模式。
所以,早期护理干预对颅脑损伤患者进行早期便秘的预防,提高了护理质量和患者满意度,是有效的护理途径之一,值得临床进一步推广应用。
[1]广东省卫生厅.临床护理文书规范(专科篇)[M].广东科技出版社,2009:29-30.
[2]贺秀玲.浅谈维生素B1临床应用[J].中外健康文摘,2011,8(26):272-273.
[3]梁忠梅.长期静脉应用甘露醇引起便秘分析及预防[J],护士进修杂志, 2009:24(6):576-577
[4]陈文彬.诊断学[M].6版.北京.人民卫生出版社.2004:48-48.
[5]赵宁,李彩虹.便秘致颅脑损伤病人死亡一例[J].华夏医学,2003:16(4):508-0508.
[6]王高强,白全召.早期肠内营养在重型颅脑损伤中的应用研究[J],当代医学, 2011:17(4):120.
[7]陈德玲,郭予全,林瑞敏,等.药粥在重型颅脑损伤患者肠内营养支持中的应用效果[J].国际医药卫生导报,2006:12(16):033-035.

