糖尿病、胰岛素抵抗和糖类
拉维尔
引言
“糖”可以用来描述单糖和双糖,它代表了总热量的重要组分。我们的膳食富含葡萄糖(glucose)、果糖和蔗糖。最近,人们的饮食习惯发生了重要变化,有数据显示,甜味剂高果糖玉米糖浆(蔗糖替代物)的消耗增加,它被普遍用于食品工业,特别是在美国。动物试验的结果表明,高果糖饮食可降低胰岛素敏感性,并和高甘油三酯血症有着潜在的相关性。
目前,糖尿病管理(包括1型或2型)的膳食建议中,没有提供糖类摄入的明确指南,只是指出,在同一热量基础上应该被其他种类的碳水化合物替代,但是重点在整体的热量摄入。在胰岛素治疗之前,1型糖尿病的治疗是以限制碳水化合物摄入为基础的营养方案。目前,依据碳水化合物摄入量计算的胰岛素餐前剂量,是餐后高血糖控制的主要方法。碳水化合物对脂质代谢异常和CVD风险有不利影响,基于此,限制碳水化合物摄入相当于限制同等热量的脂肪摄入。在2型糖尿病,需更多关注碳水化合物含量和血糖生成指数(GI)。
限制糖类摄入是有道理,因为糖类可致能量密度增加、潜在的体重增加和摄入过多等等。已有人提出,加工精致的简单碳水化合物摄入量增加,可增加糖尿病风险。但是,即使果糖已被证明使血浆甘油三酯水平增加,它对胰岛素敏感性的影响仍存争议。
世界卫生组织(WHO)、粮农组织(Food and Agriculture Organization)和美国心脏协会(AHA)发表的联合声明建议,为了预防糖尿病和肥胖,限制糖类总摄入量,建议总摄入量不超过总热量的10%。但是,关于这一点,是否有足够的证据来证明,仍存争议。
基于此,首先,就糖类影响胰岛素抵抗进展的代谢途径,进行了概述;然后,对涉及到糖类、胰岛素抵抗和糖尿病关系的研究(干预性、前瞻性和横断面),进行了系统回顾,以调查涉及糖类摄入和糖尿病关系的证据水平。
糖类的代谢途径 葡萄糖对脂质代谢的影响
消化和吸收
针对胃排空的人类研究显示,肠道转运果糖速度比葡萄糖慢两倍。因为果糖主要通过被动扩散吸收,吸收速度较低;葡萄糖主要通过主动转运吸收。蔗糖需要水解成果糖和葡萄糖后才能被吸收。体外研究结果显示,来源于蔗糖的结合葡萄糖,比游离葡萄糖更易被人体吸收。蔗糖(经消化吸收后)以果糖和葡萄糖的形式到达门静脉后,生物体才能开始利用它们。
葡萄糖是人类细胞能量代谢的主要原料。它是一种极性分子,只能以主动转运和易化扩散的方式通过细胞膜,其跨膜转运分别是通过钠依赖的葡萄糖转运体(SGLTs)和易化扩散的葡萄糖转运体(GLUTs)两大家族来完成。每种葡萄糖转运体都有特异的组织分布(表1)和生化特性,这些特点决定了它们在葡萄糖代谢中的功能。GLUTs已 确 定 出 5个 亚 型 :GLUT1、GLUT2、GLUT3、GLUT4和GLUT5。GLUT1是细胞摄取葡萄糖、穿过血液-组织屏障的最基本的载体;GLUT2是肾和肠上皮细胞中葡萄糖易化转运的基本载体;GLUT3是神经细胞中葡萄糖易化转运的载体;GLUT4是胰岛素敏感的葡萄糖转运载体;GLUT5是果糖转运的载体,或许还包括GLUT2。
果糖和葡萄糖的代谢途径如图1所示。果糖可在肝脏、肾脏和肠道内代谢,涉及三种酶(如图1)。经口服的果糖几乎完全在肝脏中代谢。
目前认为,肌肉组织代谢消耗的能量来源于果糖是非常有限的,脂肪组织代谢消耗的能量应该较多来源于果糖。
某些组织中的葡萄糖代谢途径以活性很高的果糖为底物。如,在肝脏中,果糖代谢远远快于糖酵解。作为葡萄糖的底物,果糖优于乳酸盐;作为肝糖原的底物,果糖又优于葡萄糖。
果糖、蔗糖和葡萄糖负荷 对葡萄糖和胰岛素的影响
和葡萄糖负荷相比,等量的果糖负荷对葡萄糖和胰岛素的影响较低。此外,持续增加的果糖和葡萄糖剂量,对胰岛素的影响也不同。在0.5g/kg~1g/kg 葡萄糖负荷范围内,胰岛素的变化和负荷量成正比,但是葡萄糖的变化波动不大。同样背景下的果糖负荷,对胰岛素和葡萄糖的影响相同。这种差异可能是因为,果糖对血浆总葡萄糖的外观率(rate of appearance),有一个非常微弱的影响。葡萄糖负荷增加血浆总葡萄糖的外观率,增加的原因主要是外源性葡萄糖,因为内源性葡萄糖的生产已被高血糖和高胰岛素强烈抑制。果糖负荷背景下葡萄糖的外观率,主要是来自果糖在肝脏中生成的葡萄糖。
相比30g果糖/葡萄糖负荷,30g蔗糖负荷对葡萄糖的影响不同。蔗糖负荷后血糖峰值的出现时间比葡萄糖负荷早30分钟,但幅度相同。这可能是因为,来源于蔗糖的果糖的转运速度比葡萄糖快。这个假设应该通过同位素分析来确认,但已确定,蔗糖和葡萄糖负荷对胰岛素影响的峰值没有差异性。
综上所述,果糖、葡萄糖和蔗糖是最常见的糖类或碳水化合物。果糖和葡萄糖的生物利用度不同,可能是因为:
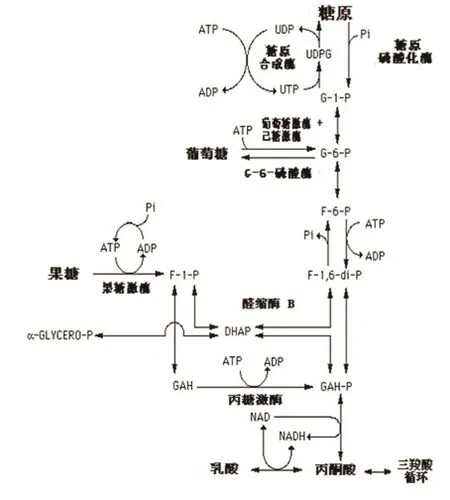
图1 果糖和葡萄糖的代谢途径
● 果糖口服制剂几乎全部在肝脏代谢,而葡萄糖口服制剂大部分在外周组织代谢;
● 果糖肝脏代谢途径的第一个步骤由果糖激酶催化,故其速度远远优于葡萄糖激酶或己糖激酶;
● 果糖代谢在很大程度上独立于胰岛素,而葡萄糖代谢呈胰岛素依赖。
总而言之,蔗糖口服制剂对葡萄糖和胰岛素的影响,接近于葡萄糖口服制剂。但它的氧化率似乎更接近于果糖。1g/kg果糖负荷后的第一个小时的净碳水化合物氧化率比相同葡萄糖负荷快;6小时后摄入的果糖氧化率达到100%,而摄入的葡萄糖则不可能,其中一些需以糖原形式存储。
蔗糖摄入后的氧化率和果糖类似,动力学也类似于果糖,这表明,蔗糖的果糖含量决定蔗糖的氧化速度。
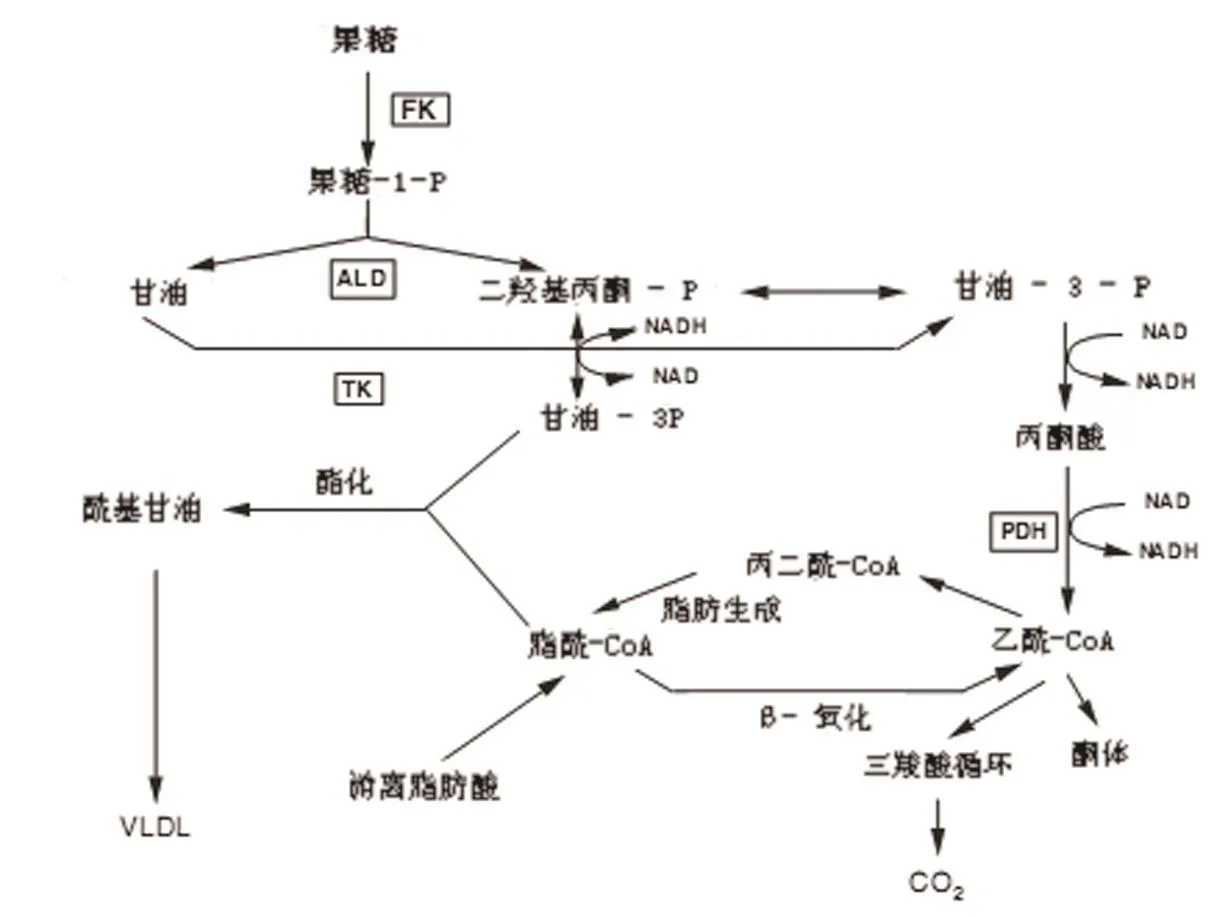
图2 果糖代谢和脂质代谢的关系
对脂质代谢和脂肪生成的影响
果糖对脂代谢的影响主要发生在肝脏。果糖代谢和脂质代谢的关系见图2所示。
在肝脏,果糖是通过生产二羟丙酮磷酸(DHAP)和丙酮酸盐来影响脂质代谢的。游离果糖对脂肪合成的影响尚不明确。但是,果糖本身对非酯化游离脂肪酸(NEFA)的代谢率有影响。它促使NEFA重新酯化,对胰岛素有一个额外的效应。已证明果糖有抗生酮作用,这可能是由于果糖以氧化为代价促使NEFA重新酯化。但是超出生理浓度时,果糖会产生酮体。
果糖对胰岛素分泌的作用虽然较弱,但是其抑制NEFA的强度类似于葡萄糖,因为果糖可以在肝脏内促使NEFA重新酯化。
果糖能够强烈促使脂肪重新生成。研究表明,肝脏和脂肪组织中脂肪生成轻微。有研究结果表明,肝脏脂肪重新生成的动力学平行于果糖负荷后甘油三酯的浓度。
果糖负荷促使脂肪重新生成,但在另一方面,葡萄糖等量负荷后的脂肪生成并非如此。蔗糖诱导甘油三酯浓度增加的原因包括:
● 果糖:促使脂肪生成和NEFA重新酯化;
● 葡萄糖:通过刺激胰岛素使NEFA重新酯化。
蔗糖负荷后促使脂肪重新生成可能产生的代谢后果,就是VLDL(极低密度脂蛋白)中脂肪酸组成的改变。事实上,它可导致饱和脂肪酸含量增加,水解下降(通过脂蛋白脂肪酶),进而导致甘油三酯浓度下降(通过降低VLDL清除率)。此外,它还和大部分饱和脂肪酸(细胞膜磷脂的组成成分)有关。因此,细胞膜上的这种饱和脂肪酸否认改变,可能会改变脂肪组织或骨组织摄取葡萄糖的能力。已证明,在一些存在胰岛素抵抗的群体,细胞膜饱和脂肪酸的含量或骨骼肌中甘油三酯的浓度,和胰岛素敏感性呈负相关关系。
只有果糖(和含果糖的蔗糖)在肝脏有脂肪合成的作用,并可潜在改变VLDL中脂肪酸的代谢平衡,进而导致次要的不利影响产生,如,高甘油三酯血症或胰岛素抵抗。
单糖和双糖的性质可以影响脂质合成,但在人类,脂肪重新生成途径仍然微不足道。蔗糖促使脂肪合成的效力并不比葡萄糖大。果糖存在更多的争议:它不仅增加甘油三酯水平,而且增加胆固醇和血压水平。 Hallfrish发现,在仅仅基线时胰岛素水平高的男性,这种甘油三酯的增加,和胆固醇以及LDL-C的增加相关。研究结果之间的差异仍然存在,主要的问题是:富含果糖的饮食通过胆固醇和/或甘油三酯会产生有害影响,特别是性别差异。但尽管如此,这些研究结果表明,果糖高摄入量现象并不见于危险人群(男性,胰岛素抵抗和/或高胰岛素血症者,绝经后妇女,2型糖尿病,高血压或代谢综合征者)。
事实已经证明,富含碳水化合物(或高GI)或简单碳水化合物(尤其是果糖)的膳食,增加空腹和餐后的甘油三酯水平。这种增加幅度是温和的,危险人群(男性,绝经后妇女,高胰岛素血症,葡萄糖耐受受损)除外。
糖类、胰岛素抵抗和糖尿病
评估人类糖类和胰岛素抵抗之间的关系以及糖尿病的发病机制是困难的。由于膳食组成差异造成的研究设计和问题的多相性,可能会导致结果的差异。此外,还没有特定的用于评估胰岛素抵抗或胰岛素敏感性的方法,大部分时候依据空腹和/或餐后的代谢水平(表2)。
干预研究
8项研究比较了果糖和蔗糖(两者都是代替了淀粉),2项研究观察了果糖代替蔗糖的效果;7项研究涉及1型糖尿病患者,15项研究涉及2型糖尿病患者;1项研究比较了两种富含简单或复杂碳水化合物的低脂高碳水化合物膳食模式(自由摄食)。
2项研究报告都显示,蔗糖热量达到总热量的30%以上(蔗糖代替了淀粉),胰岛素抵抗加重(20%~30%)。为期6周的Reiser交叉设计研究,纳入了24名碳水化合物敏感的成人,设计为5%、18%和33%蔗糖饮食(蔗糖热量达到总热量的5%、18%和33%)模式,结果显示,18%蔗糖饮食后1h和33%蔗糖饮食后0.5h、1h、2h和3h,血清胰岛素水平显著增加(和5%蔗糖饮食比较);和5%蔗糖饮食相比,18%和33%蔗糖饮食组的血糖水平也显著增加。
不过,3项其他的研究结果并没有发现这种影响。Bantle等人进行了一项短期(8天)研究,纳入了12名1型和12名2型糖尿病患者,以蔗糖代替碳水化合物(总热量的23%),结果显示血糖水平没有显著变化。Peterson等人进行了一项随机交叉研究,纳入了12名1型和11名2型糖尿病患者,受试者给予高纤维/低碳水化合物膳食,所不同的是,一组为45g淀粉,另一组替代为45g蔗糖。结果显示两组的血糖和胰岛素水平没有显著差异性。
最近的一项研究,纳入9名超重受试者,给予高蔗糖(增加50g)、高单不饱和脂肪饮食,24d,结果显示,增加的蔗糖(总热量的13%)和胰岛素敏感性或血糖控制降低无关。同样,一项随机交叉研究结果显示,高蔗糖饮食并没有对胰岛素敏感性或血糖水平产生不利影响。
果糖产生的影响甚至让人更难弄清楚。一项纳入12名高胰岛素血症和12名健康男性的研究,为期5周,分为0%、7.5%、15%(指占总热量的比例)果糖膳食结构,结果显示,15%果糖膳食组受试者的胰岛素和血糖水平显著增加(和其他2组相比)。另外,有2项研究结果显示,高果糖饮食(10%~30%碳水化合物热量)对胰岛素抵抗有有利影响。Koivisto研究纳入了2型糖尿病患者,分为安慰剂组和果糖组(20%碳水化合物热量,每天45g~65g),结果显示果糖组受试者的胰岛素敏感性增加(34%)。这项随机、双盲、安慰剂对照交叉研究,对胰岛素敏感性评估,采用了正葡萄糖钳夹。
对果糖代替蔗糖后的影响也进行了研究:一项纳入7名2型糖尿病患者的研究结果显示(为期2周),高果糖膳食对胰岛素抵抗有有利作用(通过餐后血糖浓度评估,降低了10%)。但是,另一项为期3个月的研究结果为阴性:研究者要求6名2型糖尿病患者摄入果糖(总热量的13%,替代蔗糖)饮食,结果显示,这种替代并没有对胰岛素抵抗产生有害影响(通过高胰岛素-正葡萄糖钳夹和糖耐量试验进行的评估)。一项针对健康成人、为期4周的研究,要求受试者每天摄入一定量的果糖(总热量的18%)饮食,结果显示,受试者的甘油三酯水平增加,但胰岛素敏感性没有显著差异性。

表2 干预研究
CARMEN试 验(Carbohydrate Ratio Management in European National diets),针对的是膳食中脂肪和碳水化合物的比例,旨在审查比例的改变对体重的影响,该研究对血脂和其他代谢参数的变化都进行了评估,设计了4种膳食模式,其中包括低脂-高复杂糖类饮食以及低脂-高简单糖类饮食。结果显示,2种膳食干预对空腹血糖和胰岛素浓度都没有任何效果。
所有的这些数据都表明,在健康或糖尿病患者,淀粉、蔗糖或果糖替代膳食,在短期内对胰岛素抵抗和血糖控制,没有明显的不利影响。但是,这个结果外推到一般人群时应慎用。
前瞻性研究
目前有6项2型糖尿病相关的前瞻性研究,主要来自美国:Women’s Health study,Iowa Women’s Health study,Health Professional Follow-up Study,Nurses’ Health Study。
有2项研究报告涉及了简单碳水化合物的影响。Women Health Study的研究人员并没有发现简单碳水化合物摄入总量的任何影响,蔗糖、果糖、葡萄糖或乳糖单独摄入总量也没有发现有任何影响。Iowa Women’s Health study的研究人员没有发现乳糖或麦芽糖摄入总量的影响,但是却发现,在女性,葡萄糖摄入量超过25.8g/天,进展为2型糖尿病的风险持续增加(30%);果糖摄入量超过30g/天,进展为2型糖尿病的风险也持续增加(27%)。
Nurses’ Health Study的研究结果显示,糖类总摄入量和2型糖尿病风险没有相关性。
此外,涉及91,000多名的非糖尿病女性的Nurses’ Health Study II数据分析结果显示(基线时纳入的受试者不存在糖尿病),在女性,和每月消费至多1次相比,每天消费至少1次含糖饮料的糖尿病相对风险为1.83(P<0.001)。这可能是因为热量过剩,以及摄入的食物中很大一部分含有可以被迅速吸收的糖类。必须注意到,含糖软饮料含有大量的高果糖玉米糖浆。
另一个队列研究,共纳入4,300名基线时不存在糖尿病的受试者,12年随访后获得的受试者膳食和糖类摄入相关资料显示,和2型糖尿病风险相关的是果糖、葡萄糖和含糖饮料,不相关的是蔗糖、乳糖和麦芽糖。
根据以上这些前瞻性研究数据显示,似乎果糖和葡萄糖相关的糖尿病风险,是一种有害的长期影响,但是,蔗糖、麦芽糖或乳糖还没有足够的证据得出类似的结论。尽管如此,研究之间存在的差异,表明需要进一步进行调查,以明确单独摄入的长期影响和胰岛素抵抗之间的关系。
横断面研究
可用的横断面研究很少,大部分研究涉及的是精确的膳食GI和碳水化合物摄入量,糖类成分的关注很少。此外,人工或自然(水果或乳制品)简单碳水化合物的差异性很少有人报道。
首先,有几项横断面研究分析了,1型糖尿病患者的碳水化合物摄入量和血糖控制的关系。结果发现,碳水化合物摄入量和血糖和/或HbA1c之间没有相关性。但有研究(Buyken’s study)指出,GI较低的饮食和较低的HbA1c相关。
旨在评估2型糖尿病和饮食因素的相关性的研究(N=173)结果显示,葡萄糖和碳水化合物的量,都和2h后的胰岛素水平呈显著的正相关关系;相比淀粉,蔗糖和2h后的胰岛素水平的相关性更强。
结论
所有的这些研究,都未能证明,简单碳水化合物总摄入量和血糖控制/2型糖尿病风险之间存在相关性,尤其是,蔗糖对糖尿病影响的具体证据缺失。
矛盾的结果,可能来自于研究对象的异质性,涉及到的有:糖尿病患者,胰岛素血症患者,健康人群。因此,特定人群得出的研究结果,外推到普通人群的可行性证据有限。就长期果糖摄入的糖尿病风险而言,相关研究的结论并不一致。最近,很多研究结果显示,果糖摄入量高,是代谢综合征和糖尿病的一个危险因素。但这个结论主要是基于生化观察,因为,果糖可增加脂肪重新合成和甘油三酯水平,进而引起血脂代谢异常,最终诱导了胰岛素抵抗。事实上,即使果糖对餐后高血糖存在短期的、潜在的有利影响;但是对于血脂和甘油三酯水平,果糖的不利影响可能是长期的。为了给予食品工业正确的意见,考虑果糖的这一点似乎很重要。
然而,需要更多研究来确定严格简单碳水化合物摄入膳食对血糖和胰岛素水平的影响,以便在糖尿病预防方面提供相关意见。

