快速康复外科在食管癌围手术期护理中的应用
朱俊风 潘海涛 孙国明 毛素萍
(扬州大学医学院附属扬州洪泉医院胸外科,江苏扬州225200)
快速康复外科是指在围手术期,通过多学科紧密合作,应用一系列已证实有效的方法以缓解手术应激、减少并发症、加速患者术后康复的方法[1]。我们从2006年12月开始,将快速康复外科理念引入食管癌的围手术期护理中,并对其应用效果进行了探讨,现将护理体会报告如下。
1 临床资料
1.1 一般资料 2006年12月~2009年11月在本科住院并适合手术治疗的食管癌患者160例,随机分为观察组和对照组。观察组80例,男60例,女20例,年龄43~73岁,平均(58±15)岁;食管中段癌68例,下段12例;对照组80例,其中,男57例,女23例,年龄49~72岁,平均(60.5±11.5)岁;食管中段癌65例,下段15例;两组病例在年龄、性别、疾病等方面差异无显著意义(P<0.05),具有可比性。
1.2 方法
1.2.1 对照组 按食管癌手术常规护理。
1.2.2 观察组 引入快速康复外科的理念,采用术前管教、缩短术前禁食、禁饮时间、术中保温、术后镇痛等一系列措施。
1.3 统计学方法 数据采用t检验,P<0.05为差异有显著意义。
2 结果(表1)
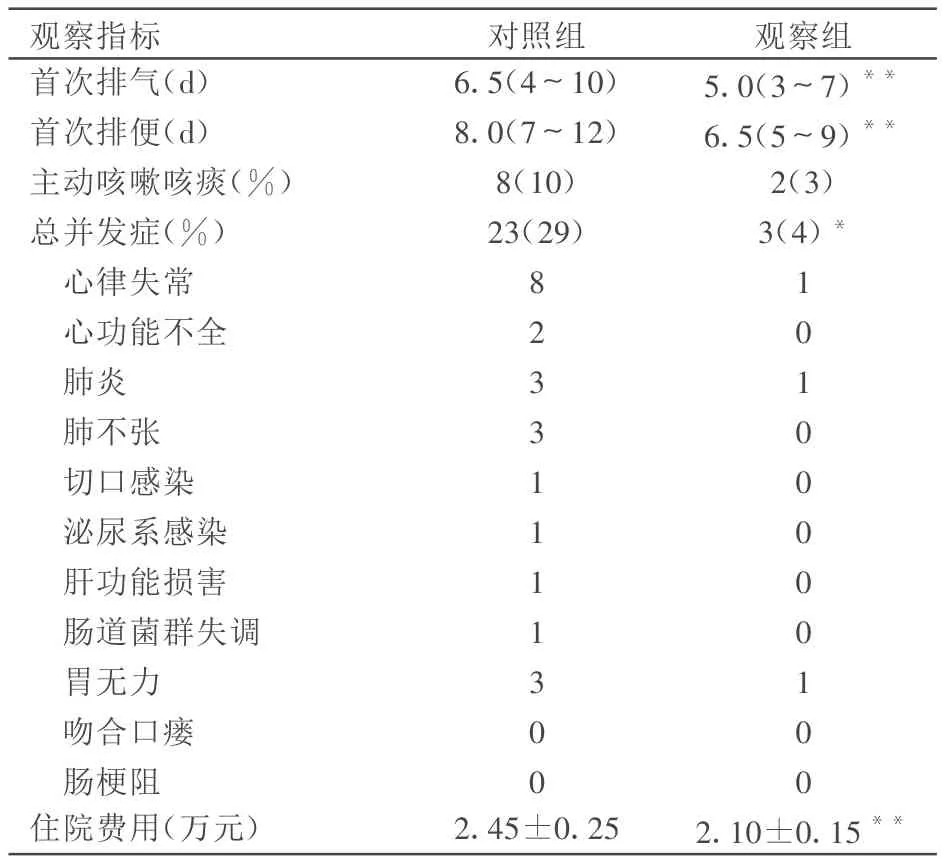
表1 两组术后各项指标比较(n)
3 护理
3.1 术前准备
3.1.1 心理疏导 病人手术前都会有不同程度的焦虑、恐惧心理。责任护士应主动关心病人,回答疑问,鼓励病人增强战胜疾病的信心。同时应取得家属的理解和支持,这对缓解病人的焦虑,解除病人的恐惧有积极地作用。必要时让先期已住院手术处于恢复期且乐观向上的患者现身说法。
3.1.2 术前宣教 根据患者病情,制定详细的快速康复计划,指导患者术前注意锻炼心肺功能,训练掌握深呼吸及有效咳嗽、排痰方式;告知患者可能采取的手术方案及术后可能留置的导管和注意事项。向患者讲解术后表达疼痛的方式,我们常用数字式疼痛评分方法,0分为无痛,10分为剧痛。
3.1.3 术前用药 遵医嘱给予阿替洛尔(或美托洛尔)12.5~25 mg,Bid,口服。服药期间密切观察心率的变化,如心率小于60次/min,应及时汇报医生,调整剂量。
3.1.4 肠道准备及镇静催眠 术前1 d进流质饮食,口服庆大霉素8万 U,q 2 h,4次/d,术前晚20:00遵医嘱予肥皂水500 ml灌肠1次。21:00遵医嘱给予安定10 mg肌肉注射,以保证患者有充足的睡眠。
3.1.5 术前6 h口服短肽型肠内营养剂百普力(或糖水、果汁等)400 ml;术前2 h再口服200 ml。
3.2 术中护理
3.2.1 术中保温 在病人进入手术室前,应将室内温度维持在29℃以上。必要时手术台床垫应加热,输液时应采用加热装置等措施,使患者术中的体温保持在36℃左右,术中应用温热、无菌的蒸馏水冲洗胸腹腔。
3.2.2 液体治疗 除大出血(出血量大于血容量的20%)外,根据术中生命体征及尿量调整输液速度,晶∶胶比为3∶1,我们常规输注平衡盐1 500 ml,再输注第三代羟乙基淀粉(万汶)500 ml。
3.3 术后护理
3.3.1 术后镇痛 术后72 h内采用持续硬膜外镇痛(0.25%布比卡因4 ml加吗啡10 mg,2 ml/h或舒芬太尼 200 mg加 0.25%布比卡因 4 ml, 2 ml/h),观察患者有无血压下降、呼吸抑制、呕吐、皮肤瘙痒等并发症的出现,了解患者的镇痛效果,鼓励患者准确表达疼痛的评分,小于3分,一般不予其他处理;大于4分,可给予非甾体类(如:消炎痛栓100 mg塞肛,q 12 h)或非阿片类镇痛药,以保证足够睡眠,减轻术后的应激反应,减少疲劳。
3.3.2 引流管的处理 胃肠减压管在肛门排气后,无腹痛、腹胀时拔除;空肠营养管于术后10 d患者饮食恢复后拔除;胸管于每日引流量少于100 ml时拔除;导尿管于硬膜外镇痛结束后拔除。
3.3.3 术后早期活动 术后4~6 h,护士每2 h协助患者翻身、活动四肢。术后第1天开始,协助患者取坐位,给予叩背、排痰,以保证患者每天有合适的运动量来预防肺部感染、下肢静脉血栓形成和肌肉萎缩。
3.3.4 早期肠内营养 我们一般于术后第1天予平衡盐500 ml及百普力500 ml,经三通管在24 h内营养管内同时匀速滴入;如无腹痛、腹胀等不适,手术后第2天百普力增至1 000 ml。但在输注营养液的过程中,应注意溶液的温度、浓度、速度,因此我们应用纽迪希亚的恒温加热器使温度控制在37℃左右,开始输注时利用平衡盐予以稀释,通过肠道营养泵匀速输入。
3.3.5 减少心肺并发症的发生 心律失常及肺部并发症是食管癌术后的常见并发症。术后,我们根据患者的心率、血压、尿量、中心静脉压、药物性质调节输液速度。术后48 h内,在保持血液动力学稳定的前提下,维持液体负平衡,使中心静脉压维持在5 cmH2O左右。同时,术后第1天继续予以阿替洛尔25 mg,Bid,营养管注入,以减少心肌耗氧量,减轻术后应激反应。
3.3.6 促进肠蠕动 除早期给予肠内营养,早期活动外,我们于术后第 2天遵医嘱给予莫沙必利10 mg加温开水10 ml,tid,及四磨汤20 ml,tid,营养管注入,既预防恶心呕吐又有利于肠功能的恢复。
3.3.7 术后监测血糖 发现异常及时汇报医生,一般将血糖控制在6.7~10.0 mmol/L。
4 讨论
4.1 心理护理 心理护理贯穿于围手术期各个阶段,心理护理是快速康复外科理念中一个重要组成部分。术前患者会因为担心手术的创伤、术后疼痛、手术是否成功、是否会有并发症、后遗症而产生紧张、恐惧、焦虑和抑郁,增加了手术过程的危险性和术后并发症的发生率[2]。因此,在术前,护士应根据治疗方案制定详细的快速康复计划,并征求患者及家属的意见,指导患者在各个阶段认真配合执行。通过有效的术前宣教,可以缓解患者的恐惧、焦虑情绪,增强其信心与自我控制感,从而减轻患者术后应激的程度,平稳渡过围手术期,减少手术并发症的发生。
4.2 术前准备
4.2.1 肠道准备 传统的肠道准备法时间长,使患者对手术的耐受能力降低,容易引起肠道菌群失调等并发症。我们采用一天肠道准备法,在达到手术要求的前提下并未增加手术并发症的发生率,相反提高了患者的手术耐受力,降低了并发症,尤其是肠道菌群失调的发生。
4.2.2 术前禁食、禁饮的时间 传统观念将术前常规禁食12 h、禁饮4 h作为围手术期术前准备的常规内容。而长时间的禁食、禁饮会对患者产生诸多不利的影响:如口渴、饥饿、烦躁、头痛、脱水及低血糖等[3-5],削弱了机体抗感染的能力。因此,我们采用术前6 h、2 h口服流质,对患者无不利影响,且可降低长时间禁食带来的不良反应。
4.3 围手术期保温 持续的术中低温可抑制血小板功能,损害凝血机制,甚至引发低温、凝血障碍和代谢性酸中毒致死三联症[6];术中及术后早期的保温,具有减少术中出血、术后感染、心肺并发症,以及降低分解代谢的作用[7],故在病人进入手术室前,我们将室内温度维持在29℃以上。必要时手术台床垫应加热保暖,输液时应采用加热装置等措施,以维持头部和上肢的正常体温;术中应用温热、无菌的蒸馏水冲洗胸腹腔等,可大大降低手术风险。
4.4 术后全方位镇痛,减轻应激反应 食管癌术后疼痛不仅给患者带来不适、增加应激反应,而且还会导致术后血流动力学紊乱、心肺功能及免疫力下降等诸多术后并发症。因此,术后72 h内我们常规采用持续硬膜外镇痛,当镇痛效果不佳时,尽量给予非阿片类镇痛药,因阿片类镇痛药能抑制肠蠕动,而应用非甾体类镇痛药有减轻术后炎症及应激反应的作用。
4.5 术后各引流管的留置时间及护理 各类导管的使用不但会增加发生并发症的风险,且明显地影响患者术后的活动,增加患者术后康复的心理障碍[8]。合理使用各种引流管,采取有效措施,尽早拔管。如术后保持胃肠减压管通畅、早期活动、早期肠内营养及胃肠道动力药的应用是促进排气,拔除胃管的关键;术前练习床上排尿,尿管予以夹管,定时放尿,使患者术后能尽早自行排尿,是拔除尿管的关键;术后尽早协助患者取坐位,给予叩背、排痰、指导深呼吸、有效咳嗽,促进积液、积气尽早排出,促进肺扩张,是尽早拔除胸管的关键。
4.6 术后早期活动 长期卧床不仅增加胰岛素抵抗及肌肉蛋白中氮的丢失,而且损害肺功能及组织氧合,也增加了静脉血栓发生的危险[9]。充分的镇痛,各种引流管的早期拔除,都给患者早期下床活动提供了条件。护士的鼓励和协助可以使患者树立信心,实施有计划的活动,促进患者的康复。
4.7 术后早期肠内营养 术后充分的营养支持是快速康复的前提,尤其是早期肠内营养,符合生理状态,可以减少并发症的发生。因肠内营养制剂能提供充足的热量,为限制围手术期液体输入,实现负平衡补液提供了可能。有证据表明,术后当天出现液体负平衡或术后2 d内总液体平衡为负平衡的患者心肺并发症或死亡的发生率明显低于液体正平衡的患者,并缩短术后住院时间[10]。
4.8 β受体阻滞剂不仅是控制心室率的首选药物,还能通过降低交感神经兴奋性减轻应激反应。因此,对于食管癌患者,若无禁忌症,在围手术期我们常规使用β受体阻滞剂,但要注意监测患者心率、血压的变化。
[1] 江志伟,李宁,黎介寿.快速康复外科的概念及临床意义[J].中国实用外科杂志,2007,27(2):131-133.
[2] 李心天.医学心理学[M].北京:人民卫生出版社,1991:56.
[3] Jeannette TC,Elizabeth HW.Preoperative fasting old habits die hard[J].T he American Journal of Nuraing,2002,102(1): 36-43.
[4] Philips S,Daborn AK,Hatch DJ.Preoperative fasting for paediatric anaesthesia[J].British Journal of Anaesthesia,1994,73 (4):529-536.
[5] Moro Eduardo T.Prevention of pulmonary gastric contents aspiration[J].Revista Brasileira de Anestesiologia,2004,54(2): 261-275.
[6] Sido B,Grenacher L,Friess H,et al.Abdominal trauma[J]. Orthopade,2005,34:880-888.
[7] Sessler D I.Mild perioperative hy pothemia[J].N Engl J Med, 1997,36(24):1730-1737.
[8] 朱桂玲,孙丽波,王江滨,等.快速康复外科理念与围术期护理[J].中华护理杂志,2008,43(3):264-265.
[9] 张翠珍,李军.外科手术患者抗生素合理应用的探讨[J].中国医学研究杂志,2004,4(4):367-368.
[10] Brandstrup B.Fluid therapy for the surgical patient[J].Best Pract Res Clin Anaesthesiol,2006,20(2):265-283.

