急性缺血性脑卒中梗死灶面积与餐后血糖的关系
章成国 李国德 黄淑云 曾桄伦 张国华 罗韶辉 彭伟英
急性缺血性脑卒中梗死灶面积与餐后血糖的关系
章成国*李国德*黄淑云*曾桄伦*张国华*罗韶辉*彭伟英*
目的 探讨急性缺血性脑卒中患者梗死灶面积与餐后血糖的关系,为缺血性脑卒中患者血糖的管理、降低大面积脑梗死发生率提供临床依据。方法 入选2008年8月至2009年8月在佛山市第一人民医院神经内科住院的经临床诊断为急性缺血性脑卒中的患者186例,记录患者临床资料、生化指标。对患者进行头颅MR检查。按最大梗死灶平面直径分为3组,各组均有患者62例(≥5.0 cm、2.1~5.0 cm、0.5~2 cm),比较各组的年龄、性别、高血压、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-c)、1周餐后血糖(postprandial blood sugar,PBS1)、2周餐后血糖(PBS2)的有统计学差异。结果 各组患者的性别、高血压病、LDL-c水平的差异无统计学意义,年龄、餐后血糖(PBS1和PBS2)差异有统计学意义。结论 大面积脑卒中患者年龄高、餐后高血糖明显,且应激状态过后仍存在餐后高血糖状态。
急性缺血性脑卒中 餐后血糖 梗死灶面积
糖尿病是脑卒中的重要危险因素之一,可增加缺血性脑卒中的患病风险2~5倍[1]。众多研究证实,和空腹血糖相比,负荷后血糖,包括正常餐后血糖和口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)负荷后血糖,与大血管并发症的关系更为密切[2-3]。本文旨在探讨急性缺血性脑卒中梗死灶面积与餐后血糖关系。
1 材料与方法
1.1 研究对象 入选2008年8月至2009年8月期间在佛山市第一人民医院神经内科住院的首发急性缺血性脑卒中患者186例,男101例,女85例,年龄38~91岁,平均(67.0±10.8)岁,均行头颅MRI检查。
1.2 纳入标准 ①发病到入院时间72 h以内的患者;②诊断符合第四届全国脑血管病会议制定的脑梗死诊断标准[4];③初次发病患者。
1.3 排除标准 ①有心房纤颤的患者;②有严重的心、肝、肺、肾功能不全的患者;③近期有外科手术或外伤史患者;④近期服用激素或免疫抑制剂的患者;⑤近期有严重感染的患者;⑥有恶性肿瘤的患者;⑦不合作或不能进行OGTT的患者。
1.4 研究方法
1.4.1 一般资料 根据入选标准和排除标准筛选符合要求的病例,记录患者的性别、年龄、既往史等一般资料,所有患者入院第2 d完成血糖、血脂、肝肾功能及心电图、颈动脉B超等检查。
1.4.2 血糖检查 包括:入院时测随机血糖,有糖尿病病史的患者第2天早晨、1周及2周时测空腹血糖、餐后2 h血糖;无糖尿病史及未达到糖尿病诊断标准的患者于发病1周时行标准75 gOGTT,所有受试者均要求空腹过夜10 h以上,于次晨7时至9时进行该检查,分别测定0 h、2 h血糖值,发病2周时复测空腹和餐后2 h血糖,血糖采用己糖激酶法,糖尿病诊断符合1999年WHO诊断标准。
1.4.3 分组 按最大梗死灶平面的直径分为大面积缺血性脑卒中组、中等面积缺血脑卒中组和腔隙性缺血性脑卒中组3组,分组标准为:≥5.0 cm、2.1~5.0 cm、0.5~2 cm[5-6]。
1.5 统计学方法 采用SPSS 13.0进行统计学分析。计量资料用¯x±s表示,用单因素方差分析进行分析,包括年龄、餐后血糖和LDL-c的比较;计数资料采用率的方式,用χ2检验进行分析,包括性别、高血压病频率的比较。检验水准α=0.05。
2 结果
各组患者的性别、高血压病、LDL-c水平的差异无统计学意义,年龄、餐后血糖(1周 PBG1和2周 PBG2)差异有统计学意义(见表1)。
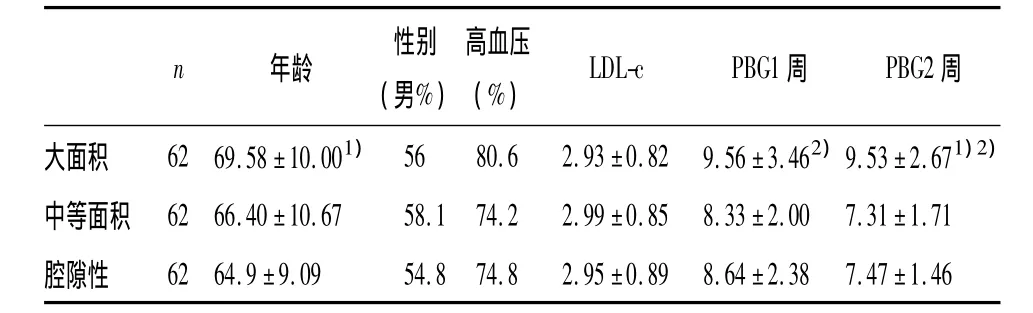
表1 不同梗死面积组患者的一般情况及危险因素比较
3 讨论
急性缺血性脑卒中患者病灶的大小与病情严重程度及预后有密切关系。大面积脑卒中定义为颈内动脉主干、大脑中动脉主干或皮层支的完全性卒中。大面积脑卒中约占全部缺血性脑卒中的10%,是急性缺血性脑卒中中较为严重的一种,其病情重,致残率高,存活患者遗留的神经功能缺损重,严重影响患者的生活质量,给患者、家庭和社会造成巨大的经济、精神负担。腔隙性脑梗死是由于大脑深穿支动脉狭窄、闭塞所引起的微小动脉供血区脑组织缺血和坏死,最后形成直径不超过20 mm小腔的一类梗死。过去一般认为腔隙性脑梗死属于良性血管病变,远期预后良好,但近期发现,腔隙性脑梗死患者近期预后佳,远期预后未必良好。腔隙性脑梗死数年后,因心血管死亡的明显增加,再发脑梗死的危险与其他类型脑梗死也相似,而且常出现认知功能障碍甚至痴呆[6]。因此,对各种类型脑卒中进行发病前控制危险因素的一级预防、发病后积极治疗及预防再次发病的二级预防显得十分重要。
众所周知,高血压是各种类型脑卒中的重要危险因素,国际上一个荟萃分析显示,在各种类型卒中患者给予降压治疗后,不管基线血压如何,其脑卒中、心肌梗死等所有血管不良事件的相对危险性均有显著降低[7]。目前,小血管病变卒中和非小血管病变卒中两者哪种与高血压关系更密切尚有争论。一项系统回顾显示,在平衡各种危险因素之后,小血管病变卒中与高血压的关系更密切,但差别极小[8],因此有人推测,高血压对大、小血管的危害可能具有普遍作用。本研究中各组高血压患病率均较高,且差异无统计学意义与,有证据显示高血压对各种类型脑卒中具有普遍损伤的推断相符合,同样高血脂是脑卒中的重要危险因素,其与低HDL-C、高LDL-C等密切相关,但也有研究发现其相关性不强[9],本研究各组血脂水平相差不大,面积与血脂的关系尚需进一步研究。
缺血性脑卒中患者梗死灶面积与高血糖的关系尚有争议,有学者认为,脑卒中梗死灶的细胞酸中毒、高乳酸水平不仅取决于血糖,更取决于梗死区周边的侧枝循环状态。动物实验表明,当梗死灶边缘血流量降低时,高血糖非常有害,梗死灶区血流量降低不明显,血糖增高则对脑组织有益[10]。另有研究表明,脑卒中后高血糖水平与皮质醇(cortisol,COR)、胰高血糖素(glucagon,GCG)浓度呈正相关,与三碘甲状腺原氨酸(3'-triiodothy-ronine,T3)浓度呈负相关。由于脑卒中造成的脑水肿可引起侧脑室受压、中线移位,使下丘脑受刺激,引起COR的分泌增加是卒中后血糖升高的重要原因。而高血糖症又通过加重缺血脑组织乳酸酸中毒等机制而加重脑水肿,加重对下丘脑的刺激,使血糖水平进一步升高[11]。总之,大面积脑卒中患者急性期血糖升高的原因有:大面积缺血性脑卒中患者急性期处于应激状态,应激状态激发体内一系列内分泌激素释放,特别是儿茶酚胺,胰高血糖素和皮质醇,这些激素对糖代谢总的效应是升高血糖;参加糖代谢的甲状腺激素等激素释放和转变减少,导致对糖的摄取和利用减少,使血糖进一步升高;胰岛素抵抗的产生使血浆葡萄糖不能有效地从循环中移除。有研究显示,大面积缺血性脑卒中患者发病后血糖升高与其不良预后有关,高血糖可通过降低粒细胞的粘附功能、趋化功能、吞噬作用和细胞内杀伤功能及损伤机体免疫系统,使患者增加感染机会;通过氧化应激作用造成对血管病变;通过自由基损伤血管壁及神经纤维[12]。
大量资料表明,餐后血糖与血管病变密切相关,其可能机制为餐后血糖可引起内皮功能紊乱、高凝状态、氧化修饰低密度脂蛋白(ox-LDL)水平升高、循环中黏附因子水平及炎症因子水平等升高所致[13]。有资料表明,积极控制血糖可改善患者的预后,当餐后2 h血糖>4.6 mmol/L时,餐后血糖每升高1 mmol/L,卒中死亡危险增加17%[14]。另外,在缺血性脑卒中患者中,无论是在急性期还是恢复期,糖代谢异常的发生率均显著高于一般人群,在恢复期仍有约半数以上的卒中患者存在糖代谢异常[15]。本研究中,大面积脑卒中患者的年龄较其他组高、1周和2周餐后血糖较其他组高,且差异有统计学意义,提示大面积缺血性脑卒中多发于高龄患者,餐后高血糖较其他组明显。年龄为不可控制危险因素,因此,我们可以通过控制餐后血糖来减少大面积脑卒中发生几率、改善脑卒中预后。鉴于在大面积脑卒中患者中缓解期仍存在餐后高血糖,控制餐后血糖应是一个长期持续的过程。但需强调的是,控制血糖应避免发生低血糖事件,因为葡萄糖作为脑组织最重要的能量来源,其水平过低亦会影响神经功能、造成不同程度的脑损伤。
[1] Baird TA,Parsons MW,Barber PA,et al.The influence of diabetes melitus and hyperglycaemia on stroke incidence and outcome[J].Clin Neurosci,2002,9(6):618 -626.
[2] Hyvärinen M,Tuomilehto J,Mähönen M,et al.DECODE Study Group.Hypergly- caemia and incidence of ischemic and hemorrhagic strokecomparison between fasting and 2-hour glucose criteria[J].Stroke,2009,40(5):1633 -1637.
[3] Nakagami T,DECODA Study Group.Hyperglycaemia and mortality from all causes and from cardiovascular disease in five populations of Asian origin[J].Diabe-tologia,2004,47(3):385 -394.
[4] 全国第四届脑血管病学术会议.脑血管病临床疗效评定标准[J].中华神经科杂志,1996,29(6):381 -382.
[5] 俞世勋,高敬尤,郭民霞.实用脑血管病[M].西安:陕西科学技术出版社,1997,1:338 -340.
[6] 王维治,罗祖明.神经病学(第五版)[M].北京:人民卫生出版社,2004,7:141 -143.
[7] Rashid P,Leonardi-Bee J,Bath P.Blood pressure reduction and secondary prevention of stroke and other vascular events:asystematic review[J].Stroke,2003,34(11):2741 -2748.
[8] Jackson C,Sudlow C.Are lacunar strokes really different?A systematic review of differences in risk factor profiles between lacunar and nonlacunar infarcts[J].Stroke,2005,36(4):891 - 901.
[9] Schulz UG,Rothwell PM.Differences in vascular risk factors between etiological subtypes of ischemic stroke:importance of population-based studies[J].Stroke,2003,34(8):2050 - 2059.
[10] Alvarez-sabin J,Molina CA,Montaner J,et al.Effects of admission hyperglycemia on stroke outcome in reperfused tissue plasminogen activator-treated patients[J].Stroke,2003,34(5):1235 - 1241.
[11] 王振才,边连防.脑卒中后血糖升高机制的研究[J].卒中与神经疾病,1999,6(1):16 -17.
[12] Hender Son GV.Management ofmassive cerebral infarct[J].Curr Neurol Neurosci Rep,2004,4(6):497 -504.
[13] Hanefeld M,Chiasson JL,Koehler C,et al.Acarbose progression of intimamedia thickness of the carotid arteries in subjects with impaired glucose tolerance[J].Stroke,2004,35(5):1073 - 1078.
[14] Batty GD,Kivimaki M,Davey Smith G,et al.Post-challenge blood glucose concen tration and stroke mortality rates in non-diabetic men in London:38-year follow-up of the original Whitehall prospective cohort study[J].Diabetologia,2008,51(7):1123 -1126.
[15] Ivey FM,Ryan AS,Hafer-Macko CE,et al.High prevalence of abnormal glucosemetabolism and poor sensitivity of fasting plama glucose in the chronic phase of stroke[J].Cerebrovasc Dis,2006,22(5-6):368-371.
R743.3
A
* 广东省佛山市第一人民医院(佛山 528000)
E-mail:lgde@fsyyy.com)
2010-09-02)
(责任编辑:李 立)
·论 著·

