2型糖尿病并发视网膜病变患者骨密度的变化
杜云峰,成金罗
(南京医科大学附属常州市第二人民医院内分泌代谢科,江苏常州,213003)
2型糖尿病(T2DM)和骨质疏松症的发病率均在逐年增高。糖尿病视网膜病变是T2DM常见的慢性微血管并发症。笔者将T2DM并发糖尿病视网膜病变者、T2DM未并发糖尿病视网膜病变者与健康人进行比较,以探讨并发糖尿病视网膜病变是否对T2DM者BMD产生影响。
1 对象与方法
1.1 研究对象
1.1.1 T2DM:2009年5月~2010年5月在本院住院的 T2DM患者 82例,均符合 1999年WHO糖尿病诊断标准。其中男40例,平均年龄(53.9±12.4)岁,体质指数(BMI)(25.1±3.6)kg/m2;女42例,平均年龄(63.3±9.8)岁,均为绝经后患者,BMI(24.9±3.2)kg/m2。根据眼科医生眼底检查诊断,将T2DM患者分成两组:NDR组:共43例,平均年龄(57.5±14.1)岁,BMI(25.6±3.3)kg/m2;男 22例,平均年龄(53.1±15.0)岁,BMI(26.1±3.6)kg/m2;女21例,平均年龄(62.2±11.7)岁,BMI(25.1±2.9)kg/m2。DR组:共39例,平均年龄(59.7±9.5)岁,BMI(24.3±3.3)kg/m2;其中男18例,平均年龄(54.2±8.6)岁,BMI(23.9±3.1)kg/m2;女性 21例,平均年龄(64.3±7.7)岁,BMI(24.7±3.5)kg/m2。
1.1.2 健康对照组:为我院2009年健康体检者。经查空腹及餐后血糖排除糖尿病。共80名,平均年龄(59.9±13.0)岁,BMI(24.1±3.6)kg/m2;其中男40例,平均年龄(55.9±14.4)岁,BMI(23.7±3.6)kg/m2;女40例,平均年龄(63.8±10.3)岁,BMI(24.5±3.6)kg/m2。
对照组及所有患者均排除患有其他内分泌疾病、严重肝肾功能损害,以及服用影响骨代谢的药物史。
1.2 研究方法
1.2.1 由专人准确记录入选者性别、年龄、身高、体重 、T2DM 病程,计算BMI。
1.2.2 BMD测量:采用美国HOLOGIC公司生产的EXPLORER双能X线骨密度仪,测量部位包括第1~4腰椎、左侧股骨颈(Neck)、股骨Ward区、股骨近端,单位为g/cm2。仪器测量变异系数<1% 。每天开机后使用质控体模进行自检,并由专人负责测量。
1.2.3 生化指标检测:空腹血糖(FPG)用全自动生化检测仪以葡萄糖氧化酶法测定。HbA1C采用日本TOSOH公司全自动糖化血红蛋白分析仪HLC-723G7以高压液相法测定。
2 结 果
三组间患者年龄、BMI差异无统计学意义(P>0.05),腰椎BMD差异无统计学意义(P>0.05)。三组间股骨颈、股骨 ward区、股骨近端BMD差异有统计学意义(F值分别为4.203、5.171、3.171;P均<0.05),进一步行多重分析,DR组股骨颈、股骨ward区、股骨近端BMD均低于NDR组,差异有统计学意义(P<0.05);NDR组股骨颈及股骨ward区BMD均高于健康对照组,差异有统计学意义(P<0.05)。NDR组和DR组间年龄、BMI、FPG、HbA1C差异无统计学意义,但病程差异有统计学意义,为排除病程对BMD的影响,遂以病程为协变量行协方差分析比较NDR组和DR组间BMD的差异。结果显示:DR组股骨颈、股骨ward区 BMD均低于NDR组,差异有统计学意义(F值分别为 4.994、6.158;均有P<0.05);其余部位BMD差异无统计学意义(P>0.05)。见表1。
男性:三组间患者年龄差异无统计学意义(P>0.05),BMI差异有统计学意义(P<0.05),遂以BMI为协变量行协方差分析。结果显示:三组间各部位BMD差异无统计学意义(P>0.05)。NDR组和DR组间FPG、HbA1C差异无统计学意义(P>0.05),但病程差异有统计学意义,遂以病程为协变量行协方差分析比较 NDR组和DR组间BMD的差异,结果显示:两组间各部位BMD差异无统计学意义(P>0.05)。见表2。
表1 不分性别三组患者BMD比较[ ±s(g/cm2)]
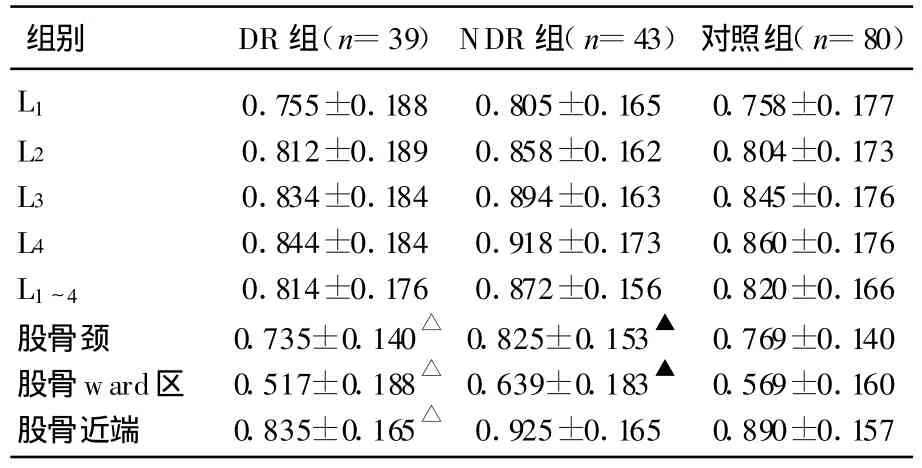
表1 不分性别三组患者BMD比较[ ±s(g/cm2)]
注:与DNR 组比较,P<0.05;与对照组比较,△P<0.05。
组别 DR组(n=39)NDR组(n=43)对照组(n=80)L1 0.755±0.188 0.805±0.165 0.758±0.177 L2 0.812±0.189 0.858±0.162 0.804±0.173 L3 0.834±0.184 0.894±0.163 0.845±0.176 L4 0.844±0.184 0.918±0.173 0.860±0.176 L1~4 0.814±0.176 0.872±0.156 0.820±0.166股骨颈 0.735±0.140 0.825±0.153△ 0.769±0.140股骨ward区 0.517±0.188 0.639±0.183△ 0.569±0.160股骨近端 0.835±0.165 0.925±0.165 0.890±0.157
表2 男性三组间BMD比较[ ±s(g/cm2)]

表2 男性三组间BMD比较[ ±s(g/cm2)]
组别 DR组(n=18)NDR组(n=22)对照组(n=40)L1 0.868±0.150 0.899±0.110 0.829±0.148 L2 0.916±0.146 0.942±0.117 0.880±0.143 L3 0.923±0.101 0.985±0.135 0.909±0.151 L4 0.919±0.128 0.978±0.178 0.912±0.158 L1~4 0.908±0.112 0.953±0.127 0.885±0.138股骨颈 0.807±0.121 0.862±0.111 0.813±0.123股骨ward区 0.597±0.189 0.657±0.113 0.594±0.145股骨近端 0.927±0.131 0.990±0.123 0.949±0.149
女性:三组间患者年龄、BMI差异无统计学意义(P>0.05),三组间股骨ward区BMD差异有统计学意义(F=4.371,P<0.05),其中DR组ward区BMD低于NDR组及健康对照组,差异有统计学意义(P<0.05);NDR组股骨ward区BMD高于健康对照组,但差异无统计学意义(P>0.05)。三组间其余部位BMD差异无统计学意义(P>0.05)。NDR组和DR组间FPG、HbA1C、病程差异无统计学意义(P>0.05),DR组股骨颈、股骨ward区BMD较 NDR组降低,差异有统计学意义(t值分别为2.320、2.741;均有P<0.05),见表3。
3 讨 论
T2DM对BMD的影响研究结果不尽一致。Cutrim等[1]发现无论血糖控制好或差,T2DM者BMD均无改变。Hampson等[2]报道在调整了BMI后,绝经前T2DM女性BMD较正常人无明显变化。Inan Anaforoglu等[3]研究了206例绝经后T2DM女性的BMD,也未见明显改变。而亦有一些研究显示T2DM者BMD降低[4-5]。2005年一项来自鹿特丹研究的结果表明T2DM和糖调节受损患者 BMD均增高[6]。2007年一项meta分析[7]显示T2DM 患者腰椎及髋部BMD均高于同年龄正常人。糖尿病视网膜病变是T2DM常见的慢性并发症[8-11]。关于糖尿病视网膜病变是否会对T2DM患者BMD产生进一步影响,目前国内外研究结果也不尽相同[12]。瑞典的一项队列研究提示1型糖尿病(T1DM)并发视网膜病变者髋部骨折风险较未并发视网膜病变者增加[13]。然而,也有一些研究发现糖尿病并发视网膜病变与骨质疏松或骨量减少无相关性[3]。国内周一军等研究显示老年T2DM并发视网膜病变者的股骨近端BMD显著低于无视网膜病变糖尿病患者和健康人群,而腰椎各部位BMD水平则与之相反[14]。莫慧等发现绝经后T2DM并发视网膜病变组其髋部BMD明显低于未并发视网膜病变组[15]。
表3 女性三组间BMD比较[ ±s(g/cm2)]
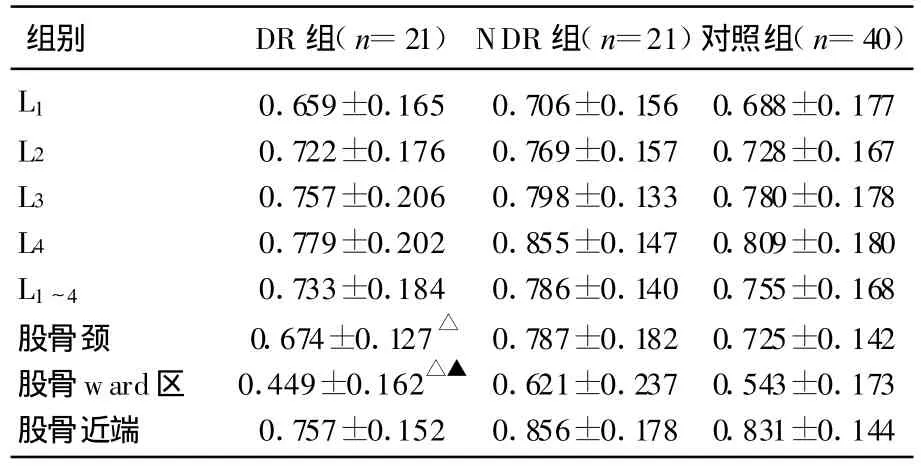
表3 女性三组间BMD比较[ ±s(g/cm2)]
注:与DNR组比较,P<0.05;与对照组比较,△P<0.05。
组别 DR组(n=21)NDR组(n=21)对照组(n=40)L1 0.659±0.165 0.706±0.156 0.688±0.177 L2 0.722±0.176 0.769±0.157 0.728±0.167 L3 0.757±0.206 0.798±0.133 0.780±0.178 L4 0.779±0.202 0.855±0.147 0.809±0.180 L1~4 0.733±0.184 0.786±0.140 0.755±0.168股骨颈 0.674±0.127 0.787±0.182 0.725±0.142股骨ward区 0.449±0.162△ 0.621±0.237 0.543±0.173股骨近端 0.757±0.152 0.856±0.178 0.831±0.144
本研究比较了T2DM 并发视网膜病变、未并发视网膜病变及健康对照者的BMD,发现股骨颈、股骨ward区BMD在T2DM未并发视网膜病变者高于健康对照者,T2DM并发视网膜病变者低于未并发视网膜病变者。T2DM并发视网膜病变者略低于健康对照者,但差异无统计学意义。进一步按性别分层分析显示:女性T2DM并发视网膜病变者股骨颈、股骨ward区BMD低于未并发视网膜病变者,而男性无明显变化。腰椎各椎体BMD及整体BMD在各组间差异无统计学意义。国外一项meta分析显示[7]:T2DM者在诊断时腰椎及髋部BMD的Z值均升高,而出现糖尿病并发症者BMD的Z值较前降低。在由表1~3可见本研究中T2DM患者无论髋部还是腰椎BMD均呈现以下变化趋势:未并发视网膜病变时BMD高于正常,而并发视网膜病变后BMD又降至接近正常或低于正常。虽然有些差异在本研究无统计学意义,考虑可能因样本量较小所致;同时前后位腰椎BMD的测量会受到腹主动脉钙化及腰椎小关节退行性变的影响,侧位腰椎BMD测量可能更加准确。
[1]D.M.S.L.Cutrim,F.A.Pereira,F.J.A.de Paula,et al.Lack of relationship between glycemic control and bone mineral density in type 2 diabetes mellitus[J].Braz J Med Biol Res,2007,40:221.
[2]G.Hampson1,C.Evans2,R.J.Petitt3,et al.Bone mineral density,collagen type 1α 1 genotypes and bone turnover in premenopausal women with diabetes mellitus[J].Diabetologia,1998,41:1314.
[3]Inan Anaforoglu,Asli Nar-Demirer,Neslihan Bascil-Tutuncu,et al.Prevalence of osteoporosis and factors affecting bone mineral density among postmenopausal Turkish women with type 2 diabetes[J].Journal of Diabetes and Its Complications,2009,23:12.
[4]王毅,黄姝.2型糖尿病骨密度变化及相关因素初探[J].2001,7:39.
[5]潘天荣,刘树琴,王长江,等.2型糖尿病患者骨密度变化及其相关因素的探讨[J].中国骨质疏松杂志,2002,8:318.
[6]I.I.de Liefde,M.van der Klift,C.E.D.H.de Laet,et al.Bone mineral density and fracture risk in type-2 diabetes mellitus:the Rotterdam Study[J].Osteoporos Int,2005,16:1713.
[7]P.Vestergaard.Discrepancies in bone mineral density and fracture risk in patients with type 1 and type 2 diabetes-a meta-analysis[J].Osteoporos Int,2007,18:427.
[8]章结楼,叶山东.糖尿病视网膜病变危险因素分析[J].中国临床保健杂志,2008,11(3):249.
[9]曹宪勇,刘海凤.糖尿病相关性视神经病变的临床表现[J].新乡医学院学报,2008,25(6):618.
[10]陈晓,宋艳萍,金中秋,等.高速双线性玻璃体切割手术系统治疗增殖型糖尿病视网膜病变[J].华南国防医学杂志,2010,24(1):27.
[11]刘克梅,韩晓芳,戴武,等.2型糖尿病视网膜病变危险因素的临床分析[J].中国临床保健杂志,2008,11(4):381.
[12]姜敏,王春,孙凯.老年2型糖尿病患者骨密度变化的分析[J].实用临床医药杂志,2008,12(7):69.
[13]Junmei Miao,Kerstin Brismar,Olof Nyr é n,et al.Elevated Hip Fracture Risk in Type 1 Diabetic Patients[J].Diabetes Care,2005,28:2850.
[14]周一军,张锦,李莉,等.老年2型糖尿病视网膜病变患者骨密度变化的研究[J].中华老年医学杂志,2005,24:428.
[15]莫慧,刘石平,周智广,等.绝经后2型糖尿病患者骨密度的影响因素和骨质疏松患病率[J].中国老年医学杂志,2008,28:1921.

