新发青中年高血压病人动态血压水平及昼夜节律
石 洁,胡元会,商秀洋,吴华芹,褚瑜光,李 宜
心脑血管病是人类健康的第一大杀手,目前成为我国第一位的疾病致死原因,而高血压是造成心、脑血管病的重要原因。高血压病人逐年增多,不仅给社会和家庭带来沉重的经济负担,而且严重影响了人们的生活质量。青中年人群作为社会建设的主要参与者,其健康状况影响着社会经济发展和秩序稳定。随着我国人民膳食结构和生活工作节奏的改变,青中年人群高血压病的患病率在逐年上升,本研究选择新发青中年高血压病人,观察病人诊室血压及动态血压监测水平,以期为平稳有效地控制病人血压水平提供理论和临床依据。
1 资料与方法
1.1 临床资料 2008年8月—2010年4月广安门医院心内科以头痛、头晕、乏力、精神不振等症状初次就诊的18岁~59岁病人,参照2005年《中国高血压防治指南》,采用正确的方法应用校正的血压计测量两次以上,收缩压(SBP)≥140 mmHg(1 mmHg=0.133 kPa)和(或)舒张压(DBP)≥90 mmHg的病人,由同一组医师共同筛选、确定,避免误诊,并排除继发性高血压、半年内合并心脑肾疾病以及血糖控制欠佳的糖尿病病人。共入选120例病人,其中青年高血压病人(18岁~44岁)56例,中年高血压病人(45岁~59岁)64例。
1.2 方法
1.2.1 诊室血压测量方法 08:00~10:00进行诊室血压的测量。病人坐位休息15 min~30 min后,共测量3次同侧肱动脉血压,每次间隔时间在2 min以上,3次血压的平均值即为病人的诊室血压值。
1.2.2 动态血压测量方法 采用美国太空实验室的S5193359型(Spacelabs,Inc)无创动态血压监测仪进行24 h血压测量。袖带缚于受试者左上臂,病人休息 15 min~30 min后启动第 1次血压测定,进行昼(06:00~22:00)夜(22:00~06:00)24 h监测,每30 min自动测量1次,同时保持日常工作和活动。全天有效血压读数>85%,每小时区间有效读数无缺漏。排除不符合上述判读血压时间及读数者。
1.2.3 血压昼夜节律的确定 本研究中根据SBP、DBP夜间血压下降率将血压的昼夜节律分为2种形态。SBP夜间血压下降率=(昼SBP均值-夜SBP均值)/昼SBP均值×100%;DBP夜间血压下降率=(昼DBP均值-夜DBP均值)/昼DBP均值×100%;杓型:SBP夜间血压下降率为10%~19%,且DBP夜间血压下降率为10%~19%;非杓型:SBP夜间血压下降率<10%或DBP夜间血压下降率<10%。
1.3 统计学处理 应用SPSS11.5统计软件进行分析,计量资料以均数±标准差(±s)表示,计数资料以百分率表示。符合正态分布的计量资料采用t检验,计数资料采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组病人的诊室血压情况 两组病人性别差异无统计学意义(P>0.05);诊室血压测量时,两组病人SBP水平差异无统计学意义(P>0.05),但青年组病人的DBP明显高于中年组(P<0.05)。两组病人2级及以上高血压所占比例分别为55.4%和59.4%。中年组中单纯SBP升高者明显多于青年组(P<0.01)。详见表 1。
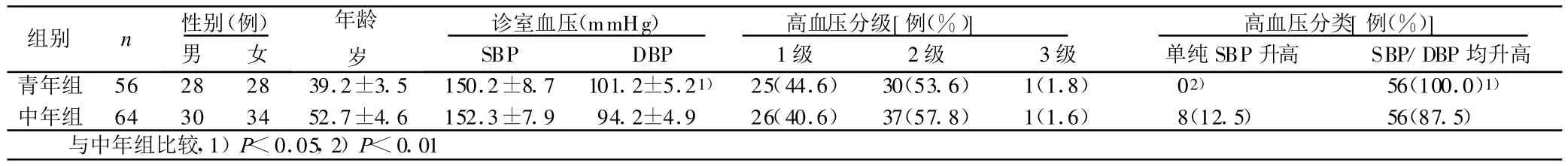
表1 两组病人一般情况及诊室血压水平比较
2.2 两组病人的动态血压监测指标比较 两组病人24 h平均收缩压(24 hmSBP)水平相当(P>0.05);青年组病人的 SBP、DBP夜间血压下降率、杓型血压比率及平均心率(mHR)、24 h平均舒张压(24 hmDBP)水平高于中年组(P<0.05),平均脉压(mPP)和平均脉压差(mPPI)均较中年组降低(P<0.05)。详见表2。
表2 两组病人动态血压监测指标比较(±s)
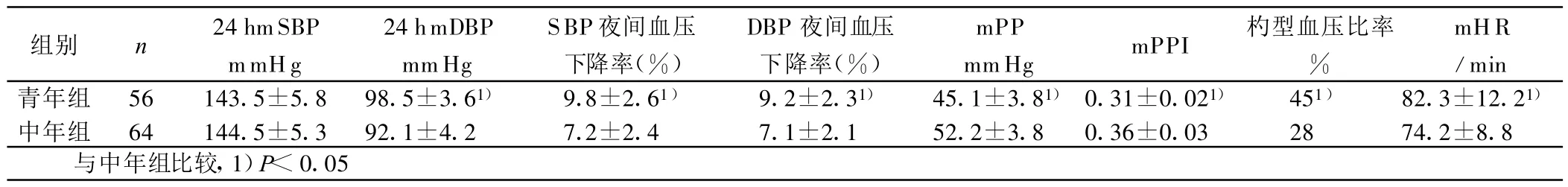
表2 两组病人动态血压监测指标比较(±s)
组别 n 24 hmSBP mmHg 24 hmDBP mmHg SBP夜间血压下降率(%)DBP夜间血压下降率(%)mPP mmHg mPPI 杓型血压比率%mHR/min青年组 56 143.5±5.8 98.5±3.61) 9.8±2.61) 9.2±2.31) 45.1±3.81)0.31±0.021) 451) 82.3±12.21)中年组 64 144.5±5.3 92.1±4.2 7.2±2.4 7.1±2.1 52.2±3.8 0.36±0.03 28 74.2±8.8与中年组比较,1)P<0.05
3 讨 论
交感神经激活是青中年高血压病人发病早期的始动因素。通过β1肾上腺素受体兴奋性升高,使心率加快,心排量增加,同时周围血管α1受体兴奋性升高及血管壁的β2受体兴奋性升高,促使周围血管收缩阻力增加。高血压病人如果同时伴有肥胖、糖脂代谢异常、胰岛素抵抗,将导致交感神经更加激活。本研究发现,新发青年高血压病人心率较中年高血压病人快,提示青年高血压病人交感神经激活更为明显,因此,β受体阻滞剂是青年高血压病人的理想选择,在抑制交感神经兴奋、减慢心率的同时,降低舒张压,促使血压达标。
无论使用何种降压药物,单药治疗仅能使少数病人达标,大多数病人必须使用≥2种降压药物才能使血压达到目标水平。对于治疗前血压为2级或3级,或总体心血管风险增高的病人,最好选择2种药物低剂量联合应用作为起始治疗。所以,联合治疗是目前控制血压水平最重要的策略[1]。本研究中,所有青中年新发高血压病人中,2级及以上血压水平的病人占半数以上,这些病人在生活方式干预的同时联合应用降压用药可能有助于尽早使血压达标。医生需要给予病人很好的宣传教育,告知病人联合用药及长期服药的益处。
脉压和脉压指数是心脑血管疾病新的危险因子,其预测价值大于收缩压和舒张压[2]。脉压的大小取决于每搏量,心室射血速率与传输血管的状态,即动脉壁的弹性及反射波的时间。如每搏量、心室射血速率固定,脉压的增加则反映血管壁变硬及反射时间缩短,这将导致收缩压增加,舒张压下降。故可以认为脉压的变化反映了血管硬度的改变,脉压大,血管硬度大。随着年龄增加,血管硬化程度增加,收缩压和脉压增加,会导致血管壁成分改变和剪切力改变,进一步加剧血管硬化。本研究中,中年高血压病人脉压及脉压指数大于青年高血压病人。提示年龄增加会促进动脉硬化进展,所以,临床医生面对一个中年高血压病人,有必要给病人行外周血管超声如颈动脉超声、下肢动脉超声等对病人的血管硬化程度进行评价并给予积极的干预。
正常人血压形态呈明显的昼夜波动性,波动曲线呈“双峰一谷”,称之为杓型血压。血压在白昼基本上处于相对较高的水平,多数人有双峰06:00~08:00和16:00~18:00,18:00后血压呈缓慢下降趋势,夜间02:00~03:00时处于最低谷,凌晨血压急骤上升,这种双峰一谷的血压昼夜节律变化,特别是夜间血压偏低对适应机体活动和保护靶器官结构和功能是有益的。近年研究表明,人体血压的昼夜节律现象有重要临床意义。无论病人血压的平均水平如何,夜间血压下降幅度减小或无明显下降者发生心脑血管并发症的可能性显著增加[3]。并且,夜间/日间收缩压比值越高,发生心血管事件的危险性越大,且这种相关关系独立于血压的平均水平之外。非杓型的高血压病人发生靶器官损害(如左心室肥厚、心肌梗死、心脏重构、脑卒中、肾衰竭等)的危险性显著增加。本研究中,中年病人非杓型血压形态者多见。所以,对于中年高血压病病人,除了诊室血压和家庭自测血压的监测以外,有必要行24 h动态监测,以早发现非杓型血压形态,针对性选择服用降压药的时间,比如下午服用降压药,在平稳降低24 h总体血压的同时,降低夜间血压水平,恢复双峰一谷的血压昼夜节律变化,以达到保护靶器官,预防心脑血管事件的目的。
[1]崔炜.2009年心血管病学重要临床进展[J].临床荟萃,2010,25(12):1016-1020.
[2]吕飒美,雷琳娜,史丽萍.老年高血压病人脉压大小与靶器官损害的关系[J].中国老年学杂志,2005,25(10):1230-1231.
[3]Murata T,Takahashi T,Omori M,et al.Association of abnormal diurnal blood pressure variation with the development of silent cerebral infarction in patients with late life onset depression[J].General Hospital Psychiatry,2003,25(4):298-300.

