剖宫产术中胎头娩出困难的临床分析
卢玉梅
(东海县人民医院 江苏东海 222300)
目前剖宫产术已成为产科最常用的手术,在处理高危妊娠中起着重要作用。近年来社会因素(要求手术、择期手术增多)使得剖宫产率日趋上升。其中胎儿娩出困难若处理不当,会给母婴带来不同程度的损伤,严重者导致新生儿死亡。术中胎头娩出情况成为评价手术是否顺利的关键。本文旨在探讨剖宫产术中胎头娩出困难的发生原因及处理措施。
1 资料与方法
1.1 一般资料
2008年1月至2010年6月间我院实施剖宫产术1260例,其中以胎头娩出困难者(术中分娩胎头时间超过1min)54例,将其作为观察组;按照随机配对的原则,选择同期行剖宫产术胎头正常娩出的54例作为对照组。2组在年龄、孕周、产次、以及手术方式及指征、麻醉方式等方面差异无统计学意义(P>0.05),具有可比性。
1.2 手术方式
2组均采用硬膜外麻醉,下腹部横切、子宫下段剖宫产术式。
1.3 统计学方法
计数资料采用χ2检验,计量资料采用t检验。
2 结果
2.1 胎儿娩出困难原因
根据本组观察,胎头娩出困难原因,主要有:(1)胎儿因素(胎头深固28例;胎头高浮10例)38例占70.37%;(2)子宫因素(疤痕子宫、下段形成不良)6例占11.11%;(3)医源性因素(术者经验不足、手术操作不熟练、互相配合不协调、麻醉效果不满意)5例占9.26%;(4)切口位置:腹壁切口或子宫切口相对较小2例占3.70%。子宫切口位置选择不当(过高或过低)3例占5.56%。
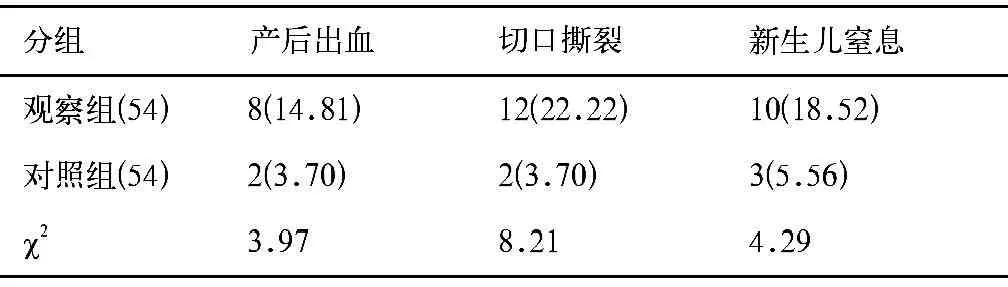
表1 2组母婴损伤发生率比较[例(%)]
2.2 手术结果(表1)
本文将术中手娩胎头时间超过1min作为胎头娩出困难的判定标准。其中观察组中胎头娩出时间最短63s,最长135s,平均99s。观察组对母婴影响,在产后出血、子宫切口撕裂、新生儿窒息等方面发生率明显高于对照组,差异具有统计学意义(P<0.05)。
3 讨论
剖宫产的目的在于顺利取出健康无损伤的新生儿,胎头娩出是手术关键步骤。根据报道,剖宫产术中子宫切开至胎头娩出时间超过140s将会使新生儿窒息率明显上升[1]。胎头娩出困难同时会造成子宫切口撕裂、大出血等严重的并发症。本文根据临床资料作回顾性分析表明,观察组在手术并发症上,与对照组比较,差异确有统计学意义,提示胎头娩出困难会增加并发症的发生。
3.1 娩出困难原因分析
3.1.1 胎儿因素 多为胎头高浮和胎头深固。其中胎头高浮常见于早产儿、子宫下段形成不良、巨大儿、前置胎盘及临产后迟迟不入盆者,胎头易在宫内滑动不固定,且无耻骨联合支撑。胎头深固,即深嵌骨盆,多为经过一定时间试产所致,枕后位及枕横位多见,胎头入盆腔深,手入盆腔取胎头困难,或将胎头从盆腔内托出后胎头俯屈不良易造成取头困难,且易造成子宫切口撕裂。
3.1.2 子宫因素 择期剖宫产者往往存在子宫下段形成不良现象,子宫下段肌层较厚对胎头娩出阻力大,破膜后子宫切口迅速缩小,胎头被缩至子宫切口上方较远处,若羊水流尽后再取胎头则易发生娩头困难。第2次行剖宫产手术者,切口瘢痕上缘弹性较差,亦可影响胎儿娩出。
3.1.3 医源性因素 (1)腹部横切口虽然具有较多的优点,但也有缺点,其对麻醉效果的水平要求高;麻醉效果不理想会出现腹直肌紧张,胎头娩出困难。本组资料麻醉方案为以硬膜外麻醉,在手术过程中出现腹直肌僵硬病例,造成胎头娩出困难,影响了分娩效果。(2)剖宫产术中术者与助手配合不协调,在加压宫底时过早或过晚,或对胎头高浮者在宫底加推力过迟或胎头深固者加推力过早;或术者经验不足,娩出胎头手法不正确,不能发挥出屈肘上托力娩出胎头的有效作用,均会导致胎头娩出困难。
3.1.4 切口因素 (1)子宫切口位置不当:子宫切口过高过低均不利于胎头的娩出。(2)临床中有些产妇或临床医生为追求美观,盲目追求小切口。但腹壁切口或子宫切口相对过小,取出胎儿时可发生“腹壁切口梗阻”或“子宫切口梗阻”,致使娩出胎头困难。在慌乱的情况下延长切口可能损伤母体肠管、膀胱、子宫血管,甚至伤及胎儿。
3.2 处理对策
3.2.1 根据胎儿及子宫具体情况,选择适宜切口及方案 术前应充分估计胎儿大小,选择适当的切口,充分分离腹直肌。合适的子宫下段横切口应居于胎头枕骨结节或胎耳之上方。如先露高浮者,子宫切开羊水吸净后,助手轻压宫底,使胎头缓慢下降,能触及胎耳最好,并固定之;术者的左手沿胎头的左侧下滑至最低点,将胎头握于手中,并固定。此时切忌将胎头上推,以免将胎头推至宫腔深部,出现胎头娩出困难;助手稍用力压宫底,术者右手牵拉子宫切口上缘,左手曲肘上托胎头,与助手一起将胎头娩出;如胎头深嵌盆腔者,切口宜稍低,但应避免损伤膀胱、输尿管,术者右手上推胎肩,左手进入宫腔达胎头下方,两手配合使胎头退出盆腔再取出胎头。上推胎肩的手法要轻,避免胎儿锁骨损伤;也可由助手经阴道上推胎头,协助胎儿娩出;或牵引胎足,以臀牵引式娩出胎儿,术者手入宫腔向上抓住胎儿下肢,行臀牵引术,手法要轻,避免新生儿骨折,如子宫切口紧,上述方法不能取出时,可行子宫切口上缘多点小切口以利臀牵引。
当腹壁或子宫切口过小时应看清解剖层次,在保护好母体及胎儿的情况下,果断延长切口,避免横切口梗阻所致娩头困难。若巨大儿,腹壁、子宫切口相对小的情况下,延长腹壁和子宫切口,可采取腹直肌前鞘及子宫切口上缘多点剪开法,加上助胎头下降方法使胎儿娩出。对于第2次行剖宫产手术者,切口选择在第一次切口瘢痕下方。如果为腹腔粘连重的疤痕子宫,由于子宫下段以下被粘连封闭,大网膜肠管,膀胱等成束状的粘连,影响子宫下段充分暴露,子宫切口的长度受限,易致胎儿娩出困难,这时需要经验丰富的手术医师耐心、细致的分离粘连,充分暴露子宫下段,使胎儿能顺利的娩出。
3.2.2 合理调整麻醉 麻醉是剖宫产术的一个重要环节,麻醉应使应使腹直肌及前鞘充分松弛,硬膜外麻醉是剖宫产术最常用的麻醉方式,当麻醉效果不佳时,麻醉师应重新施行麻醉,必要时需调整麻醉方案。近年来,腰麻硬膜外联合阻滞应用于剖宫产麻醉日趋增多,起效快、可靠性强、阻滞完善、可控性强;其综合了腰麻与硬膜外麻的优点,很少出现麻醉效果不佳的情况[2]。
3.2.3 技术过硬,密切配合 手术人员术者要有高度责任心,熟练基本功,正确掌握各种技术操作,严密观察产程,把握手术时机,充分估计产妇的分娩条件及麻醉效果,以科学的手法娩胎。同时要与助手协调配合,助手要充分暴露术野,适时加压宫底和牵拉子宫切口以使切口周径充分扩大。
剖宫产术是产科最常使用的手术,在一定程度上保证母亲和胎儿的安全;但并非绝对安全,术中若发生娩头困难,可造成母婴近期或远期的并发症。因此术前充分估计各种娩头困难的原因,掌握其处理方法,从容应对,以及时、恰当及安全的方法娩出胎头,将娩头困难的危害降到最低[3],是降低新生儿窒息、产伤和产妇产时产后并发症的关键,更好地提高产科质量。
[1]赵富杰,富丽.腹膜外剖宫产切皮至胎儿娩出各间隔时间与Apgar评分的关系[J].中国实用妇科与产科杂志,1996,12(5):289.
[2]刘力生,吴华,刘兰平.腰麻硬膜外联合阻滞用于剖宫产的麻醉效果观察[J].解剖与临床,2006,11(1):58~59.
[3]吕清秀.新式剖宫产中胎头娩出困难73例临床分析[J].右江医学,2007,35(6):656~657.

