腰椎棘突间稳定器(Wallis)早期疗效分析
王义生,柯雨洪,肖 丹,昌耘冰,刘 斌,詹世强,郑秋坚
作为腰椎非融合动态稳定装置,腰椎棘突间稳定器具有最大限度地保留相应节段运动功能、操作简单、安全有效、并发症少等优点,在腰椎间盘突出、不稳,退行性脊髓腔狭窄,椎间盘源性下腰痛以及脊椎小关节综合征等疾病的治疗方面有着广泛的应用前景[1,2],但在我国使用的例数和时间都相当有限[3,4],且对其临床疗效存在争议。我院于2008年7月~2009年7月应用腰椎棘突间稳定器(Wallis)治疗36例腰椎退行性疾病,近期疗效满意,现报告如下。
1 资料与方法
1.1 一般资料
本组患者36例,男23例,女13例,年龄19~77岁,平均48.1岁。其中腰椎间盘脱出症(中央型)8例,腰椎间盘脱出伴突出2例(L4/5加L3/4),腰椎间盘突出症合并黄韧带增厚10例,腰椎间盘突出症伴侧隐窝狭窄症8例,单节段退变性椎管狭窄症4例,融合平面之上位椎间盘明显退变(Topping off)4例(L3/4和L4/5各2例)。植入Wallis 38套,其中L2/31套,L3/44套,L4/533套。Wallis型号:8号14例,10号17例,12号3例,8+10号1例,8+8号1例。
1.2 手术方法及术后处理
手术均在全麻俯卧位下进行,减压侧(或双侧)显露至小关节外侧,非减压侧只显露至小关节内缘。常规减压(摘除突出髓核、椎管神经根管扩大成形)后修整Wallis的棘突及椎板接触面/点,试模至“四平八稳”和理想深度。反复进行C臂X线机透视以测量撑开的终板间高度,选择最佳的型号植入。术后留置引流管,48 h内拔除,离床活动,及时指导患者行逐步腰背肌锻炼,5 d内出院。
1.3 评价指标
采用北美脊柱学会(North American Spine Society,NASS)问卷[5]评价出院前患者及随访患者对手术的满意度。使用PACS系统提供的测量工具,以MR上无明显退变的其他腰椎间盘(PfirrmannⅠ、Ⅱ)的高度平均值为正常参照值,在患者的DR X线照片上对手术前后椎间盘上下终板间高度进行测量,由两位脊柱专科医师分别重复测量2次并取均值。
2 结果
2.1 手术结果
所有患者均成功完成手术。手术时间30~90 min,平均60 min,手术时间的长短主要取决于减压的程度和范围,其中用于安装Wallis的时间平均仅需10 min。术中出血量10~100 ml,平均50 ml,出血主要来自椎管减压过程,与安装Wallis无关。
2.2 出院前NASS问卷调查和X线测量结果
对36例患者采用NASS问卷进行出院前调查,并重点询问患者“腰部感觉如何”,32例(88.9%)认为腰部坚实有力,术前酸乏症状消失或明显减轻;4例感觉“无变化”。手术前椎间盘上下终板间高度降低约2 mm的有:L2/31例,L3/43例,L4/516例;降低≥3 mm的有:L4/517例;1例椎间隙未降低。术前终板间高度降低的37个椎间盘中有31个(84%)在术后得到1~3 mm的增高,其中使用12号Wallis的2例比预期增高了2 mm,但无任何症状;术后椎间盘终板间高度达到上节或下节终板高度的平均值(除外L5/S1)。
2.3 随访结果
所有患者均获得随访,随访时间1~12个月,平均7个月。36例患者中33例获得NASS问卷的信访回复,15例获得复诊体检和照片复查,总满意度92.5%。所有病例均未出现与Wallis系统相关的并发症。典型病例见图1。
3 讨论
3.1 棘突间动力稳定器的作用机制
一般认为,棘突间动力稳定装置的作用主要包括以下几点:(1)保留相应节段在正常范围内的活动,将运动节段的载荷中心后移,降低椎间盘内压[6]。(2)通过捆绑带稳定椎节,在限制节段过伸的同时约束屈曲,后者的作用为次。Wilke等[7]对Wallis、Coflex、Diam、X-Stop等4种稳定装置进行生物力学测试比较,发现这些装置在躯体伸直位均具有稳定和降低椎间盘内压的作用,但对前屈、侧屈和轴向旋转几乎无效。(3)减轻小关节负荷,对椎间孔起到撑开作用。Christie等[8]介绍棘突间动力稳定装置的优点,指出其在理论上能够扩大椎间孔。本组仅测算间盘终板间高度的增加,但我们推测该稳定器亦能扩大椎间孔。(4)有利于病变椎间盘的修复,从而有效预防相邻椎间盘的退变。Sénégas等[9]对241例使用Wallis的患者进行长达13年的随访研究,结果证实该棘突间动力稳定装置的长期安全性,认为其可能通过保留节段的运动功能以对抗邻近节段退变,从而达到长期的保护作用。(5)降低椎间盘突出的再发率,有助于椎间盘源性疼痛的治疗[10]。这一观点的提出可能成为放宽植入手术适应证的依据,值得商榷。Floman等[11]的临床研究显示,Wallis似乎不能预防椎间盘突出症的术后复发,但有助于减缓由早期椎间盘退变性疾病所引发的椎间盘源性疼痛。(6)延缓腰椎融合及Topping off的发生。Korovessis等[12]认为,Wallis棘突间植入改变邻近节段退变的自然史,有效地减轻融合节段之上邻节椎间盘的退变。
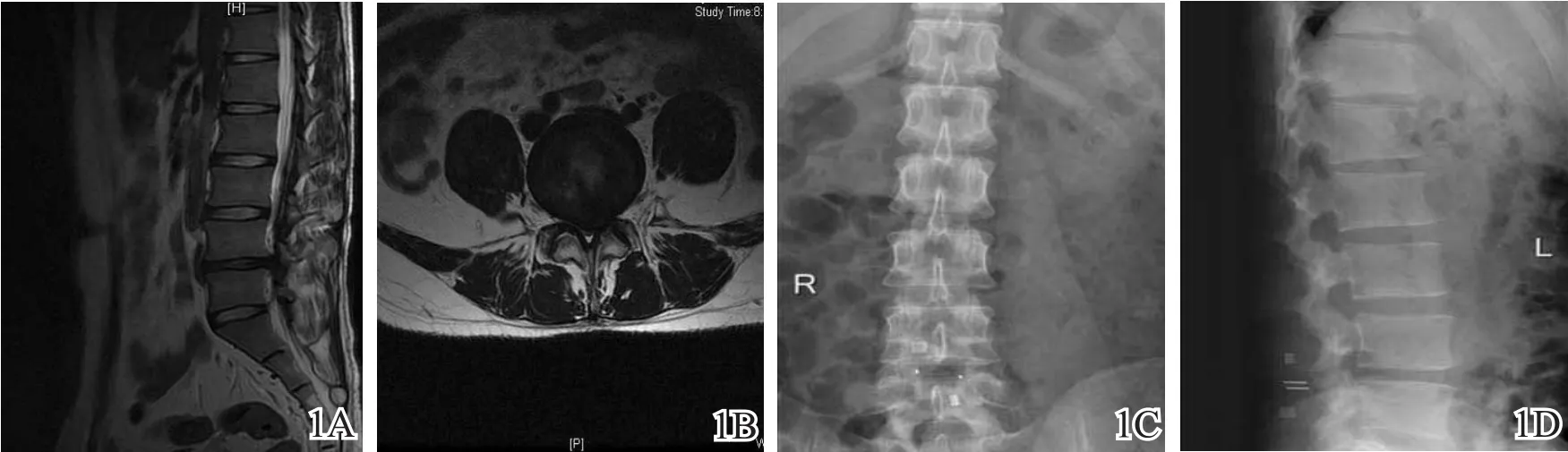
图1 患者,男性,22岁,L4/5椎间盘突出症
Wallis棘突间动态稳定系统是临床上最早应用的动态固定装置之一,由法国医生Sénégas等设计并率先用于临床[13]。它的主体由高分子材料PEEK制成,在棘突间形成一个“漂浮”装置,起到撑开作用,可分担椎间盘和关节突关节部分负荷,通过上下棘突间捆绑带的有限伸缩限制植入节段过度屈伸,降低棘突间和关节突关节的压应力,同时保留相应节段一定范围的活动度,从而避免过度运动所导致的退变加速和失稳,不仅能够起到明显缓解腰痛症状的作用,同时可避免融合对邻近节段的影响。
3.2 适应证选择
Wallis系统的适应证主要包括:(1)巨大的腰椎椎间盘突出症;(2)腰椎椎间盘突出术后复发;(3)单纯腰椎椎管狭窄症;(4)腰椎融合部位相邻节段的椎间盘退变性疾病;(5)腰椎单纯的ModicⅠ型终板退变导致的慢性下腰痛[13]。本组对Wallis系统的适应证加以细化:(1)单节段的轻度退变不稳(≤Ⅰ度),谨慎排除隐匿的峡部裂不稳。笔者曾遇1例患者术前峡部裂漏诊,术中发现后改为椎弓根钉固定融合。(2)中央型椎间盘突出或单侧型巨大脱出症,需要双侧减压或单侧扩大减压。(3)腰椎前凸增大,椎间盘终板间高度降低<4 mm。(4)单节中央椎管或两节侧隐窝狭窄,对此类患者通常仅行减压手术即可,不需要摘除椎间盘。(5)Wallis植入的上、下棘突长度(矢向)≥25 mm且高度(轴向)≥20 mm,S1明显腰化的棘突长度和高度如达到或接近上述要求的90%也可纳入手术的考虑范围内。(6)Topping off。此外,患者年迈、合并骨质疏松症、椎节广泛退变增生僵硬(特别是小关节退变>Ⅱ度)及椎间盘终板间高度<5 mm均是需慎重考量的因素。本组1例77岁患者在严格评估全身状况和腰椎局部条件的情况下实施手术,临床效果满意。笔者认为仔细甄别每一病例,对患者如实告知目前医方对Wallis技术的所知,力争医患之间取得共识,是应对争议性治疗技术的可取方法。
3.3 手术技巧
在Wallis植入的手术过程中,首先应处理好椎间盘突出和腰椎管狭窄的病变,在此基础上再强调Wallis植入的手术技巧。
3.3.1 保存完好的棘上韧带 用利刀(避免用电刀)在保存韧带最大宽度的前提下将其从两个棘突上锐性分离并牵向非减压侧,术毕将其用强力缝线原位固定在棘突上。
3.3.2 对Wallis嵌压面的棘突、椎板进行修整、打磨,形成一个四平八稳的槽,将试模接近硬膜1~2 mm,使应力中心尽可能接近中柱。
3.3.3 试模时反复进行C臂X线机透视,将试模前后的病椎和健椎终板间高度作同比测算,以求达到术前设计的终板间高度增加值,避免过度撑开致神经根牵张痛、前凸丢失以及棘突骨折。
3.4 临床疗效
Sénégas等[13]对其自行设计的Wallis系统的临床疗效进行前瞻性对照研究,结果显示,Wallis系统对残留下腰痛具有显著疗效,其所提供的稳定性可以有效地缓解由退行性不稳带来的下腰痛,且严重并发症的发生率较低。之后,Sénégas等[1]对Wallis系统进行长达13年的随访,133例存活病人中有107例患者完成健康问卷,其中20例植入物被拆除,另外87例Wallis仍保留。结果显示,Wallis植入组的患者满意度、Oswestry功能评分、疼痛VAS、SF-36生命质量生理综合评分、生理功能及社会功能等指标均优于植入物拆除组(P≤0.05),临床效果满意。Sobottke等[14]报道129例棘突间植入物(X-Stop、Wallis和Diam)治疗腰椎椎管狭窄的回顾性研究,术后椎间孔高度、宽度及横截面积,椎间角,椎间盘前后缘高度以及VAS均较术前有明显改善,认为棘突间植入物可以长期显著地缓解临床症状,是治疗该病的良好替代方法。但随访期间的影像学观察发现,放射学改善结果似乎有向术前初始值恢复的趋势,但VAS却没有因为“矫正丢失”而增加。
本组Wallis的即时和近期疗效突出表现在患者术后腰部不适感消失及椎间盘高度的恢复,且随访期间无Wallis所致并发症出现。其中2例医务人员术后NASS问卷有关“腰部坚实有力,无酸乏感”的描述与其他患者的感觉相同,总满意度达到92.5%,可见Wallis植入后撑开嵌合与患者坚实有力的感觉是相符合的。
3.5 不足之处和努力方向
本组例数少,随访时间短,未能对手术前后JOA评分及椎间孔高度、面积的影像学测量结果进行比较。下一步计划在随访时对患者进行站立动力位X线和MRI检查,以期观察其远期疗效;同时展开有关Wallis治疗腰椎退行性疾病的前瞻性研究。
1 Sénégas J,Vital JM,Pointillart V,et al.Clinical evaluation of a lumbar interspinous dynamic stabilization device(the Wallis system)with a 13-year mean follow-up[J].Neurosurg Rev,2009,32(3):335-342.
2 Bono CM,Vaccaro AR.Interspinous process devices in the lumbar spine[J].J Spinal Disord Tech,2007,20(3):255-261.
3 杨述华,许伟华,叶树楠.Wallis棘突间动态固定防治腰椎退变的短期效果[J].中华骨科杂志,2009,29(1):12-16.
4 林阳,李锋,陈安民.棘突间动态稳定系统治疗腰椎间盘突出症的早期观察[J].生物骨科材料与临床研究,2008,5(5):12-14.
5 Daltroy LH,Cats-Baril WL,Katz JN,et al.The North American Spine Society lumbar spine outcome assessment Instrument:reliability and validity tests[J].Spine,1996,21(6):741-749.
6 Guehring T,Unglaub F,Lorenz H,et al.Intradiscal pressure measurements in normal discs, compressed discs and compressed discs treated with axial posterior disc distraction:an experimental study on the rabbit lumbar spine model[J].Eur Spine J,2006,15(5):597-604.
7 Wilke HJ,Drumm J,Haussler K,et al.Biomechanical effect on different lumbar interspinous implants of flexibility and intradiscal pressure[J].Eur Spine J,2008,17(8):1049-1056.
8 Christie SD,Song JK,Fessler RG.Dynamic interspinous process technology[J].Spine,2005,30(16S):S74-S78.
9 Sénégas J,Vital JM,Pointillart V,et al.Long-term actuarial survivorship analysis of an interspinous stabilization system[J].Eur Spine J,2007,16(8):1279-1287.
10 Wilke HJ,Rohlmann F,Neidlinger-Wilke C,et al.Validity and interobserver agreement of a new radiographic grading system for intervertebral disc degeneration:part I.Lumbar spine[J].Eur Spine J,2006,15(6):720-730.
11 Floman Y,Millagram MA,Smorgick Y,et al.Failure of the Wallis interspinous implant to lower the incidence of recurrent lumbar disc herniations in patients undergoing primary disc excision[J].J Spinal Disord Tech,2007,20(5):337-341.
12 Korovessis P,Repantis T,Zacharatos S.Does Wallis implant reduce adjacentsegmentdegeneration above lumbosacral instrumented fusion[J].Eur Spine J,2009,18(6):830-840.
13 Sénégas J.Mechanical supplementation by non-rigid fixation in degenerative intervertebral lumbar segments:the Wallis system[J].Eur Spine J,2002,11(S2):S164-S169.
14 Sobottke R,Schluter-Brust K,Kaulhausen T,et al.Interspinous implants(X Stop,Wallis,Diam)for the treatment of LSS:is there a correlation between radiological parameters and clinical outcome?[J].Eur Spine J,2009,18(10):1494-1503.
——壮肾

