2008年湖北省细菌耐药性监测
简 翠, 张 蓓, 王 斌, 陈中举, 田 磊, 李 丽, 孙自镛
随着现代诊疗技术的不断发展及抗菌药物的广泛应用,病原菌的构成在不断变化,其对抗菌药物耐药率亦呈上升趋势,多重耐药甚至泛耐药现象日益严重,细菌耐药性成为全球医疗领域中的重要问题[1]。为了解临床常见病原菌的分布及其对常用抗菌药物的耐药现状,分析2008年湖北省细菌耐药性监测网数据,为临床经验用药提供参考。
材料与方法
一 、材料
(一)菌株来源 2008年湖北省细菌耐药性监测网收集的临床分离24 272株病原菌,按常规方法分离鉴定。
(二)抗菌药物及培养基 抗菌药物纸片、E试验条、头孢硝噻吩纸片、MH琼脂和流感嗜血杆菌试验培养基(HTM)均为OXOID公司产品。
二 、方法
(一)药敏试验 抗菌药物敏感性试验方法及质量控制遵循CLSI 2008年版指南[2]。质控菌株为金葡菌ATCC 25923、粪肠球菌 ATCC29212、肺炎链球菌 ATCC49619、铜绿假单胞菌 ATCC27853、大肠埃希菌ATCC25922、肺炎克雷伯菌ATCC700603和流感嗜血杆菌ATCC49247。
(二)β内酰胺酶检测 采用头孢硝噻吩纸片法检测β内酰胺酶。
(三)MRS菌株检测 采用头孢西丁纸片筛选MRS菌株。
(四)ESBLs菌株检测 采用双纸片协同试验筛选ESBLs菌株,CLSI推荐的确证试验进行确证[2]。
三、数据分析
采用WHONET 5.4软件分析耐药性监测数据。
结 果
一、细菌分布
(一)病原菌 24 272株临床分离病原菌中,革兰阳性菌7 936株,占32.7%,革兰阴性杆菌15 314株,占63.1%,真菌1 005株,占 4.1%,厌氧菌 18株。前10位病原菌依次为为大肠埃希菌(19.3%)、CNS(12.5%)、铜绿假单胞菌(11.2%)、金葡菌(10.3%)、克雷伯菌属(10.1%)、不动杆菌属(7.2%)、肠球菌属(5.8%)、肠杆菌属(3.4%)、嗜麦芽窄食单胞菌(2.4%)、假单胞菌属(1.7%)和流感嗜血杆菌(1.3%)。
(二)标本来源 呼吸道占 45.8%、尿液占15.8%、血液占 14.0%、分泌物 9.7%、脓液占2.1%、引流液占1.8%、生殖道占1.7%、腹水占1.3%,以及脑脊液占0.8%。
二、革兰阳性球菌对常用抗菌药物的耐药性
(一)葡萄球菌属 MRSA和MRCNS分别占56.1%和79.3%。无万古霉素和替考拉宁不敏感的菌株。MRSA对所有药物的耐药率均远高于MSSA,M RCNS的耐药率亦远高于MSCNS(除磷霉素外),差异均具有统计学意义(P<0.01)(表1)。

表1 葡萄球菌属对常用抗菌药物的敏感率和耐药率(%)Table1.Susceptibility of Staphy lococcus spp.isolates to antimicrobial agents(%)
(二)肠球菌属 1 418株肠球菌属细菌中,粪肠球菌占50.5%(716/1418),屎肠球菌占 29.1%(412/1 418)。检出万古霉素天然耐药菌株(即母鸡肠球菌和铅黄肠球菌)。除红霉素外,屎肠球菌耐药率均高于粪肠球菌,且差异具有统计学意义(P<0.05)(表2)。
三、革兰阴性杆菌对临床常用抗菌药物的耐药性
(一)肠杆菌科细菌 碳青霉烯类(亚胺培南、美罗培南)抗生素对本组细菌的抗菌活性最强。产ESBLs大肠埃希菌、克雷伯菌属和奇异变形杆菌检出率分别为65.1%、44.7%和25.3%。除氨苄西林、头孢西丁、哌拉西林-他唑巴坦、阿米卡星、亚胺培南和美罗培南外,产ESBLs大肠埃希菌和克雷伯菌属对其他药物的耐药率远高于非产ESBLs菌株,差异具有统计学意义(P<0.05)。非产ESBLs克雷伯菌属中有0.9%的菌株对美罗培南中介。肠杆菌属、柠檬酸杆菌属和变形杆菌属对大多数药物的耐药率均>20%(表3-1,3-2)。

表2 肠球菌属对常用抗菌药物的敏感率和耐药率(%)Table 2.Susceptibility of Enterococcus spp.to antimicrobial agents(%)
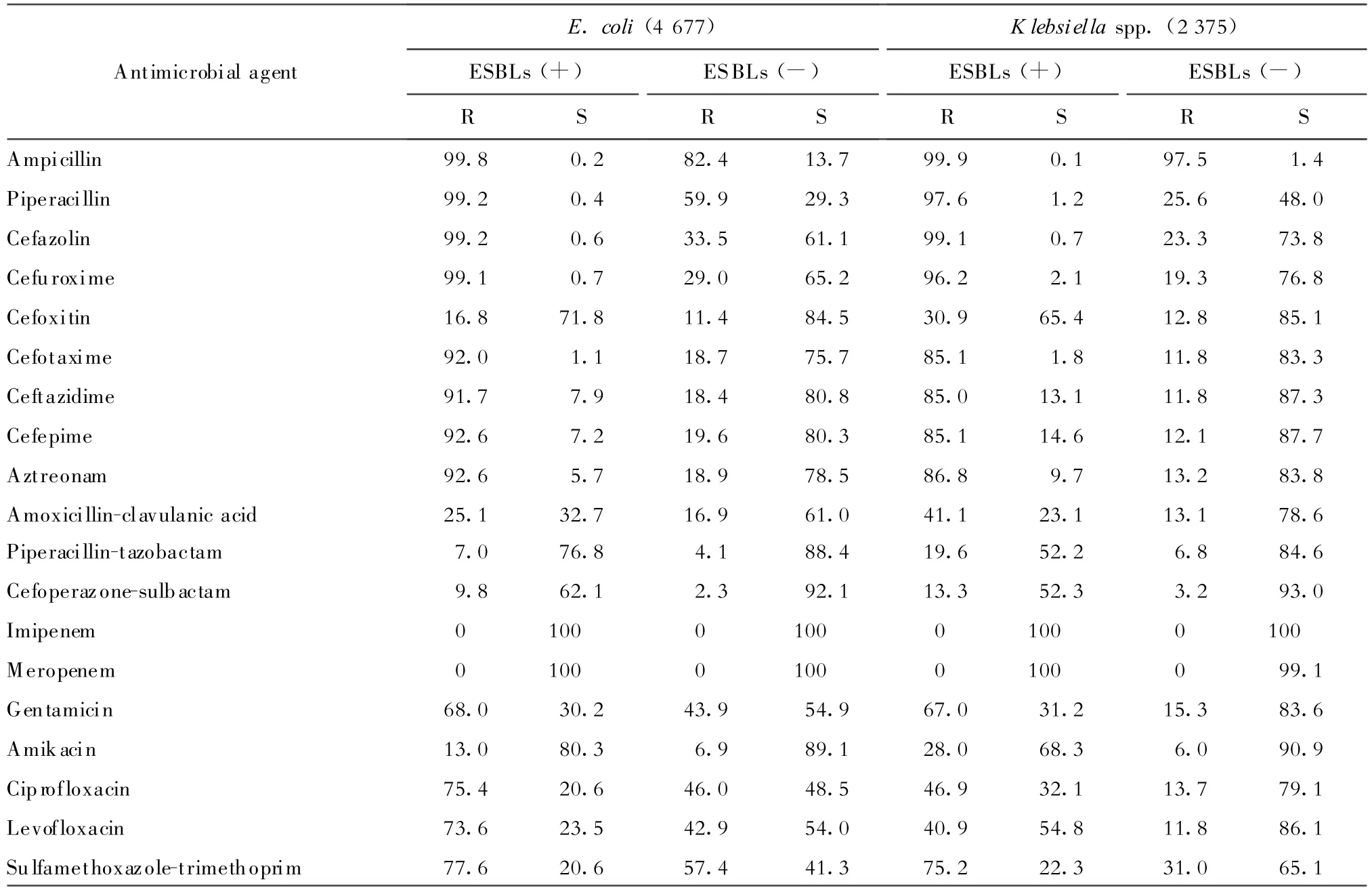
表3-1 肠杆菌科细菌对常用抗菌药物的敏感率和耐药率(%)Table 3-1.Susceptibility of Enterobacteriaceae isolates to antimicrobial agents(%)

表3-2 其他肠杆菌科细菌对常用抗菌药物的敏感率和耐药率(%)Table3-2.Susceptibility of other Enterobacteriaceae isolates to antimicrobial agents(%)
(二)不发酵糖革兰阴性杆菌 铜绿假单胞菌对第三、第四代头孢菌素,碳青霉烯类抗生素及含酶抑制剂复合制剂(除头孢哌酮-舒巴坦和美罗培南外)耐药率均在20%以上。不动杆菌属中,鲍曼不动杆菌占75.2%。不动杆菌属对头孢哌酮-舒巴坦耐药率为11.8%,对其他抗菌药物耐药率在35%以上。根据文献报道,泛耐药铜绿假单胞菌和鲍曼不动杆菌检出率分别为1.8%和8.0%[3]。嗜麦芽窄食单胞菌对磺胺甲唑-甲氧苄啶、左氧氟沙星和米诺环素的耐药率分别为19.3%、13.1%和4.1%。伯克霍尔德菌对磺胺甲唑-甲氧苄啶和米诺环素的耐药率为25.8%~54.5%(表4)。

表4 不发酵糖革兰阴性杆菌对常用抗菌药物的敏感率和耐药率(%)Table 4.Susceptibility of nonfermenting gram-negative bacilli to antimicrobial agents(%)
(三)产β内酰胺酶的嗜血杆菌属和莫拉菌属311株流感嗜血杆菌中产β内酰胺酶的占40.2%(表5)。23株卡他莫拉菌中β内酰胺酶检出率为95.7%。
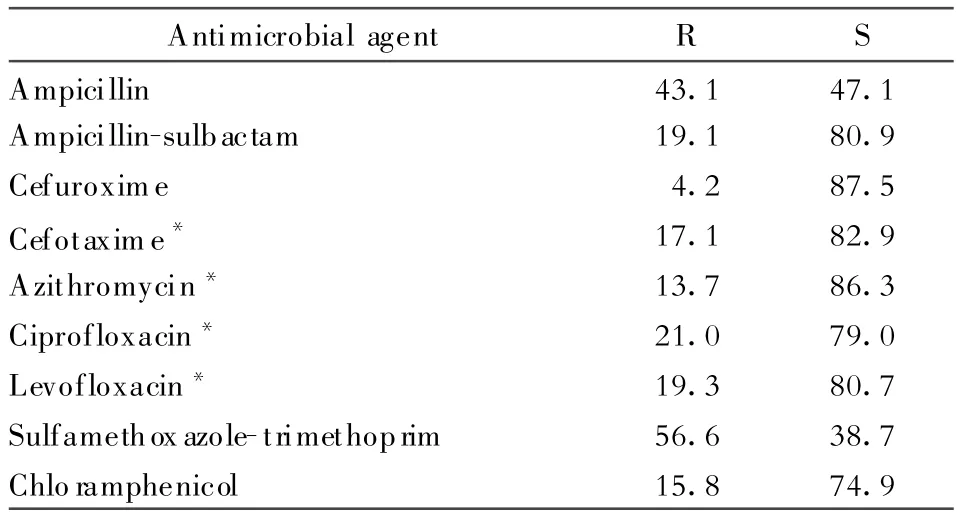
表5 227株流感嗜血杆菌对常用抗菌药物的敏感率和耐药率(%)Table 5.Susceptibility of 311 H.inf luenzae isolates to antimicrobial agents(%)
讨 论
2008年湖北省细菌监测网收集临床非重复分离菌共24 272株,革兰阴性杆菌中大肠埃希菌仍占据第1位,其次为铜绿假单胞菌、克雷伯菌属和不动杆菌属。革兰阳性球菌中凝固酶阴性葡萄球菌占第1位,其次为金葡菌和肠球菌属。
本次研究中,检出万古霉素天然耐药肠球菌。MRSA检出率为 56.1%,与2006—2007年肖永红等[4]细菌监测数据相同,高于本地区 2007年报道[5],但低于上海地区报道[6]。MRCNS分离率则均高于本地区和上海报道[4-5],本次MRS菌株分离率均远高于欧美等大部分国家[7],与MRS菌株筛选方法的改变和用药习惯有关。
碳青霉烯类抗生素对肠杆菌科细菌敏感率均在99%以上。产ESBLs大肠埃希菌、克雷伯菌属和奇异变形杆菌检出率均明显高于2007年本地区报道[5],其对氟喹诺酮类药物的耐药率在40%以上,均远高于欧美等大部分国家[9];对含酶抑制剂复合制剂、阿米卡星和头孢西丁的耐药率较低。非产ESBLs克雷伯菌属中有0.9%的菌株对美罗培南中介,可能与OXA 型碳青霉烯酶[10]和KPC酶[11]有关,尚待进一步研究。
肠杆菌属和柠檬酸杆菌属对头孢噻肟和头孢他啶的耐药率分别达到41%和25%以上,对头孢西丁和阿莫西林-克拉维酸耐药率高达66%以上,这与其可产ESBLs外,还可产AmpC酶有关[12]。
近年来,由于免疫缺陷患者的增多、侵袭性诊疗措施的不断进展及广谱抗菌药物的广泛应用,不发酵糖革兰阴性杆菌,尤其是铜绿假单胞菌、不动杆菌属和嗜麦芽窄食单胞菌日益增多,分别占革兰阴性杆菌的第2、4、6位,其耐药性亦非常严重。本年度监测数据显示,泛耐药铜绿假单胞菌和不动杆菌属分别占1.8%和8.0%,高于2006年CHINET监测结果[13]。
研究表明,临床常见细菌对常用抗菌药物的耐药性严重,尤其是铜绿假单胞菌、不动杆菌属和MRSA,为遏制耐药性的增长,应加强抗菌药物的监督管理,合理使用抗菌药物,同时注重医院感染的控制,防止医院感染尤其是多重耐药菌株和泛耐药菌株的传播。
[1] World Health Organization.WHO global strategy for containment of antimicrobial resistance[EB/O L].WHO/CDS/CSR/DRS/2001.2.
[2] Clinical and Laboratory Standards Institute(CLSI/NCCLS).Performance Standards for Antimicrobial Susceptibility Testing;Fifteenth Informational Supplement[S].2009,M100-S19.
[3] Paterson DL.The epidemiological profile of infections with multidrug-resistant Pseudomonas aeruginosa and Acinetobacter species[J].Clin Infect Dis,2006,43(Suppl 2):S43-S48.
[4] 肖永红,王进,赵彩云,等.2006—2007年Mohnarin细菌耐药监测[J].中华医院感染学杂志,2008,18(8):1051-1056.
[5] 李丽,简翠,孙自镛,等.2007年湖北省细菌耐药性监测[J].中国感染与化疗杂志,2008,8(6):466-470.
[6] 朱德妹,张婴元,汪复.2007年上海地区细菌耐药性监测[J].中国感染与化疗杂志,2008,8(6):401-410.
[7] Reygaert W.Methicillin-resistant Staphylococcusaureus(MRSA):prevalence and epidemiology issues[J].Clin Lab Sci,2009,22(2):111-114.
[8] 申正义,孙自镛,王洪波.2000年湖北省细菌耐药性监测报告[J].中国预防医学杂志,2001,9(3):185-187.
[9] Lockhart SR,Abramson M A,Beekmann SE,et al.Antimicrobial resistance among G ram-negative bacilli causing infections in intensive care Unit patients in the United States between 1993 and 2004[J].J Clin Microbiol,2007,45(10):3352-3359.
[10] Queenan AM,Bush K.Carbapenemases:the versatile-lactamases[J].Clin Microbiol Rev,2007,20(3):440-458.
[11] Yigit H,Queenan AM,Rasheed JK,et al.Carbapenem-resistant strain of K lebsiellaoxytoca harboring carbapenem-hydrolyzing β-lactamase KPC2[J].Antimicrob Agents Chemother,2003,47(12):3881-3889.
[12] 佘丹阳,刘又宁.AmpC酶和超广谱β-内酰胺酶在阴沟肠杆菌产中的表达及对其耐药性的影响[J].中华医学杂志,2002,82(19):1351-1358.
[13] 汪复.2006年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志,2008,8(1):1-9.

