伽玛刀治疗恶性梗阻性黄疸近期疗效观察
胡宗涛 费振乐 彭 勇 陈永超 吕东来
恶性梗阻性黄疸是由各种恶性肿瘤引起的不同部位的胆管狭窄或闭塞。目前,恶性梗阻性黄疸的治疗仍首选根治性手术,但当患者的肿瘤已广泛转移、病情危重或/和合并心脑等重要脏器病变,或其他原因不能行外科手术治疗时,为解决梗阻性黄疸问题,常常采用微创引流技术如胆道支架置入术或在B超引导下行经皮肝胆管穿刺置管引流术(PTCD)等进行姑息性治疗[1]。然而无论是胆道支架置入或PTCD都无法解决梗阻性黄疸患者同时合并的疼痛及肿瘤进展问题。近年来,我们尝试采用全身伽玛刀治疗恶性梗阻性黄疸20例,肿瘤得到控制,梗阻性黄疸症状及疼痛明显缓解,近期疗效满意,现报告如下。
资料与方法
一、一般资料 自2008年3月至2009年2月在我院住院的患者20例,男性13例,女性7例,年龄45~76岁,平均年龄60.3岁±15.3。其中胰腺癌4例,胆囊癌及胆管癌术后复发5例,肝门部转移癌8例,腹腔淋巴结转移癌3例。以手术标本或原发瘤穿刺活检的病理诊断为依据,其中9例患者因全身多处转移而行PET-CT(德国西门子Biograph40)检查诊断,其余11例经增强CT或MRI检查诊断。本组患者肿块直径2.3~5.8cm,平均直径3.4±1cm。5例患者同时合并脑、肺、骨转移;1例胰腺癌患者因严重的梗阻性黄疸已在外院行胆道内支架植入术,4例重度梗阻性黄疸患者在本治疗前已行PTCD治疗。
二、治疗方法 采用深圳一体医疗科技集团生产的第四代LUNA-260月亮神全身伽玛刀治疗系统。根据病灶部位,采用适当的仰卧体位。根据患者的体型,采用不同厚薄的负压袋固定。在定位时,避免负压袋过度包绕,以减少由于皮肤移动造成定位和治疗摆位的误差。患者平静呼吸,螺旋CT 3~5mm层厚连续扫描病变区域,获得定位图像,核准Z线值及患者体表标记点的X、Y、Z坐标参数及重复摆位读数,以不易移动的骨性标志作为体表标记点,将定位扫描所获得的定位图像通过网络传输系统输入到伽玛刀治疗计划系统。采用LUNATPS计划系统,对患者体表、预选靶点、敏感组织等结构进行三维图像重建显示。根据病变大小和部位选用不同大小的准直器,用50%~70%等剂量曲线覆盖整个靶区,单次周边剂量给予3~5Gy,周边总剂量控制在 35~50Gy,每周 3~5 次,共分割8~12次。所有患者分别在扫描前2小时口服及半小时口服6%泛影葡胺300ml及100ml。
三、疗效判定 按照WHO实体肿瘤可测量病灶疗效评定标准:(1)完全缓解(CR):病灶完全消失,并至少持续4周以上;(2)部分缓解(PR):病灶缩小>50%以上,无新病灶出现,并至少持续4周以上;(3)无缓解(NC):病灶无缩小或缩小<50%,无新病灶出现,并至少持续4周以上;(4)进展(PD):病灶增大或出现新的病灶。有效率为CR+PR。同时观察临床症状、体征、肝功能指标及Karnofsky氏评分。按RTOG标准评定急性放射反应[2]。采用疼痛数字评分法(NRS)评定疼痛强度,其缓解程度按相应标准核准[3]。
四、统计学处理 采用t检验。
结 果
一、生存质量的改善情况 本组患者治疗前Karnofsky评分平均为60.5±11.46,治疗结束后平均为74.5±8.26(P<0.01),患者生活质量明显提高。
二、症状改善情况 8例患者在治疗3~5次后疼痛症状加重,通过调整剂量及治疗间隔,考虑病灶坏死水肿,给予抗炎及地塞米松等治疗后症状缓解;1例患者治疗过程中出现血清胆红素快速上升,考虑放疗后肿瘤水肿导致梗阻加重,急诊在B超引导下行PTCD治疗后继续本治疗;20例患者疼痛均有不同程度的缓解,患者治疗前疼痛强度指数(NRS)平均为 6.96±1.21,治疗后平均为 2.06±1.07(P<0.01);血清总胆红素平均为215.4±143.5μmol/L,治疗结束后两周下降为 98.4±54.5μmol/L(P<0.01),AST 治疗前平均为122.4±57.5μmol/L,治疗后 2 周平均为 57.1±37.6μmol/L(表1);影像学检查发现,CR3例、PR14例,NC3例,总有效率为85%。随访发现,4例患者生存超过13月,10例患者生存超过10月,1例患者因脑转移在治疗2月后死亡,1例患者因肝脏转移,在治疗后3月死亡。
表1 20例恶性梗阻性黄疸患者在伽马刀治疗前后生化指标()的变化
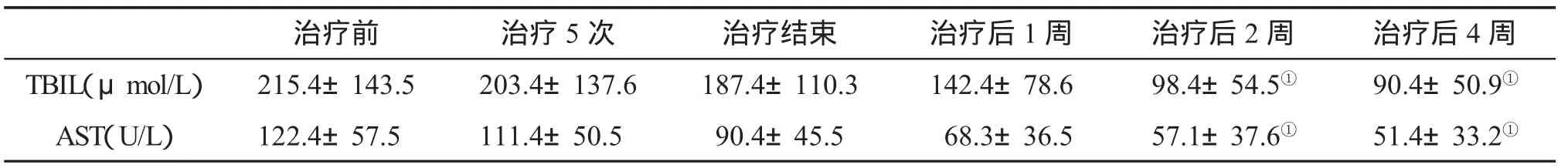
表1 20例恶性梗阻性黄疸患者在伽马刀治疗前后生化指标()的变化
①P<0.05
治疗前 治疗5次 治疗结束 治疗后1周 治疗后2周 治疗后4周TBIL(μmol/L) 215.4±143.5 203.4±137.6 187.4±110.3 142.4±78.6 98.4±54.5① 90.4±50.9①AST(U/L) 122.4±57.5 111.4±50.5 90.4±45.5 68.3±36.5 57.1±37.6① 51.4±33.2①
三、不良反应 治疗中有7例患者出现Ⅰ级胃肠反应,给予对症处理后缓解,1例患者出现轻度白细胞下降,但无血小板计数下降。
讨 论
常见恶性梗阻性黄疸的原因有胆管癌、胆囊癌、胰腺癌、壶腹癌、肝门部转移癌、腹腔淋巴结转移癌等。大部分恶性梗阻性黄疸在确诊时已为不能切除的晚期肿瘤。由于胆汁淤积,导致特异性和非特异性细胞免疫功能损害[4],这种损害可导致营养不良、代谢障碍及增加对感染和内毒素的易感性,常在短期内出现肝功能衰竭和肝肾综合征而死亡。
单纯的PTCD术会导致全部或部分胆汁的丧失,患者常出现水电解质平衡紊乱,影响消化吸收功能。长时间胆道引流管留置,可增加胆道感染的机会,而且引流管易发生阻塞或脱落。胆道支架植入后如肿瘤生长超过支架两端或肿瘤通过网眼长入支架内,可使支架再次堵塞,导致梗阻性黄疸的复发[5,6]。因此,如何在解决梗阻性黄疸的同时控制肿瘤生长已成为目前需要研究的课题。
全身伽玛刀治疗恶性梗阻性黄疸,其机制在于该治疗系统采用γ-射线多源动态旋转聚焦技术,使聚焦后的高强度辐射区的剂量分布类似质子线的Bragg峰,而多靶点填充叠加后的剂量分布类似于放射性粒子植入[7]。通过多源的多束射线扇形旋转聚焦后,形成一个围绕焦点的高峰剂量区,其剂量强度从焦点中心向边缘逐步衰减,剂量分布高剂量集中在靶区,靶外剂量递减十分陡峭,能最大限度地减少对肿瘤周围正常组织和器官的照射,明显地提高了对靶区的照射总量,同时大大降低了正常组织的近期或后期并发症[8]。对于伽玛刀治疗肿瘤如何界定靶区,最佳的分割方式和总剂量等问题目前尚无明确的定论。我们认为[9],伽玛刀在治疗淋巴结转移癌时应尽可能地采用小靶点和(或)多靶点适形照射,50%~70%等剂量曲线覆盖整个靶区,单次周边剂量给予3~5Gy,周边总剂量35~50Gy,分割8~12次,每周3~5次。我们采用此方法在恶性梗阻性黄疸治疗中取得了较好的疗效。患者治疗后疼痛强度指数和血清总胆红素水平均下降。本组伽马刀治疗时间约2周左右,黄疸下降的速度比胆道支架置入术或PTCD来得慢[10,11],故不适合于急性梗阻性黄疸或重度恶性梗阻性黄疸的治疗。对于重度梗阻性黄疸应先行PTCD再行伽马刀治疗。一般在伽马刀治疗结束2周可考虑拔除引流管。
[1]曾德辉,杜国平.梗阻性黄疸的微创引流治疗[J].实用肝脏病杂志,2008,11(2):142-144.
[2]殷蔚伯,谷铣之.肿瘤放射治疗学[M].北京:中国协和医科大学出版社,2002:610.
[3]孙燕,顾慰萍.癌症三阶梯止痛指导原则 [M].2版.北京:北京医科大学出版社,2002:100-101.
[4]裘正军,李宝华.梗阻性黄疸对宿主细胞免疫功能的影响[J]. 国外医学外科分册,1991,5:269.
[5]汤恢焕,肖广发,汤旭涛.合金胆道支架治疗不能切除的恶性肿瘤所致的梗阻性黄疸[J].中国普通外科杂志,2003,12(8):574-575.
[6]HAUSEGGER KA,MISCHINGER HJ,KARAI CR,et,al.Percutaneous cholan bioscopy in obstruction biliary mentalstents[J].Cardiovasc Intervent Radio,1997,20(3):191-196.
[7]夏廷毅,李宏奇,王颖杰,等.全身伽玛刀治疗不能手术的I和II期非小细胞肺癌的临床效果[J].中华放射肿瘤杂志,2007,2:95.
[8]胡逸民.肿瘤放射物理学[M].北京:北京原子能出版社,1999:578.
[9]胡宗涛,费振乐.伽玛刀治疗纵隔淋巴结转移癌压迫气管近期疗效观察[J]. 安徽医药杂志,2009,13(11):1377-1378.
[10]于世平,徐克,冯博,等.高位恶性梗阻性黄疸胆道内支架置入治疗的临床应用[J].中华肝胆外科杂志,2005,11(9):612-614.
[11]徐明洲.恶性梗阻性黄疸的介入微创引流[J].中国实用医药,2008,3(9):54-55.

