新型冠状病毒感染老年病人病情影响因素的Meta分析


Influencing factors of COVID-19 in the elderly patients:a Meta-analysis
LI Shanshan,HE Sheng,FAN Jin,XU MingzhuSichuan Nursing Vocational College,Sichuan 610000 ChinaCorresponding Author LI Shanshan,E-mail:912442041@qq.com
Abstract Objective:To explore the influencing factors of the condition of coronavirus disease(COVID-19) elderly patients in order to timely intervene,promote the improvement of the disease and reduce the mortality.Methods:Retrieved articles related to risk factors of" the elderly patients with COVID-19 from CNKI,VIP,WanFang Database,PubMed,the Cochrane Library,MedLine,EMbase.The retrieval time was from December 2019 to December 2022.Used RevMan 5.3 software for Meta-analysis.Results:A total of 2 883 patients were included in 16 articles,including 2 141 mild cases and 742 severe and critical illness.There were 11 influencing factors affecting elderly patients with COVID-19,including age(OR=-1.59,95%CI -2.48--0.70),combined diabetes(OR=1.55,95%CI 1.11-2.17),combined hypertension(OR=1.66,95%CI 1.11-2.46),combined coronary heart disease(OR=1.33,95%CI 1.06-1.66),combined chronic obstructive pulmonary disease or other pulmonary diseases(OR=1.75,95%CI 1.29-2.38),C-reactive protein(CRP)(OR=1.03,95%CI 1.01-1.04),lactate dehydrogenase(LDH)(OR=1.03,95%CI 1.02-1.04),D-dimer(OR=1.01,95%CI 1.01-1.02),creatine kinase(OR=1.09,95%CI 1.00-1.18),lymphocyte absolute value(OR=0.08,95%CI 0.04-0.18),and neutrophil to lymphocytic ratio(NLR)(OR=1.12,95%CI 1.04-1.21),all P<0.05.Conclusion:Current evidence shows that age,combined diabetes,combined hypertension,combined coronary heart disease,combined chronic obstructive pulmonary disease or other lung diseases,CRP,LDH,D-dimer,creatine kinase,lymphocyte absolute value,NLR are all infleuncing factors for the elderly patients with COVID-19 to develop into severe disease.In clinical practice,high attention should be paid to relevant influencing factors,effective intervention measures should be taken to prevent disease deterioration and reduce mortality.
Keywords coronavirus disease,COVID-19;elderly;influencing factors;Meta-analysis;evidence-based nursing
摘要 目的:探讨新型冠状病毒感染(COVID-19)老年病人病情的影响因素,以期及时干预,促进疾病好转,降低病死率。方法:检索中国知网、维普数据库、万方数据库、PubMed、the Cochrane Library、MedLine、EMbase等数据库中关于COVID-19老年病人影响因素的相关文献,检索时限为2019年12月—2022年12月。采用RevMan 5.3软件进行Meta分析。结果:纳入16篇文献,涉及2 883例病人,其中轻症2 141例,重症及危重症742例。COVID-19老年病人的影响因素共11项,包括年龄[OR=-1.59,95%CI(-2.48,-0.70)]、合并糖尿病[OR=1.55,95%CI(1.11,2.17)]、合并高血压[OR=1.66,95%CI(1.11,2.46)]、合并冠心病[OR=1.33,95%CI(1.06,1.66)]、合并慢性阻塞性肺疾病或其他肺部疾病[OR=1.75,95%CI(1.29,2.38)]、C反应蛋白(CRP)[OR=1.03,95%CI(1.01,1.04)]、乳酸脱氢酶(LDH)[OR=1.03,95%CI(1.02,1.04)]、D-二聚体[OR=1.01,95%CI(1.01,1.02)]、肌酸激酶[OR=1.09,95%CI(1.00,1.18)]、淋巴细胞绝对值[OR=0.08,95%CI(0.04,0.18)]、中性粒细胞与淋巴细胞比值(NLR)[OR=1.12,95%CI(1.04,1.21)],均P<0.05。结论:现有证据表明,年龄、合并糖尿病、合并高血压、合并冠心病、合并慢性阻塞性肺疾病或其他肺部疾病、CRP、LDH、D-二聚体、肌酸激酶、淋巴细胞绝对值、NLR均为COVID-19老年病人病情发展为重症的影响因素。临床上应高度重视相关影响因素,采取有效的干预措施,预防疾病恶化并降低死亡率。
关键词 新型冠状病毒感染;老年人;影响因素;Meta分析;循证护理
doi:10.12102/j.issn.2095-8668.2024.23.002
基金项目 四川护理职业学院基金资助自然科学一般课题,编号:2022RZY25
作者简介 李珊珊,讲师,硕士,E-mail:912442041@qq.com
引用信息 李珊珊,贺生,范瑾,等.新型冠状病毒感染老年病人病情影响因素的Meta分析[J].循证护理,2024,10(23):4187-4191.
新型冠状病毒肺炎是一种新型传染病,发病迅速,传染源复杂,且人群缺乏免疫力,普遍易感[1-2]。2022年12月26日,国家卫生健康委员会将新型冠状病毒肺炎更名为新型冠状病毒感染(COVID-19)。老年人作为高危人群更加易感,一旦感染,因大多合并基础疾病,治疗更加困难,预后较差,病死率较高。有研究报道,危重病人中80%以上为60岁以上的老年人,≥80岁高龄病人粗病死率高达14.8%,提示COVID-19老年病人与高死亡率密切相关[3],因此,找到影响COVID-19老年病人发病的危险因素,针对性地合理选择治疗方案,对预防老年COVID-19病人病情恶化,降低病死率,促进疾病转归具有重要意义。本研究旨在通过Meta分析对现有COVID-19老年病人影响因素的研究进行系统评价,在增大样本量的基础上综合分析,总结探讨COVID-19老年病人病情的影响因素,为提高COVID-19老年病人的治愈率,防止病情恶化,改善预后,提高生存质量具有重要作用。
1 资料与方法
1.1 文献检索策略
计算机检索中国知网、维普数据库、万方数据库、PubMed、the Cochrane Library、MedLine、EMbase等数据库,检索时限为2019年12月—2022年12月。中文检索式为:(“新型冠状病毒肺炎” OR “新冠病毒” OR “新型冠状病毒”) AND (“老年病人” OR “老年人” OR “老年”) AND (“危险因素” OR “影响因素”);英文检索式为:(\"coronavirus\" OR\"Covid-19\" OR \"Covid 19\" OR \"2019-nCoV\" OR \"SARSCoV-2\"OR\"SARS-CoV2\" OR \"novel coronavirus\") AND (\"old people\" OR \"old person\" OR \"elderly patients\" OR \"elderly\") AND (\"risk\" OR \"risk factor\" OR \"risk factors\" OR \"influence factor\" OR \"influence factors\")。
1.2 纳入与排除标准
1.2.1 纳入标准
1)研究类型:病例对照研究,限中、英文文献。2)研究对象:根据国家卫生健康委员会发布《新型冠状病毒肺炎诊疗方案(试行第七版)》诊断标准和临床分型[4],确诊为全球认定的COVID-19并入院治疗的病人,年龄≥60岁[5]。2)暴露因素:与老年病人病情相关的影响因素,如年龄、合并症(糖尿病、高血压、冠心病、慢性阻塞性肺疾病或其他肺部疾病)、实验室指标[如C反应蛋白(CRP)、乳酸脱氢酶(LDH)、D-二聚体、肌酸激酶、淋巴细胞绝对值、白细胞计数(WBC)、中性粒细胞计数(NE)、血小板计数(PLT)、中性粒细胞与淋巴细胞比(NLR)]等。4)干预措施:根据疾病的严重程度,临床分型为4个亚型,即轻型、普通型、重型和危重型,其中轻型和普通型临床表现相似,有明确的治疗效果,归纳为轻症组,重型和危重型病人往往伴有不同程度的呼吸困难,死亡率更高,归纳为重症组。5)结局指标:与COVID-19老年病人轻症组比较,重症组的影响因素。
1.2.2 排除标准
1)数据统计不完全或分析不充分;2)未明确轻症与重症标准,未按照轻症与重症进行分组;3)未针对老年病人,年龄<60岁;4)无具体医学指标;5)重复发表的文献或基于相同人口数据的多次调查。
1.3 文献筛选方法与数据提取
严格按照纳入和排除标准,由2名研究者同步筛选文献,若出现疑问或意见分歧时,则与第3名研究者共同讨论决定。
1.4 文献质量控制
采用纽卡斯尔-渥太华量表(NOS)文献质量评价量表,由2名评价者独立评价纳入的研究,总分为9分,5~9分为高质量研究,0~4分为低质量研究。
1.5 统计学方法
1)采用国际Cochrane组织推荐的Meta分析软件RevMan 5.3,年龄采用连续性资料的Meta分析;是否合并高血压、糖尿病、慢性阻塞性肺疾病等基础病采用二分类资料的Meta分析;对CRP、LDH等生化指标提取比值比(OR)及其95%置信区间(CI)。2)异质性检验:当I2<50%、P≥0.05时,表明研究间异质性可接受,采用固定效应模型进行Meta分析;当I2≥50%、P<0.05时,表明研究间异质性较大,采用随机效应模型进行Meta分析。3)敏感性分析:采用固定效应模型和随机效应模型对异质性不明显的影响因素进行比较。4)发表偏倚:采用漏斗图对发表偏倚进行检验。
2 结果
2.1 文献检索结果
初步检索获得相关文献24 689篇,经剔重、阅读标题和摘要初筛、阅读全文复筛后,最终纳入文献16篇[6-21],其中中文文献10篇,英文文献6篇。
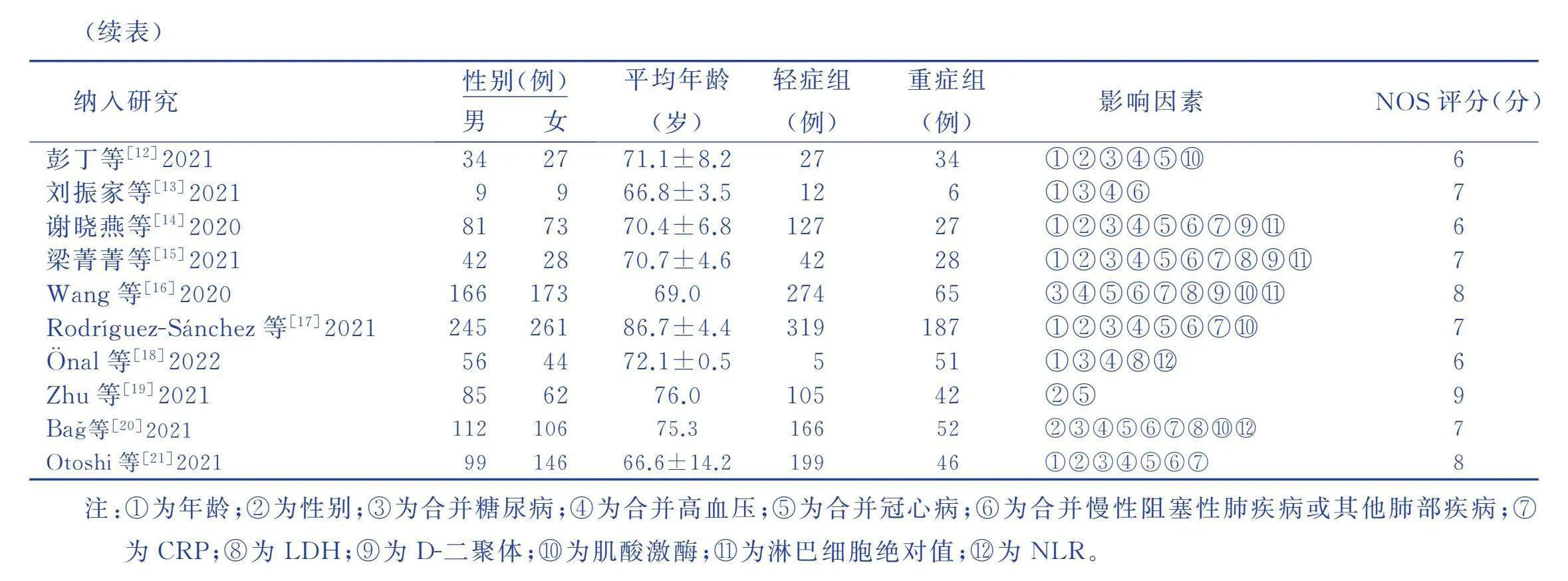
2.2 纳入研究的基本特征及方法学质量评价
纳入研究涉及2 883例病人,其中轻症2 141例,重症及危重症742例。根据NOS评分,纳入的16篇文献均为高质量文献,纳入研究的基本特征及方法学质量评价结果见表1。
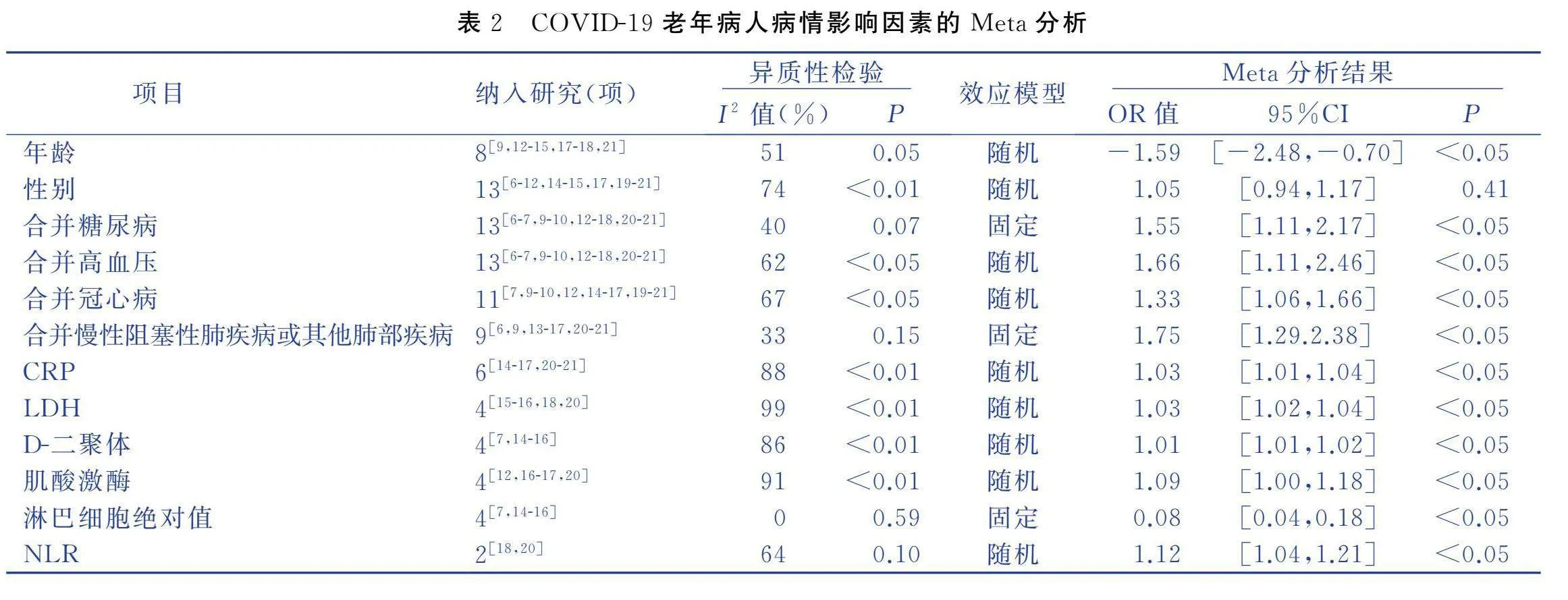
2.3 Meta分析结果(见表2)
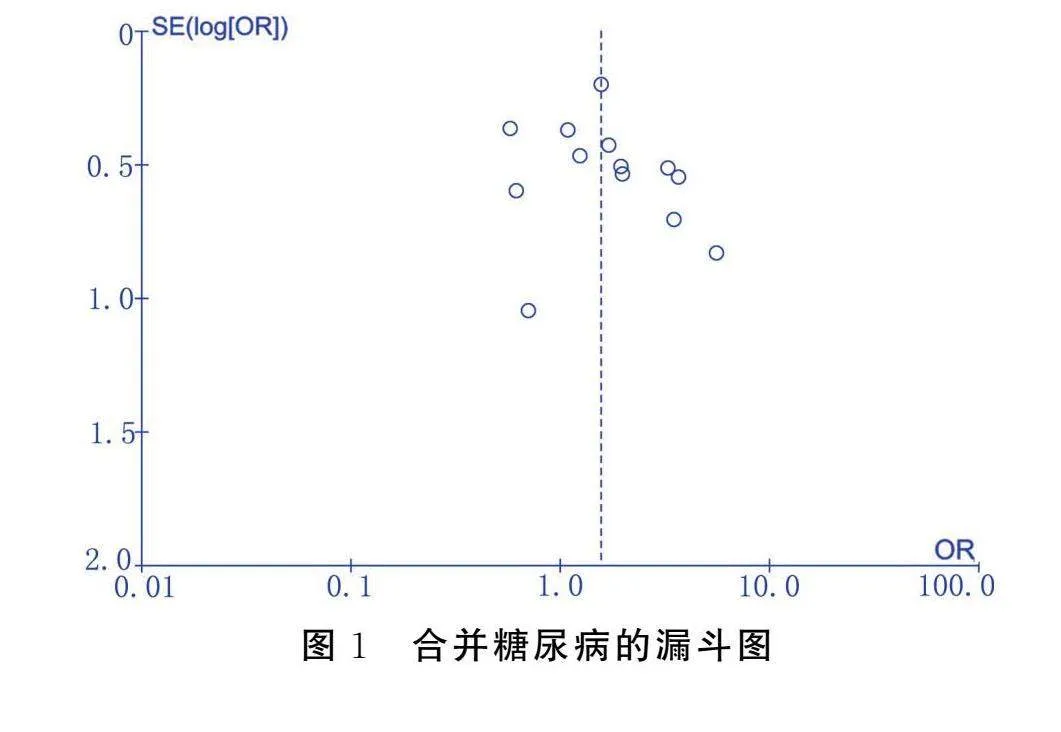
2.4 发表偏倚
考虑到检验的可信度,对纳入研究不少于10篇的文献进行发表偏倚分析。针对合并高血压及合并糖尿病的COVID-19老年病人的文献分别进行发表偏倚分析,绘制漏斗图来评价发表偏倚,由漏斗图可以看出,纳入的研究在轴线两侧基本对称分布,表明发表偏倚较小,实验结果可信度较高。见图1、图2。
3 讨论
自COVID-19暴发以来,我国控制及时有效,但仍有散发现象,且患病人群危重病人中老年人居多,且老年病人常合并基础疾病,COVID-19老年人更易发展为重型或危重型[22],这就增加了治疗难度,导致老年病人病死率相对较高,预后较差。因此,针对老年病人病情影响因素的分析,且有针对性地对影响因素提高警惕,及时治疗,防止疾病恶化十分必要。但以往的研究中往往只针对少数病例进行症状及影响因素的研究,且研究结果并不一致,另外,样本量的不足可能导致分析的偏倚。因此,对现有关于COVID-19老年病人影响因素的研究进行系统分析,综合评价影响因素及预测因子十分必要,但是,国内外尚无研究对此进行系统评价,故本研究旨在系统性地综合评价COVID-19老年病人疫情的影响因素,对影响因素进行Meta分析,找出影响病人病情的预警因子,早期识别可能转为危重症的病人并及时进行干预,有利于缩短病程,预防疾病进展并降低死亡率。
3.1 年龄
本研究Meta分析结果显示,年龄是发生COVID-19重症的影响因素。Meta分析结果显示,重症组病人年龄普遍较轻症组高,提示COVID-19老年病人,年龄越大,病情发展至重症的可能性就越高,这与老年人年龄增大,身体免疫力下降有关[23-24]。因此,在进行临床治疗过程中,应重点关注老年人群,尤其高龄病人,及时治疗,防止病情恶化。
3.2 合并症
Meta分析结果显示,COVID-19老年病人合并糖尿病、高血压、冠心病、慢性阻塞性肺疾病及其他肺部疾病等基础疾病是发生重症的影响因素。在进行基础病治疗中,病人使用的药物有可能增加机体对COVID-19的感染率。如高血压及冠心病病人治疗过程中常使用血管紧张素转化酶抑制剂(ACEI)和血管紧张素受体拮抗剂(ARB)类药物,其中ACEI可以负反馈引起血管紧张素转化酶(ACE)2表达升高,从而有利于COVID-19感染机体[25-26]。此外,高血压是脑卒中、心肌梗死、心力衰竭、慢性肾脏病等疾病的危险因素,随病情进展逐步损伤心、脑、肾脏等器官,进而导致各器官功能衰竭,在合并COVID-19后极易发展为重症[27]。老年人常合并多个脏器功能减退或慢性消耗性疾病。病人感染COVID-19后,可导致基础疾病恶化,水和电解质代谢紊乱、器官功能障碍或衰竭、出现严重并发症等,极大地增加了病死率[28-29]。因此,应重视合并糖尿病、高血压、冠心病、慢性阻塞性肺炎等基础病的COVID-19老年病人,积极预防疾病恶化。
3.3 实验室相关指标
Meta分析结果显示,CRP、D-二聚体、NLR的升高是导致COVID-19老年病人死亡的影响因素,可作为老年病人死亡的预警指标。有研究显示,D-二聚体可能作为预测重症肺炎病人预后的有效指标[30]。CRP作为炎症反应因子,其增加反映病人体内存在炎症反应[15]。D-二聚体是提示纤维溶解过程的特异性标志物,其升高提示机体内出现感染,存在炎症反应[31-32]。COVID-19病人体内出现炎症反应,进而增加了死亡风险。有研究显示,新型冠状病毒对危重症病人的肝、肾等脏器功能有较大的损伤,表现为转氨酶、尿素氮、肌酐、心肌酶谱的升高[33]。Meta分析结果也发现,LDH、肌酸激酶的升高是导致COVID-19老年病人死亡的影响因素。LDH、肌酸激酶均属于心肌酶,当发生心肌损害时,心肌细胞坏死会释放出心肌内多种酶,对于出现心肌酶谱升高的病人应提高重视,积极对症治疗,降低死亡风险。
有研究显示,新型冠状病毒首先攻击淋巴细胞,特别是T细胞,危重型病人淋巴细胞绝对值低于普通型[34]。nal等[18]发现NLR升高是COVID-19老年病人的独立预后因子。NLR是中性粒细胞与淋巴细胞绝对值的比值,与普通型比较,重型病人NLR升高。同样,Meta分析结果显示,淋巴细胞绝对值低、NLR升高是导致COVID-19老年病人死亡的影响因素。因此,临床医生应将淋巴细胞绝对值、NLR作为预警指标,对淋巴细胞绝对值降低的病人及时治疗,防止病情恶化。
4 小结
综上所述,年龄、合并糖尿病、合并高血压、合并冠心病、合并慢性阻塞性肺疾病或其他肺部疾病、CRP、LDH、D-二聚体、肌酸激酶、淋巴细胞绝对值、NLR均为COVID-19老年病人发展为重症的影响因素。医务工作者在对COVID-19老年病人的诊治过程中应充分考虑相关影响因素,针对其做出相应的处理,及时治疗,防止病情恶化。本研究也存在一定局限性:1)纳入的文献关于COVID-19的研究对象主要为中国人,缺少不同国家人群的比较;2)纳入的病人样本量偏小,纳入文献未提及盲法的使用及分配隐藏,易发生选择性偏倚;3)各文献中实验室指标测定时间点各不相同,在初次分析时可能导致较大异质性。本研究结果可为COVID-19老年病人的诊治提供新的思路,但还需要高质量、大样本的研究进一步验证。
参考文献:
[1] World Health Organization.Naming the coronavirus disease(COVID-19) and the virus that causes it[EB/OL].(2020-02-11)[2022-06-03].https://www.who.int/emergencies/diseases/novel-coronavirus-2019/technical-guidance/naming-the-coronavirus-disease-(covid-2019)-and-the-virus-that-causes-it.
[2] CHAN K W,WONG V T,TANG S C W.COVID-19:an update on the epidemiological,clinical,preventive and therapeutic evidence and guidelines of integrative Chinese-Western medicine for the management of 2019 novel coronavirus disease[J].The American Journal of Chinese Medicine,2020,48(3):737-762.
[3] 王中伟,王桦,尹倩,等.老年新型冠状病毒肺炎患者临床特征分析[J].数理医药学杂志,2021,34(5):639-643.
[4] 中华人民共和国国家卫生健康委员会.新型冠状病毒肺炎诊疗方案(试行第七版)[EB/OL].(2020-03-04)[2022-06-13].http://www.nhc.gov.cn/yzygj/s7653p/202003/46c9294a7dfe4cef80dc7f5912 eb1989.shtml.
[5] 郝乐,苗诗扬.人口老龄化测量方法的改进[J].统计与决策,2023,39(12):51-55.
[6] 王中伟,王桦,尹倩,等.老年新型冠状病毒肺炎的高危因素分析[J].武汉大学学报(医学版),2021,42(5):714-717.
[7] 梁坤,杨玉玲,刘营,等.老年新型冠状病毒肺炎死亡患者临床特征及危险因素[J].精准医学杂志,2021,36(5):442-446.
[8] 王文华,范威,潘静静,等.老年新型冠状病毒肺炎流行病学及临床特征[J].中国老年学杂志,2022,42(14):3446-3448.
[9] 唐莉歆,石安琪,万秋,等.老年新型冠状病毒肺炎50例临床特征及危险因素分析[J].中国感染与化疗杂志,2021,21(1):62-66.
[10] 樊菡,王莉,王晓,等.老年新型冠状病毒肺炎患者的临床特征[J].中国老年学杂志,2021,41(7):1414-1417.
[11] 陈运龙,王江,李国胜,等.老年新型冠状病毒肺炎临床特征回顾性分析[J].实用医药杂志,2021,38(6):508-510.
[12] 彭丁,杨爽,李邦一,等.老年重症及危重症新型冠状病毒感染患者预后的危险因素分析[J].中华老年多器官疾病杂志,2021,20(8):600-603.
[13] 刘振家,熊滨,韩林,等.老年新型冠状病毒肺炎患者的临床特征[J].广西医学,2021,43(15):1873-1879.
[14] 谢晓燕,姚茹,赵晓宇,等.血D-二聚体对老年新型冠状病毒肺炎患者死亡风险预测价值[J].临床误诊误治,2020,33(8):31-35.
[15] 梁菁菁,李娜,唐敏,等.老年新型冠状病毒肺炎患者预后危险因素分析[J].东南国防医药,2021,23(4):407-409.
[16] WANG L,HE W B,YU X M,et al.Coronavirus disease 2019 in elderly patients:characteristics and prognostic factors based on 4-week follow-up[J].The Journal of Infection,2020,80(6):639-645.
[17] RODRGUEZ-SNCHEZ I,REDONDO-MARTN M,FURONES-FERNNDEZ L,et al.Functional,clinical,and sociodemographic variables associated with risk of inhospital mortality by COVID-19 in people over 80 years old[J].The Journal of Nutrition,Health amp; Aging,2021,25(8):964-970.
[18] NAL U,GLHAN M,DEMIRCI N,et al.Prognostic value of neutrophile-to-lymphocyte ratio(NLR) and lactate dehydrogenase (LDH) levels for geriatric patients with COVID-19[J].BMC Geriatrics,2022,22(1):362.
[19] ZHU X,YUAN W Z,SHAO J W,et al.Risk factors for mortality in patients over 70 years old with COVID-19 in Wuhan at the early break:retrospective case series[J].BMC Infectious Diseases,2021,21(1):821.
[20] BAˇG S R,NAL D,ARMAN P,et al.Factors affecting mortality in geriatric patients hospitalized with COVID-19[J].Turkish Journal of Medical Sciences,2021,51(2):454-463.
[21] OTOSHI R,HAGIWARA E,KITAYAMA T,et al.Clinical characteristics of Japanese patients with moderate to severe COVID-19[J].Journal of Infection and Chemotherapy,2021,27(6):895-901.
[22] 中国疾病预防控制中心新型冠状病毒肺炎应急响应机制流行病学组.新型冠状病毒肺炎流行病学特征分析[J].中华流行病学杂志,2020,41(2):145-151.
[23] SINGHAL S,KUMAR P,SINGH S,et al.Clinical features and outcomes of COVID-19 in older adults:a systematic review and Meta-analysis[J].BMC Geriatrics,2021,21(1):321.
[24] TAN E,SONG J L,DEANE A M,et al.Global impact of coronavirus disease 2019 infection requiring admission to the ICU:a systematic review and Meta-analysis[J].Chest,2021,159(2):524-536.
[25] NICIN L,ABPLANALP W T,MELLENTIN H,et al.Cell type-specific expression of the putative SARS-CoV-2 receptor ACE2 in human hearts[J].European Heart Journal,2020,41(19):1804-1806.
[26] BAUER A,SCHREINLECHNER M,SAPPLER N,et al.Discontinuation versus continuation of renin-angiotensin-system inhibitors in COVID-19 (ACEI-COVID):a prospective,parallel group,randomised,controlled,open-label trial[J].The Lancet Respiratory Medicine,2021,9(8):863-872.
[27] 宋智勇,姜超,罗东雷.新型冠状病毒肺炎(COVID-19)感染合并高血压的诊治进展[J].中国循证心血管医学杂志,2020,12(4):416-419.
[28] STEENBLOCK C,SCHWARZ P E H,LUDWIG B,et al.COVID-19 and metabolic disease:mechanisms and clinical management[J].The Lancet Diabetes amp; Endocrinology,2021,9(11):786-798.
[29] 糖脂代谢紊乱合并新型冠状病毒感染的老年患者营养管理专家指导建议编写组.糖脂代谢紊乱合并新型冠状病毒感染的老年患者营养管理专家指导建议[J].中国糖尿病杂志,2023,31(1):2-6.
[30] DUARTE J C,TAVARES E,CASTRO A,et al.Prognostic value of plasma D-dimer level in adults with community-acquired pneumonia:a prospective study[J].Revista Portuguesa De Pneumologia,2015,21(4):218-219.
[31] 徐巧巧,邢丽华.重症肺炎患者FDP、D-二聚体和炎症指标的变化及临床意义[J].中国实用医刊,2015,42(8):14-15.
[32] EL-DEEN H A B,ALANAZI F S,AHMED K T.Effects of inspiratory muscle training on pulmonary functions and muscle strength in sedentary hemodialysis patients[J].Journal of Physical Therapy Science,2018,30(3):424-427.
[33] WANG D W,HU B,HU C,et al.Clinical characteristics of 138 hospitalized patients with 2019 novel coronavirus-infected pneumonia in Wuhan,China[J].JAMA,2020,323(11):1061-1069.
[34] ZHENG H Y,ZHANG M,YANG C X,et al.Elevated exhaustion levels and reduced functional diversity of T cells in peripheral blood may predict severe progression in COVID-19 patients[J].Cellular amp; Molecular Immunology,2020,17(5):541-543.
(收稿日期:2023-12-02;修回日期:2024-11-07)
(本文编辑薛佳)

