去骨瓣减压联合着力部位硬膜外血肿清除治疗对冲性重症颅脑损伤的效果观察


【摘要】 目的:观察去骨瓣减压联合着力部位硬膜外血肿清除治疗对冲性重症颅脑损伤的临床效果。方法:选取福建省福清市医院2020年1月—2023年2月收治的216例对冲性重症颅脑损伤患者,按照随机数字表法分为研究组和对照组,各108例。对照组采用去骨瓣减压联合常规开颅血肿清除治疗,研究组采用去骨瓣减压联合着力部位硬膜外血肿清除治疗。对比两组临床症状、预后、意识状态、术后并发症、创伤应激反应。结果:研究组预后良好率和术后7 d格拉斯哥昏迷量表(GCS)评分均高于对照组,术后7 d对侧血肿厚度及中线移位均小于对照组,术后7 d颅内压、术后并发症发生率及术后7 d肾上腺素(E)、β-内啡肽(β-EP)、皮质醇(Cor)水平均低于对照组(Plt;0.05)。结论:去骨瓣减压联合着力部位硬膜外血肿清除治疗对冲性重症颅脑损伤效果显著,不仅能够清除患者脑血肿,降低颅内压,减轻中线移位和创伤应激,还可改善患者意识状态,减少术后并发症发生,改善预后。
【关键词】 去骨瓣减压 着力部位硬膜外血肿清除 对冲性重症颅脑损伤 创伤应激 颅内压
Observation on the Effect of Decompressive Craniectomy Combined with Evacuation of Epidural Hematoma at the Focus Area in the Treatment of Contrecoup Severe Traumatic Brain Injury/LIN Xiaodi, WANG Yaliang, DU Huibiao. //Medical Innovation of China, 2024, 21(16): 0-048
[Abstract] Objective: To observe the clinical effect of decompressive craniectomy combined with evacuation of epidural hematoma at the focus area in the treatment of contrecoup severe traumatic brain injury. Method: A total of 216 patients with contrecoup severe traumatic brain injury treated in Fuqing City Hospital, Fujian Province from January 2020 to February 2023 were selected and divided into study group and control group according to random number table method, with 108 cases in each group. The control group was treated with decompressive craniectomy combined with conventional craniotomy evacuation of hematoma, and the study group was treated with decompressive craniectomy combined with evacuation of epidural hematoma at the focus area. The clinical symptoms, prognosis, conscious state, postoperative complications and traumatic stress reaction were compared between the two groups. Result: The good prognosis rate and Glasgow coma scale (GCS) scores at 7 days after surgery in the study group were higher than those in the control group, the hematoma thickness and midline displacement at 7 days after surgery were lower than those in the control group, the intracranial pressure at 7 days after surgery, the incidence of postoperative complications, and the levels of adrenaline (E), β-endorphin (β-EP) and cortisol (Cor) at 7 days after surgery were lower than those of control group (Plt;0.05). Conclusion: Decompressive craniectomy combined with evacuation of epidural hematoma at the focus area has a significant effect in the treatment of contrecoup severe traumatic brain injury, which can not only remove cerebral hematoma, reduce intracranial pressure, relieve midline displacement and traumatic stress, but also improve patients' conscious state, reduce postoperative complications, and improve prognosis.
[Key words] Decompressive craniectomy Evacuation of epidural hematoma at the focus area Contrecoup severe traumatic brain injury Traumatic stress Intracranial pressure
First-author's address: Department of Neurosurgery, Fuqing City Hospital, Fujian Province, Fuqing 350300, China
doi:10.3969/j.issn.1674-4985.2024.16.009
对冲性重症颅脑损伤即头部受创时着力点对侧部位脑组织出现损伤,是较为复杂的严重头部疾病,患者常出现意识障碍、着力点和对侧硬膜外血肿、脑挫裂伤、脑内淤血、神经功能异常和颅内压升高等表现,若治疗不及时,还会引发脑疝等疾病,影响患者身心健康[1]。目前,临床针对对冲性重症颅脑损伤可采用去骨瓣减压联合常规开颅血肿清除术进行治疗,其能够有效降低患者颅内压,延缓脑挫裂伤,并清除着力部位硬膜外血肿、脑内淤血和组织碎块,从而降低致死致残率,改善预后[2-3]。不过由于患者着力处硬膜外血肿进展速度较对侧硬膜外血肿和脑挫裂伤等病症表现更快,不稳定性更高,容易受去骨瓣减压联合常规开颅血肿清除术影响,继发对侧更大面积血肿,不仅会造成患者脑组织受压移位,出现颅内感染、脑脊液漏和急性脑膨出等并发症,还会直接影响手术效果和患者意识状态恢复等预后表现。为此,本研究提出去骨瓣减压联合着力部位硬膜外血肿清除治疗对冲性重症颅脑损伤的临床方案。去骨瓣减压联合着力部位硬膜外血肿清除术以患者着力处硬膜外血肿为主要治疗方向,通过先一步清除该部位血肿,防止脑组织受压,一方面可以在降低并发症发生风险的同时抑制对侧血肿厚度和脑中线移位,充分提高手术降颅压效果,另一方面也有助于保护患者正常脑组织及血氧循环,减轻脑部因创伤和手术造成的创伤应激刺激,加快其术后意识恢复[4-5]。为进一步探究去骨瓣减压联合着力部位硬膜外血肿清除治疗对冲性重症颅脑损伤的临床效果,本研究特对福建省福清市医院2020年1月—2023年2月收治的216例对冲性重症颅脑损伤患者进行观察。
1 资料与方法
1.1 一般资料
选取本院2020年1月—2023年2月收治的216例对冲性重症颅脑损伤患者。诊断标准:符合文献[6]《重型颅脑损伤救治指南第四版》的相关标准,(1)患者出现脑震荡表现,包括神志不清或完全昏迷、面色苍白、四肢肌张力降低、心动过缓、呼吸浅慢、生理反射消失等;(2)伴有着力点和对侧硬膜外血肿、脑挫裂伤、脑内淤血,以及进行性颅内压升高表现,包括头痛、喷射样呕吐、躁动不安、血压升高等,部分患者还会出现肢体抽搐、瘫痪、失语、记忆力减退和定向力障碍等神经功能障碍。纳入标准:(1)符合对冲性重症颅脑损伤诊断标准,年龄≤70岁,一般资料完整,且无其他严重脏器病变;(2)可耐受常规检查及治疗。排除标准:(1)研究期间,患者依从性差,影响评估效果;(2)在研究未结束之前退出,影响评估持续性;(3)正在参加其他临床试验,影响评估独立性。按照随机数字表法将患者分为研究组和对照组,各108例。本研究经本院医学伦理委员会批准。患者家属知情同意。
1.2 方法
两组入院后均进行积极抢救,开通手术绿色通道。
研究组采用去骨瓣减压联合着力部位硬膜外血肿清除:患者取合适体位,实施气管插管全身麻醉,术前CT检查确认血肿位置及大小等特征,在血肿最厚点做脑部弧形切口,使用骨钻在颅骨面上开骨窗,大小约为3 cm×3 cm,使用负压吸引器清除血肿,待无活动性出血时电凝止血,后二次检查是否有活动性出血点,确认后留置引流管;后续可根据病情变化需要继续实施对侧硬膜外血肿清除,手术时先处理继发脑疝侧病变,未继发脑疝则需考虑中线移位方向进行手术。
对照组则采用去骨瓣减压联合常规开颅血肿清除治疗:做好麻醉、血肿位置CT确认等准备后,在血肿近端额颞部做切口,开颅后,依序翻开头皮、皮下组织和颞肌,打开骨窗,清除硬膜外血肿,剪开硬脑膜,探查脑组织挫伤部位,清除血肿后电凝止血,留置引流管后根据患者病情判断是否需要继续实施对侧硬膜外血肿清除。两组均待着力部位和对侧血肿清除结束后缝合硬膜,关闭颅腔,并做好术后抗感染和止痛镇静等常规治疗措施。
1.3 观察指标及判定标准
(1)临床症状:观察记录两组术后5、7 d的颅内压变化情况,同时术前和术后7 d,颅脑CT检测记录两组对侧血肿厚度和中线移位程度。(2)预后:术后3个月,分别采用格拉斯哥预后量表(Glasgow outcome scale,GOS)评估两组预后情况,GOS评分为1~5分,分别对应死亡、植物人状态、重度残疾、轻度残疾和恢复良好,其中4~5分为预后良好[7]。(3)意识状态:术前和术后5、10 d,分别采用格拉斯哥昏迷量表(Glasgow coma scale,GCS)评估两组术后意识状态恢复情况,GCS包括运动、言语、睁眼3项内容,共3~15分,GCS评分越高显示意识状态越好[8]。(4)术后并发症:观察记录两组术后1个月内的并发症发生情况,包括颅内感染、脑脊液漏和急性脑膨出等。(5)创伤应激:术后5、7 d,分别抽取两组静脉血3 mL,离心后取上层血清,采用酶联免疫法检测样本中的肾上腺素(epinephrine,E)、β-内啡肽(β-endorphin,β-EP)和皮质醇(cortisol,Cor)水平,其中E正常范围为不超过480 pmol/L,β-EP正常范围为44.5~47.5 pg/mL,Cor正常范围为160.0~400.0 nmol/L,超过正常范围的水平越高显示患者创伤后应激反应越严重。
1.4 统计学处理
以SPSS 22.0软件分析。计量资料以(x±s)表示,组间比较采用独立样本t检验,组内比较采用配对t检验;计数资料用率(%)表示,采用字2检验。Plt;0.05为差异有统计学意义。
2 结果
2.1 两组基线资料比较
研究组男66例,女42例;年龄14~70岁,平均(42.23±2.78)岁;致病原因:车祸84例,高空坠落18例,外物意外打击6例;受伤至手术时长1.9~6.7 h,平均(4.16±0.52)h。对照组男68例,女40例;年龄14~70岁,平均(42.11±2.82)岁;致病原因:车祸87例,高空坠落17例,外物意外打击4例;受伤至手术时长2.1~6.9 h,平均(4.30±0.54)h。两组基线资料比较,差异均无统计学意义(Pgt;0.05),具有可比性。
2.2 两组临床症状和意识状态比较
术前,两组对侧血肿厚度、中线移位和GCS评分,以及术后5 d的颅内压和GCS评分比较,差异均无统计学意义(Pgt;0.05);术后7 d,两组GCS评分上升,对侧血肿厚度和中线移位均缩小,颅内压均降低,且术后7 d,研究组对侧血肿厚度及中线移位均小于对照组,颅内压低于对照组,GCS评分高于对照组(Plt;0.05)。见表1。
2.3 两组预后良好率比较
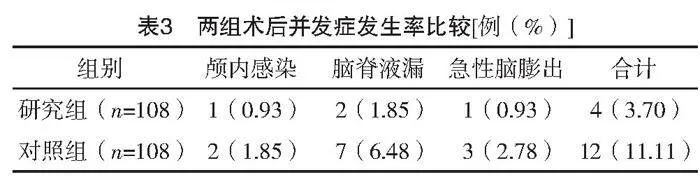
研究组预后良好率高于对照组(字2=3.941,P=0.047),见表2。
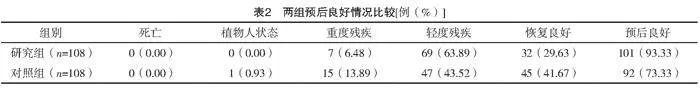
2.4 两组术后并发症发生率比较
研究组术后并发症发生率低于对照组(字2=4.320,P=0.038),见表3。
2.5 两组创伤应激比较
术后5 d,两组E、β-EP、Cor水平比较,差异均无统计学意义(Pgt;0.05);术后7 d,两组E、β-EP、Cor水平均降低,且研究组E、β-EP、Cor水平均低于对照组(Plt;0.05)。见表4。
3 讨论
颅脑损伤是由于外力作用于头部造成脑组织器质性损伤,重症情况下还会导致脑血管破裂而引发蛛网膜下腔出血,而对冲性重症颅脑损伤则是同时伴有着力部位对侧硬膜外血肿、脑挫裂伤等表现。目前,对冲性重症颅脑损伤治疗多采用去骨瓣减压联合常规开颅血肿清除术,其能够有效清除血肿,降低颅内压,但受限于着力部位和对侧硬膜外血肿等病症损伤表现进展不一,使得该术式应用情况有限,难以显著促进患者术后意识恢复[9-10]。因此,选择更为合适的联合手术方案,对病症特点进行观察分析,明确手术治疗与患者预后和意识状态、神经功能、创伤应激之间的关系成为现下对冲性重症颅脑损伤临床研究重点。
过往临床研究结果显示,受到外伤冲击影响,一方面会在着力部位造成硬膜外血肿、颅骨骨折等,另一方面还会在对侧出现硬膜外血肿、脑挫裂伤、脑内淤血等表现,也即形成对冲性重症颅脑损伤,进一步加重脑血液循环紊乱和神经功能障碍[11-12]。因此郑春雷[13]认为,对于对冲性重症颅脑损伤的临床治疗,应该以清除硬膜外血肿,降低颅内压为基础,以改善脑血液循环,并缓解由此造成的神经、意识和肢体功能异常,进而稳定引导患者病症向良性发展。而临床实践中常采取的去骨瓣减压联合常规开颅血肿清除术通过去骨瓣开骨窗降低颅内压,并清除颅内血肿和脑组织碎块,控制矢状窦等多血管撕裂出血,可以在降低颅内压的同时保护脑干组织等重要脑功能区[14-15]。所以去骨瓣减压联合常规颞额部开颅血肿清除术被认为是治疗对冲性重症颅脑损伤的良好选择。不过该方案也有着些许不足,由于重症颅脑损伤患者术后极易出现二次出血,当着力部位硬膜外血肿进展速度快于对侧硬膜外血肿、脑挫裂伤等表现时,会压迫患者脑组织,使其出现中线移位,并造成颅内感染、急性脑膨出等并发症,同时还会阻碍脑血液循环,影响脑组织血氧供给,产生创伤性应激刺激,影响患者术后恢复[16-17]。为此,本研究认为,针对对冲性重症颅脑损伤的临床治疗,应该在进行单侧或双侧额颞部血肿清除前,先一步清除着力部位硬膜外血肿,防止脑组织二次受压,降低并发症发生风险,并减轻创伤应激表现,促进意识状态恢复。基于此理念,本研究提出去骨瓣减压联合着力部位硬膜外血肿清除治疗对冲性重症颅脑损伤的临床方案。该方案同样以去骨瓣方式实现颅内压减小,而在此基础上,着力部位硬膜外的血肿清除有助于降低额颞部血肿清除过程中潜在的脑组织移位风险。本研究结果中,研究组术后对侧血肿厚度及中线移位均小于对照组,颅内压低于对照组也证实了这一结论,分析其原因,还是着力部位硬膜外血肿的高效预先清除,能够处理该部位血肿的占位效应,与去骨瓣减压术的联合不仅可以短期内快速实现颅压平衡,避免中线结构移位,缓解脑组织受创和二次压迫损伤程度,还能够减少颅内既有血肿量,从而为降低术后并发症的发生风险,加快患者意识状态恢复奠定基础[18-19]。而在本研究中,研究组预后良好率和术后7 d GCS评分均高于对照组,术后并发症发生率低于对照组,也充分说明上述去骨瓣减压联合着力部位硬膜外血肿清除手术的可行性及其优势的实用性。此外,根据过往研究结果,患者脑组织受创和手术二次损伤后会不可避免地出现血氧供给障碍现象,导致氧自由基快速增加,加重患者病情的同时也会影响意识恢复,而去骨瓣减压联合着力部位硬膜外血肿清除术的实施则能够在清除颅内血肿的同时最大限度保护正常脑组织,稳定其血氧循环,减轻氧化应激影响[20]。正如本研究结果,研究组术后7 d的E、β-EP、Cor水平均低于对照组,侧面印证与去骨瓣减压联合常规颞额部开颅血肿清除手术相比,着力部位硬膜外血肿清除术辅助治疗对于患者脑组织创伤应激的改善明显。不过受限于本研究样本数量局限性,后续仍需进一步探究去骨瓣减压联合着力部位硬膜外血肿清除治疗对冲性重症颅脑损伤的临床效果。
综上所述,去骨瓣减压联合着力部位硬膜外血肿清除治疗对冲性重症颅脑损伤效果显著,能够有效清除颅内血肿及脑组织碎块,降低颅内压和并发症发生风险,并保护脑组织,改善脑血氧供给循环,减轻创伤应激刺激,有助于加快患者意识状态恢复。
参考文献
[1]王石磊.探讨对冲性重型颅脑损伤患者进行标准外伤大骨瓣开颅减压术治疗的临床效果[J].中国伤残医学,2021,29(3):43-45.
[2]范文胜,侯晓鹏,张逸民.去骨瓣减压术联合单侧额颞部开颅血肿清除术治疗重型对冲性脑损伤的预后影响因素分析[J].中国实用医刊,2019,46(18):87-89.
[3]屈波,牛立堂,朱金华,等.不同术式对重症对冲性颅脑损伤术后对侧血肿厚度及中线位移程度的影响[J].中国实用神经疾病杂志,2016,19(20):85-86.
[4]陈仕明,金涛,李东波,等.着力部位硬膜外血肿清除联合去骨瓣减压对重型对冲性颅脑损伤的疗效[J].海南医学院学报,2016,22(3):254-256,260.
[5]刘玲,谢宗新.着力部位硬膜外血肿清除联合去骨瓣减压术治疗重型对冲性颅脑损伤患者的临床研究[J].中国药物与临床,2022,22(1):78-81.
[6]同济大学上海市第十人民医院神经外科第四版重型颅脑损伤救治指南翻译组.重型颅脑损伤救治指南第四版[J/OL].中华神经创伤外科电子杂志,2016,2(5):0-1.https://zhsjcswkdzzz.cma-cmc.com.cn/CN/10.3760/cma.j.issn.2095-9141.2016.05.101.
[7]疏龙飞,赵伟,代飞虎,等.控制减压技术在单侧开颅手术治疗对冲性颅脑损伤中的作用[J].中华神经外科杂志,2021,37(5):490-494.
[8]谢超,杨国辉,魏明.不同去骨瓣减压开颅手术在重型对冲性颅脑外伤患者中的应用效果[J].当代医学,2022,28(28):52-55.
[9]杨在平.着力部位硬膜外血肿清除术对重型CCBI效果观察[J].现代诊断与治疗,2017,28(15):2879-2880.
[10]赵云栋.双侧去骨瓣减压开颅术治疗重症对冲性颅脑损伤疗效观察[J].实用中西医结合临床,2018,18(4):30-32.
[11]翟广超,付卯宏,王延斌.着力部位硬膜外血肿清除术联合去骨瓣减压术治疗重型对冲性颅脑损伤患者的效果[J].河南医学研究,2022,31(11):2022-2025.
[12]殷会咏.预见性平衡双侧去骨瓣减压术加着力部位硬膜外血肿清除术治疗重型对冲性颅脑损伤患者的疗效分析[J].黑龙江医学,2021,45(3):272-273.
[13]郑春雷.着力部位硬膜外血肿清除联合去骨瓣减压术治疗重型对冲性颅脑损伤的临床疗效分析[J].中国伤残医学,2020,28(22):47-48.
[14]周汉光,张建党,张元峰,等.单侧额颞部开颅血肿清除联合去骨瓣减压术治疗重型对冲性脑损伤的预后分析[J].中国医刊,2016,51(7):93-95.
[15]王浩,宣娟娟,杨彦楠,等.开颅血肿清除术联合去骨瓣减压术治疗重型颅脑损伤的临床应用价值分析[J].中国基层医药,2021,28(7):1010-1014.
[16]申达光.不同手术方法治疗重型对冲性颅脑损伤的临床效果观察[J].中国现代药物应用,2020,14(12):29-31.
[17]陈圣泉,梁坚,黄祖锵.预见性平衡双侧去骨瓣减压术联合着力部位硬膜外血肿清除术对重型对冲性颅脑损伤的影响研究[J].基层医学论坛,2019,23(16):2224-2225.
[18]莫昌微,吕加希.着力部位硬膜外血肿清除术联合双侧或单侧去骨瓣减压术对重型对冲性颅脑损伤的疗效观察[J].中国伤残医学,2019,27(7):95-96.
[19]徐世顺.硬膜外血肿清除联合去骨瓣减压对重症颅脑损伤患者对侧血肿厚度及中线位移的影响[J].透析与人工器官,2019,30(3):60-62.
[20]李健文.着力部位硬膜外血肿清除联合去骨瓣减压术治疗重型对冲性颅脑损伤的临床观察[J].中国民族民间医药,2016,25(16):102-103,106.
(收稿日期:2023-12-19) (本文编辑:陈韵)
①福建省福清市医院神经外科 福建 福清 350300
通信作者:杜辉标

