胎膜早破孕妇血PCT、SAA、IL-6变化及与绒毛膜羊膜炎的关系

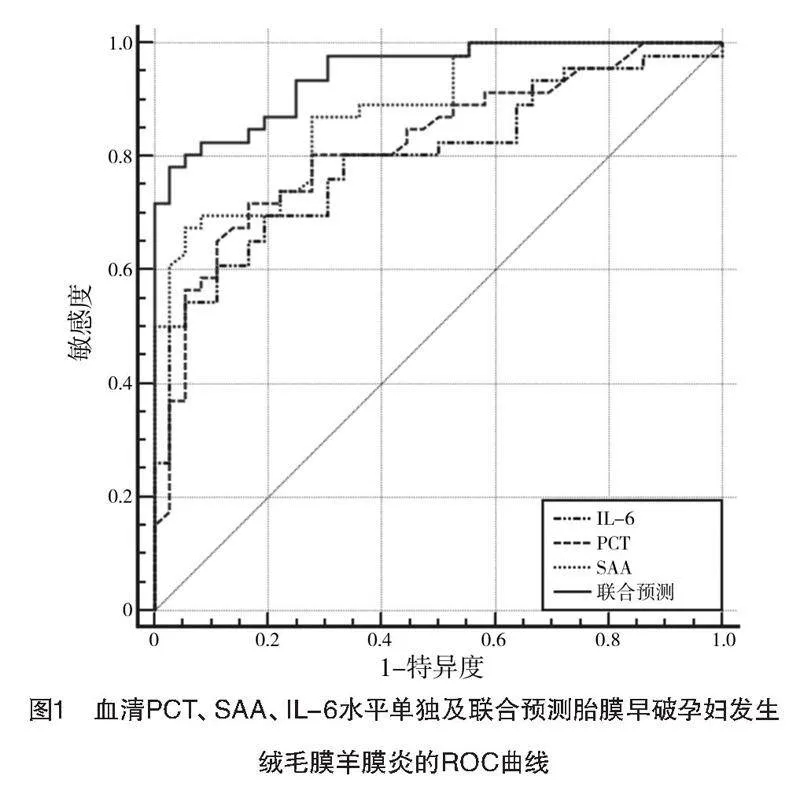

【摘要】 目的:探究胎膜早破孕妇血降钙素原(PCT)、淀粉样蛋白A(SAA)、白细胞介素-6(IL-6)水平变化及与绒毛膜羊膜炎的关系。方法:回顾性分析2021年8月—2023年8月上饶市立医院收治的胎膜早破孕妇82例的临床资料,并以分娩后胎膜组织病理切片镜检结果为金标准,将发生绒毛膜羊膜炎孕妇归入发病组(n=36),未发生绒毛膜羊膜炎孕妇归入正常组(n=46)。另选择同时间段本院常规产检的40名健康孕妇作为健康组。比较胎膜早破组与健康组,发病组与正常组血PCT、SAA、IL-6水平差异性,用受试者操作特征(ROC)曲线评估以上三种指标单独及联合对胎膜早破孕妇发生绒毛膜羊膜炎的预测效能。结果:胎膜早破组PCT、SAA、IL-6水平均高于健康组,发病组PCT、SAA、IL-6水平均高于正常组,差异均有统计学意义(Plt;0.05)。PCT单独预测的敏感度为71.74%,特异度为83.33%,截断值为2.19 μg/L;SAA单独预测的敏感度为67.39%,特异度为94.44%,截断值为10.75 mg/L;IL-6单独预测的敏感度为69.57%,特异度为80.56%,截断值为76.40 ng/L;3个指标联合预测的曲线下面积(AUC)为0.946,敏感度为86.96%,特异度为80.56%。结论:胎膜早破孕妇PCT、SAA、IL-6水平变化显著,且上述指标联合预测绒毛膜羊膜炎的效能较高。
【关键词】 胎膜早破 孕妇 降钙素原 淀粉样蛋白A 白细胞介素-6 绒毛膜羊膜炎
Changes of Blood PCT, SAA and IL-6 in Pregnant Women with Premature Rupture of Membranes and Their Relationship with Chorioamnionitis/YU Shuqin, ZHANG Qian, QIU Yusi. //Medical Innovation of China, 2024, 21(16): -178
[Abstract] Objective: To explore the changes of blood procalcitonin (PCT), serum amyloid A (SAA) and interleukin-6 (IL-6) levels in pregnant women with premature rupture of membranes and their relationship with chorioamnionitis. Method: The clinical data of 82 pregnant women with premature rupture of membranes admitted to Shangrao Municipal Hospital from August 2021 to August 2023 were retrospectively analyzed, and the results of microscopic examination of pathology section of fetal membranes after delivery were taken as the gold standard, and the pregnant women with chorioamnionitis were classified into the disease group (n=36), the pregnant women without chorioamnionitis were classified into the normal group (n=46). In addition, 40 healthy pregnant women who underwent routine prenatal screening in author's hospital during the same period were selected as the health group. The difference of PCT, SAA and IL-6 levels in were compared between premature rupture of membranes group and health group, disease group and normal group. The receiver operator characteristic (ROC) curve was used to evaluate the predictive efficacy of the above three indexes alone and in combination for chorioamnionitis in pregnant women with premature rupture of membranes. Result: The levels of PCT, SAA and IL-6 in the premature rupture of membranes group were higher than those in the healthy group, and the levels of PCT, SAA and IL-6 in the disease group were higher than those in the normal group, the differences were statistically significant (Plt;0.05). The sensitivity, specificity and cut-off value of PCT prediction alone were 71.74%, 83.33% and 2.19 μg/L respectively. The sensitivity, specificity and cutoff value of SAA prediction alone were 67.39%, 94.44% and 10.75 mg/L respectively. The sensitivity, specificity and cut-off value of IL-6 prediction alone were 69.57%, 80.56% and 76.40 ng/L respectively. The area under the curve (AUC), sensitivity and specificity of combined prediction of three indexes were 0.946, 86.96% and 80.56% respectively. Conclusion: The levels of PCT, SAA and IL-6 in pregnant women with premature rupture of membranes have significant changes, and the combined prediction of the above indexes has a high efficiency.
[Key words] Premature rupture of membranes Pregnant women Procalcitonin Serum amyloid A Interleukin-6 Chorioamnionitis
First-author's address: Department of Obstetrics, Shangrao Municipal Hospital, Shangrao 334000, China
doi:10.3969/j.issn.1674-4985.2024.16.039
胎膜早破为临产前胎膜发生的自发性破裂,胎膜早破的发生可使母体羊水减少、宫腔内环境改变,进而导致终止妊娠或剖宫产,且随破膜时间延长宫内感染风险随之提升[1]。绒毛膜羊膜炎为胎膜早破常见并发症,因胎膜早破后羊膜腔与阴道连通,可导致致病微生物侵入子宫腔引发绒毛膜羊膜炎[2],而孕期羊水穿刺、阴道检查等医源性操作中,也可能因病原微生物感染引发绒毛膜羊膜炎,随后胎膜局部张力下降则诱发胎膜早破[3],故两者为相互影响的密切关系。绒毛膜羊膜炎可导致孕妇体温升高、脉搏增快、腹部压痛,还可导致宫内胎儿炎症反应综合征、颅内感染、败血症等,严重影响母婴分娩结局。部分孕妇早期症状不明显,表现出临床症状后可能已错失最佳治疗机会[4]。应用抗生素可改善母婴心动过速症状、避免感染进一步恶化,但还需考虑药物毒性及胎儿致畸影响,因此临床亟待可准确预测绒毛膜羊膜炎发生的指标用以选择适宜治疗时间及治疗手段。降钙素原(PCT)常用于严重炎症疾病进程及预后评价,实质细胞发生感染后2~3 h内即可检出[5];白细胞介素-6(IL-6)为功能广泛的多效性细胞因子,于急性炎症反应过程中快速生成,临床多用于系统性炎症反应评估[6];淀粉样蛋白A(SAA)为近年新兴炎症指标,其用于表征急性时相反应的价值与C反应蛋白(CRP)相仿[7]。以往多探究单项经典炎症指标对绒毛膜羊膜炎的预测效能,鲜有联合预测的研究报道,本研究将以上3种敏感性炎症指标单独及联合用于胎膜早破孕妇发生绒毛膜羊膜炎的预测,以探究其临床应用价值,现报道如下。
1 资料与方法
1.1 一般资料
选取上饶市立医院2021年8月—2023年8月收治的82例发生胎膜早破的孕妇作为胎膜早破组。纳入标准:(1)年龄gt;20岁;(2)孕周gt;24周;(3)确诊为胎膜早破[8];(4)单胎妊娠;(5)临床资料完整。排除标准:(1)入院前已应用抗菌药物;(2)高危妊娠;(3)入院距胎膜早破发生超过6 h。另选择同时间段于本院接受常规产检的40名健康孕妇作为健康组。纳入标准:(1)年龄gt;20岁;(2)单胎妊娠;(3)临床资料完整。排除标准:(1)合并生殖系统炎症;(2)近期应用抗菌药物;(3)高危妊娠。将分娩后胎膜组织病理切片镜检结果明确绒毛膜羊膜炎的36例孕妇作为发病组,明确无绒毛膜羊膜炎的46例孕妇作为正常组。本研究属回顾性试验,已经本院医学伦理委员会批准通过,符合赫尔辛基宣言。
1.2 方法
1.2.1 诊治方法 所有孕妇入院后均给予卧床休息、阴部清洁、抗生素预防、抬高臀部等预防措施,密切观察孕妇体温、脉搏、宫缩情况及胎儿胎心,观察到绒毛膜羊膜炎、胎儿窘迫等相关症状时立刻终止妊娠,根据孕妇情况选择分娩方式。
1.2.2 取样及检测方法 所有孕妇于胎膜早破发生后6 h内、入院应用抗生素前取肘静脉血5 mL,肝素抗凝处理后以3 000 r/min离心15 min,取上层清液送入-20 ℃环境待检。检测PCT、SAA、IL-6水平,具体为:解冻试剂及血清样本至室温,室温下完成全程检测操作。(1)应用PCT检测试剂盒(郑州安图生物工程股份有限公司,豫械注准20172400746)以磁微粒化学发光法检测PCT水平:取30 μL血清样本加入离心管内与缓冲液充分混匀1 min,从中取出75 μL混匀样本溶液放置于全自动化学发光测定仪(AuToLumo A200,安图实验仪器有限公司,豫械注准20152400204)样本架,启动样本检测程序计时反应5 min后读取定量结果。(2)应用SAA测定试剂盒(南京美宁康诚生物科技有限公司,苏械注准20182401049)量子点荧光免疫层析法检测SAA水平:取10 μL血清样本加入离心管内与1 mL缓冲液充分混匀1 min,从中取出150 μL混匀样本溶液加入测试卡加样孔,送入量子点荧光免疫分析仪(Mokosensor-Q240,南京美宁康诚生物科技有限公司,苏械注准20182400006)计时反应5 min后读取定量结果。(3)应用IL-6检测试剂盒(南京美宁康诚生物科技有限公司,苏械注准20182401304)量子点荧光免疫层析法检测IL-6水平,取50 μL血清样本加入离心管内与100 μL缓冲液充分混匀1 min,后续检测方法同SAA检测,10 min后读取结果。检测完成后取出测试卡并按检测操作标准处理。
所有孕妇于分娩后即刻剪取破裂附近3 cm×3 cm胎膜组织及3 cm×3 cm周边胎盘组织,10%福尔马林固定后送检,以高倍镜下每1视野中中性粒细胞浸润数≥5个判断为绒毛膜羊膜炎[9]。
1.3 统计学处理
采用SPSS 23.0软件对本研究数据进行统计学处理。符合正态分布的计量资料以(x±s)形式表示,作t检验;赋值“发病”=0,“正常”=1作为应变量,血PCT、SAA、IL-6水平均作为协变量获取预测概率函数评估预测效能;采用Medcalc 18.2软件绘制血PCT、SAA、IL-6水平独立及联合的受试者操作特征(ROC)曲线,获取曲线下面积(AUC)、置信区间(95%CI)、敏感度、特异度、截断值参数。当Plt;0.05时认为差异有统计学意义。
2 结果
2.1 胎膜早破组与健康组基线资料比较
胎膜早破组年龄22~34岁,平均(26.86±2.18)岁;孕周34~41周,平均(37.62±1.78)周;经阴道分娩55例,剖宫产27例;发生新生儿窒息11例,新生儿肺炎5例,无新生儿死亡病例。健康组年龄21~32岁,平均(26.17±2.25)岁;孕周36~41周,平均(38.14±1.05)周;经阴道分娩32例,剖宫产8例;发生新生儿窒息2例,无新生儿肺炎及死亡病例。比较后发现两组基线资料差异均无统计学意义(Pgt;0.05),均衡可比。
2.2 胎膜早破组与健康组PCT、SAA、IL-6水平比较
胎膜早破组PCT、SAA、IL-6水平均高于健康组,差异均有统计学意义(Plt;0.05),见表1。
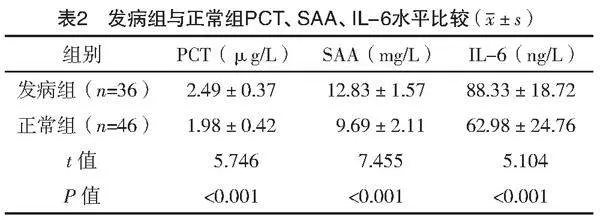
2.3 发病组与正常组PCT、SAA、IL-6水平比较
发病组PCT、SAA、IL-6水平均高于正常组,差异均有统计学意义(Plt;0.05),见表2。
2.4 预测效能分析
血清PCT单独预测胎膜早破孕妇发生绒毛膜羊膜炎的AUC为0.820,敏感度为71.74%,特异度为83.33%,截断值为2.19 μg/L;SAA单独预测的AUC为0.880,敏感度为67.39%,特异度为94.44%,截断值为10.75 mg/L;IL-6单独预测的AUC为0.796,敏感度为69.57%,特异度为80.56%,截断值为76.40 ng/L;三项联合预测的AUC为0.946,敏感度为86.96%,特异度为80.56%。见表3、图1。
3 讨论
绒毛膜羊膜炎属机会致病性非特异性感染,可增加孕妇早产、胎儿死亡、晚期流产风险,绒毛膜羊膜炎Ⅰ期仅有少量中性粒细胞或病原菌浸润绒毛膜板下纤维蛋白,因此表现为无明显临床症状的亚临床状态[10]。因绒毛膜羊膜炎进展迅速,滞后诊断时往往错失预防措施应用时机,故探究可反映亚临床型绒毛膜羊膜炎的敏感指标无疑具备极高临床应用价值。
PCT为降钙素(CT)前体物质,正常情况下仅有甲状腺、肺部和肠道神经内分泌细胞少量表达,故健康人体血清含量普遍较低[11],以往研究表明PCT可能为次级炎症因子,当促炎症反应及细菌内毒素诱导时表达活跃,可使机体各组织细胞持续产生PCT,感染发生后2~3 h即可见PCT水平升高,且PCT体内外均稳定,半衰期25~30 h[12],可作为早期不明原因感染检测和严重炎症疾病临床进程评价指标。本研究结果显示,发病组血清PCT水平明显高于正常组,血清PCT单独预测胎膜早破孕妇发生绒毛膜羊膜炎的敏感度为71.74%,特异度为83.33%,在单独预测的三项指标中敏感度最高,特异度中等,显示出较高预测效能;其截断值为2.19 μg/L,与上呼吸道感染抗生素应用指导中提出的截断值0.25 ng/mL相近[13]。这可能与胎盘早破发生后最表层组织破裂导致绒毛膜板首先受到病原菌侵害有关,因母体绒毛膜板上存在一定数量的免疫细胞用于保护胎儿[14],可激活免疫应答系统产生免疫性炎症反应,迅速启动PCT释放入血,故绒毛膜羊膜炎早期即可检测到血清PCT水平变化。
SAA为组织淀粉样蛋白A(AA)前体物质,未发生炎症反应时,机体仅存在由肝细胞少量表达分泌的组成型SAA,感染后肿瘤坏死因子(TNF-α)等炎症因子可增加急性期SAA表达,协同升高血清SAA水平[15],因此肝外细胞生成的SAA可作为炎症反应的依据。SAA主要依靠与高密度脂蛋白(HDL)、极低密度脂蛋白(VLDL)结合后经蛋白酶降解,半衰期约为24 h[16],故急性炎症反应发生时SAA降解速率受限,血清SAA水平持续升高,早期能通过其升高幅度体现炎症反应累及情况。本研究结果可见,发病组血清SAA水平明显高于正常组,血清SAA单独预测胎膜早破孕妇发生绒毛膜羊膜炎的敏感度为67.39%,特异度为94.34%,特异度高而敏感度欠缺,该结果可能与绒毛膜羊膜炎亚临床期炎症因子生成较少,机体内HDL、VLDL水平较高导致SAA生成速率较低、代谢速率较高所致血清水平变化不明显有关,当感染程度加重、炎症反应加剧后SAA生成速率提升,代谢速率逐渐趋近饱和即可观察到明显水平变化,因此其特异度较高。血清SAA单独预测的截断值为10.75 mg/L,提示SAA水平高于此值有绒毛膜羊膜炎发生的可能,该值略低于白血病化疗后发热患者SAA截断值12.79 mg/L[17],其差异性可能由胎膜早破孕妇白细胞计数正常、免疫应答灵敏造成。
IL-6为多效应细胞因子,在抗感染免疫中发挥重要作用,因此长期作为经典指标应用于感染性疾病预测[18]。活化T细胞、B细胞、巨噬细胞等均可合成IL-6,其主要功能并非刺激细胞再次生成其他细胞因子,而是加强细胞功能,如刺激B细胞增殖并分泌抗体、刺激肝细胞生成SAA、促进血细胞发育等[19]。感染发生后血清IL-6水平迅速升高,并在2 h内达到顶峰,且指标水平与感染程度成正相关。本研究结果可见,发病组血清IL-6水平明显高于正常组,IL-6单独预测胎膜早破孕妇发生绒毛膜羊膜炎的敏感度为69.57%,特异度为80.56%,截断值为76.40 ng/L,敏感度尚可而特异度较低,造成该结果的原因可能是未发生绒毛膜羊膜炎胎膜早破孕妇也可能因创伤、焦虑情绪造成血清IL-6水平一过性升高[20],故胎膜早破后6 h内进行检测难以完全排除该因素,对此需在入院后动态观察以明确绒毛膜羊膜炎。本研究中,联合预测胎膜早破孕妇发生绒毛膜羊膜炎的AUC为0.946,敏感度为86.96%,特异度为80.56%,敏感度较高,其中PCT与IL-6直接受细菌内毒素和炎症反应刺激生成,SAA则由炎症因子调控生成,故三者联合预测时存在一定重叠性,但联合SAA水平预测可弱化IL-6一过性升高干扰,提升其敏感度,显示出明显早期预测优势。
综上所述,发生绒毛膜羊膜炎胎膜早破孕妇的血清PCT、SAA、IL-6水平均明显升高,三种指标中PCT单独预测敏感度最好,但联合预测效能高于各项单独预测效能,可作为胎膜早破早期预测指标,为临床诊疗方案选择提供参考。
参考文献
[1]冉雨鑫,尹楠林,漆洪波.ACOG《胎膜早破临床实践指南(2020)》解读[J].中国实用妇科与产科杂志,2020,36(8):736-739.
[2]张素娥,陈雪雨,陈春,等.胎膜早破对超早产儿早期预后的影响[J].中国当代儿科杂志,2021,23(1):25-30.
[3]李娜,于威威.未足月胎膜早破合并绒毛膜羊膜炎的临床特征及妊娠结局分析[J].中国妇幼保健,2020,35(3):439-442.
[4]邓永红,王璟,王晓莉,等.外周血HMGB1、sTLR4表达与亚临床绒毛膜羊膜炎相关胎膜早破及早发型败血症的关系[J].中国现代医学杂志,2020,30(12):33-38.
[5]陈晓珊.血清PCT、RAGE、sTREM-1表达水平与重症肺炎患者病情严重程度及预后的关系[J].标记免疫分析与临床,2020,27(1):136-141.
[6]蒋雪莲,胡旭,钟萍,等.慢性阻塞性肺疾病患者持续性系统性炎症的前瞻性研究[J].中国呼吸与危重监护杂志,2020,19(6):536-542.
[7]步霄,贾师捷,周叶,等.急性缺血性脑卒中患者血清CRP、TNF-α、IL-1β、HIF-1α、NSE、SAA对神经功能损伤的诊断价值[J].广东医学,2021,42(1):90-95.
[8]中华医学会妇产科学分会产科学组.胎膜早破的诊断与处理指南(2015)[J].中华妇产科杂志,2015,50(1):3-8.
[9]王颖,柳萍,时春艳.胎盘组织学绒毛膜羊膜炎对早产的影响[J].中华围产医学杂志,2015,18(8):606-609.
[10]朱林凤,王久阳,惠玉洁,等.母体循环血清TLR-1、2、4、6水平与胎膜早破及亚临床绒毛膜羊膜炎关系的研究[J].东南大学学报(医学版),2021,40(1):33-41.
[11]慕婉晴,顾国嵘.降钙素原(PCT)在脓毒症临床诊断治疗中作用的研究进展[J].复旦学报(医学版),2019,46(1):103-107.
[12]沈芸乐,封启明.血清降钙素原在各种创伤诊断及治疗中的临床价值[J].中华急诊医学杂志,2014,23(5):580-582.
[13]中华医学会,中华医学会杂志社,中华医学会全科医学分会,等.急性上呼吸道感染基层诊疗指南(2018年)[J].中华全科医师杂志,2019,18(5):422-426.
[14]胡慧,胡春花,何培芝,等.早期妊娠重度绒毛膜下血肿患者病因探讨及个体化治疗效果研究[J].中国计划生育和妇产科,2020,12(8):33-38.
[15]骆强,卿山林,尧鹏.血液透析、高通量血液透析及血液透析滤过治疗尿毒症患者的效果及对血清炎症因子、氧化应激指标的影响[J].临床误诊误治,2020,33(4):71-76.
[16]王君,张玉凤,姜芹.肺癌患者血清淀粉样蛋白A(SAA)水平及临床意义[J].临床肺科杂志,2018,23(8):1516-1519.
[17]郝青,甄长青,刘芸,等.白血病化疗后粒细胞缺乏伴发热患者PCT、SAA、CRP检测的临床意义[J].徐州医科大学学报,2020,40(2):142-145.
[18]谢娟,张山,李梁,等.血清降钙素原、C反应蛋白、可溶性髓细胞表达触发受体-1及白细胞介素-6对老年早发性脑卒中相关性肺炎的诊断价值[J].中国临床医学,2018,25(2):221-225.
[19]明德松.白细胞介素6检测的临床价值[J].重庆医学,2012,41(5):504-506.
[20]孙自红,杨金旭,王君华,等.胎膜早破产妇产褥期感染危险因素分析及氧化应激指标的预测价值[J].中华医院感染学杂志,2020,30(5):742-746.
(收稿日期:2023-11-29) (本文编辑:陈韵)
①上饶市立医院产科 江西 上饶 334000
②上饶市立医院检验科 江西 上饶 334000
通信作者:余淑勤

