细胞焦亡相关蛋白在胎膜早破孕妇胎膜组织中的表达及其与妊娠结局的关系

[摘要] 目的: 探究细胞焦亡相关蛋白半胱氨酸天冬氨酸特异性蛋白酶-1(cysteinyl aspartate specific proteinase,Caspase-1)和核苷酸结合寡聚化结构域样受体蛋白3(nucleotide-binding oligomerization domain-like receptor protein 3,NLRP3)在胎膜早破孕妇胎膜组织中的表达及其与妊娠结局的关系。方法: 选择2020年1月至2023年1月于常熟市中医院妇产科就诊并分娩的胎膜早破孕妇135例作为观察组,另选择同期产检并分娩的健康孕妇135例作为对照组,比较两组孕妇胎膜组织中NLRP3 mRNA和Caspase-1 mRNA表达。依据妊娠结局将135例胎膜早破孕妇分为妊娠不良组(n=50)和妊娠良好组(n=85),通过单因素和多因素Logistic分析胎膜早破孕妇妊娠不良的独立危险因素;应用Logistic回归模型结合限制性立方样条(restricted cubic splines,RCS)分析胎膜早破孕妇胎膜组织中细胞焦亡相关蛋白表达量与妊娠不良的剂量反应关系;依据独立因素构建列线图预测模型,并对模型进行验证。结果: 观察组胎膜组织中NLRP3 mRNA和Caspase-1 mRNA表达显著高于对照组(Plt;0.001)。就诊时间≥2 h、生殖道感染、NLRP3 mRNA和Caspase-1 mRNA高表达是胎膜早破孕妇妊娠结局不良的独立危险因素(Plt;0.05);RCS结果显示,胎膜早破孕妇胎膜组织中NLRP3 mRNA、Caspase-1 mRNA表达量与妊娠结局不良呈非线性剂量反应关系,在NLRP3 mRNA表达量为1.20(OR=1.818,95%CI:1.673~1.932)和Caspase-1 mRNA表达量为1.25(OR=2.735,95%CI:1.132~3.821)处发生妊娠结局不良的风险最大;构建的列线图预测模型具有良好的区分度、准确性和临床适用性。结论: NLRP3 mRNA和Caspase-1 mRNA在胎膜早破孕妇胎膜组织中呈高表达,二者是胎膜早破孕妇妊娠结局不良的独立危险因素,随着表达量升高,胎膜早破孕妇妊娠不良的危险性也随之升高。
[关键词] 细胞焦亡相关蛋白;半胱氨酸天冬氨酸特异性蛋白酶-1;核苷酸结合寡聚化结构域样受体蛋白3;胎膜早破;胎膜组织;妊娠结局
[中图分类号] R737.31" [文献标志码] A" [文章编号] 1671-7783(2024)04-0283-07
DOI: 10.13312/j.issn.1671-7783.y230104
[引用格式]钱云英,钱桂英,蔡奚梅,等. 细胞焦亡相关蛋白在胎膜早破孕妇胎膜组织中的表达及其与妊娠结局的关系[J]. 江苏大学学报(医学版), 2024, 34(4): 283-289,306.
[作者简介]钱云英(1982—),女,硕士,副主任医师,主要从事围产医学及生殖内分泌研究;蔡奚梅(通讯作者),主任医师,E-mail: caiximeics@163.com
Expression of pyroptosis related proteins in fetal membranes of pregnant women with premature rupture of membranes and its relationship with pregnancy outcome
QIAN Yunying QIAN Guiying CAI Ximei GU Weiqun NI Haiyan ZHU Danying XU Yingfang JI Wenxia1
(1. Department of Gynaecology and Obstetrics, 2. Department of Pharmacy, Changshu Traditional Chinese Medicine Hospital, Jiangsu Changshu 215500, China)
[Abstract] Objective: To explore the expression of pyroptosis related protein cysteinyl aspartate specific proteinase-1 (Caspase-1) and nucleotide-binding oligomerization domain-like receptor protein-3 (NLRP3) in fetal membranes of pregnant women with premature rupture of membranes (PROM) and their relationship with pregnancy outcomes. Methods: A total of 135 pregnant women with PROM who received medical treatment and delivered at the Obstetrics and Gynecology Department of Changshu Traditional Chinese Medicine Hospital from January 2020 to January 2023 were selected as the observation group, and other 135 healthy pregnant women who received prenatal examination and delivered during the same period were selected as the control group. The expression of NLRP3 mRNA and Caspase-1 mRNA in the fetal membrane tissue of the two groups of pregnant women was compared. One hundred and thirty-five pregnant women with PROM were divided into a poor pregnancy group (n=50) and a good pregnancy group (n=85) based on pregnancy outcomes. Independent risk factors for poor pregnancy in pregnant women with PROM were analyzed using univariate and multivariate Logistic analysis. Logistic regression model and restricted cubic splines (RCS) were used to analyze the dose-response relationship between the expression of pyroptosis related proteins in fetal membranes of pregnant women with PROM and adverse pregnancy. A nomogram prediction model was constructed by using independent influencing factors and the model was also verified. Results: The expression of NLRP3 mRNA and Caspase-1 mRNA in the fetal membrane tissue of the observation group was significantly higher than that of the control group (Plt;0.001). Visit time, reproductive tract infections, and the mRNA expression levels of NLRP3 and Caspase-1 are independent risk factors for poor pregnancy outcomes in pregnant women with PROM (Plt;0.05). The RCS results showed that the expression levels of NLRP3 and Caspase-1 in the fetal membrane tissue of pregnant women with PROM showed a non-linear dose-response relationship with adverse pregnancy outcomes. The highest risk of adverse pregnancy outcomes occurred at NLRP3 mRNA expression levels of 1.20 (OR=1.818, 95%CI: 1.673-1.932) and Caspase-1 mRNA expression levels of 1.25 (OR=2.735, 95%CI: 1.132-3.821). The constructed nomogram prediction model has good discrimination, accuracy, and clinical applicability. Conclusion: Caspase-1 mRNA and NLRP3 mRNA are highly expressed in the fetal membrane tissue of pregnant women with PROM, and they are independent risk factors for adverse pregnancy outcomes in pregnant women with PROM. With the increase of expression levels, the risk of adverse pregnancy in pregnant women with PROM also increases.
[Key words] pyroptosis related protein; cysteinyl aspartate specific proteinase (Caspase-1); nucleotide-binding oligomerization domain-like receptor protein 3 (NLRP3); premature rupture of membranes (PROM); fetal membrane tissue; pregnancy outcome
胎膜早破是指在临产前胎膜发生自发性破裂[1],为围生期常见的并发症之一,是早产、胎儿畸形、胎儿死亡等多种不良妊娠结局的重要因素[2]。研究显示,胎膜结构缺陷和炎症是胎膜早破的基本病理变化,炎症因子释放及免疫应答在其发生发展中起重要作用[3]。细胞焦亡是机体一种重要的天然免疫反应,在多种病理变化中发挥重要作用[4]。半胱氨酸天冬氨酸特异性蛋白酶-1(cysteinyl aspartate specific proteinase,Caspase-1)介导的细胞程序性坏死是细胞焦亡的主要机制[5],而在Caspase-1的激活中核苷酸结合寡聚化结构域样受体蛋白3(nucleotide binding oligomerization domain-like receptor protein-3,NLRP3)常作为炎症小体的激活剂。研究显示,Caspase-1和NLRP3在离体的胎膜组织中呈高表达[6],但其是否参与胎膜早破的发生发展尚不清楚。因此,本研究拟通过探究胎膜早破孕妇胎膜组织中Caspase-1 mRNA和NLRP3 mRNA表达量的变化,分析二者与胎膜早破孕妇妊娠结局的关系。
1 对象与方法
1.1 研究对象
选择2020年1月至2023年1月于常熟市中医院就诊并分娩的胎膜早破孕妇135例作为研究对象,年龄21~39岁,平均年龄(27.35±3.17)岁。另选择同期于我院产检并分娩的正常妊娠孕妇135例为对照组,年龄22~40岁,平均年龄(27.29±2.84)岁。纳入标准:自然妊娠;单胎;符合胎膜早破的诊断标准[7];怀孕前月经规律;有完整的产检和分娩记录。排除标准:合并妊娠期高血压、糖尿病等并发症;合并自身免疫系统疾病;合并恶性肿瘤者;肝肾功能异常者;精神障碍者。本研究获常熟市中医院伦理委员会批准(20190384),所有患者或家属知情同意并且签署知情同意书。
1.2 临床资料及血样采集
通过电子病历收集孕妇临床资料,包括年龄、体重指数(body mass index,BMI)、平均收缩压、平均舒张压、受教育水平、家庭收入、孕周、孕次、产次、吸烟史、饮酒史、盆腹腔手术史、流产史、孕期腹痛史、阴道流血史、羊水情况、分娩方式以及新生儿性别。
胎膜早破孕妇入组后第2天,禁食12 h以上抽取空腹静脉血,采用ELISA法,按照试剂盒(碧云天生物科技有限公司)的操作说明,检测总胆固醇、三酰甘油、低密度脂蛋白胆固醇、高密度脂蛋白胆固醇、空腹血糖、尿素氮、肌酐、血小板计数、血红蛋白、红细胞计数、白细胞计数以及C反应蛋白。采用日本Sysmex CA-7000全自动凝血分析仪,依据试剂盒(德国美创医疗仪器生产贸易有限公司)说明书,检测血液样本中凝血酶时间、纤维蛋白原、凝血酶原时间和活化部分凝血酶时间。
1.3 实时荧光定量PCR检测胎膜中NLRP3 mRNA和Caspase-1 mRNA表达
1.3.1 引物设计与合成 在GenBank中搜索人类NLRP3基因序列和Caspase-1基因序列,采用prier express v2.0设计引物及探针,由美国Life Technologies公司合成。NLRP3引物序列:上游5′-ATTCGGAGATTGTGGTTGGG-3′,下游5′-GAGTCTGGTCAGGGAATGGCT-3′;Caspase-1引物序列:上游5′-GGAAACAAAAGTCGGCAGAGAT-3′,下游5′-CC-AGATTTTGTAGCAGCATTGTC-3′。
1.3.2 实时荧光定量PCR检测 孕妇分娩完成后迅速取其胎盘标本,取新鲜胎膜组织约1.0 cm×1.0 cm,无核酶水冲洗后于-80 ℃保存。用Trizol试剂(美国Invitrogen公司)提取总RNA,DU-800紫外分光光度计(Beckman公司)检测RNA浓度,采用High Capacity RNA-to-cDNATM试剂盒(美国Invitrogen公司)合成cDNA。采用Luminaris HiGreen qPCR Master Mix(美国Invitrogen公司)制备扩增体系行实时荧光定量PCR,反应条件:95 ℃ 6 min;95 ℃ 30 s,62 ℃ 45 s,72 ℃ 30 s,35个循环。以GAPDH作为内参对照,根据2-ΔΔCT法计算NLRP3 mRNA和Caspase-1 mRNA相对表达量。
1.4 评估标准
所有胎膜早破孕妇入院后依据具体情况给予对症治疗并适时分娩,不良妊娠结局包括早产、宫内感染、胎儿宫内窘迫、绒毛膜羊膜炎和新生儿窒息。
依据妊娠结局将135例胎膜早破孕妇分为妊娠不良组(n=50)和妊娠良好组(n=85),比较两组临床资料、生化指标和NLRP3 mRNA和Caspase-1 mRNA表达量,探究妊娠不良的风险因素。
1.5 统计学分析
采用SPSS 22.0软件进行数据分析。符合正态分布的计量资料采用均数±标准差(x±s)表示,两组间比较采用独立t检验;计数资料用率(%)表示,组间比较采用χ2检验;通过单因素和多因素Logistic分析胎膜早破孕妇妊娠不良的独立危险因素;应用Logistic回归模型结合限制性立方样条模型(restricted cubic splines,RCS)分析胎膜早破孕妇胎膜组织中NLRP3、Caspase-1 mRNA表达量与妊娠结局的剂量反应关系;采用R(R3.5.3)软件包和rms程序包制作列线图,在项目标尺上定位患者的每个变量的取值,在首行的单项得分轴上画一条垂直线对应每个变量的取值点,以确定每个变量的得分;采用Bootstrap自抽样法进行验证,采用一致性指数(concordance index,C-index)、受试者工作特征(receiver operating characteristic curve,ROC)曲线以及ROC曲线下面积(area under curve,AUC)评价模型的准确性和区分度;采用决策曲线评估列线图模型在不同阈值概率下的净效益;P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床资料比较
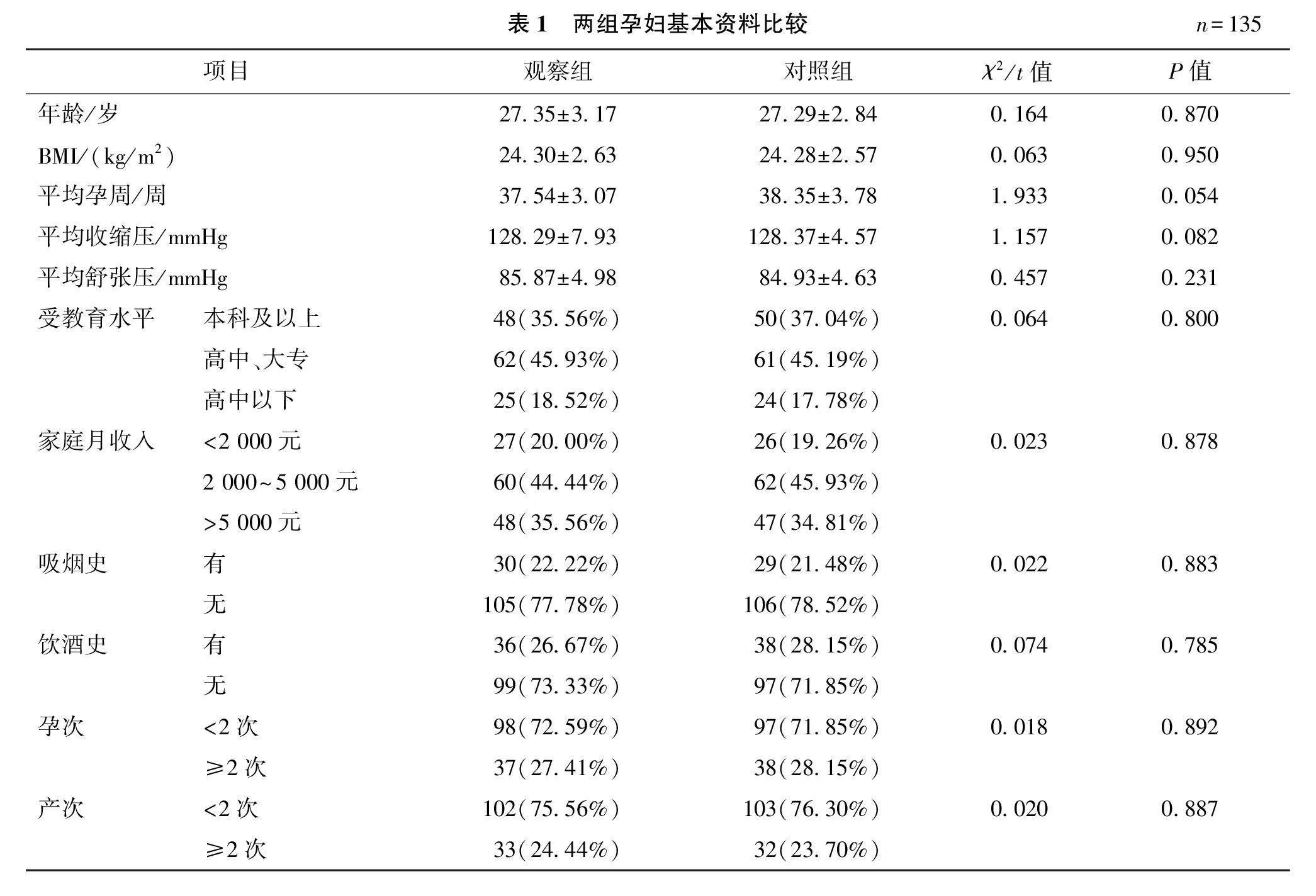
结果显示,观察组和对照组年龄、BMI、平均孕周、平均收缩压、平均舒张压、受教育水平、家庭月收入、吸烟史、饮酒史、孕次和产次比较,差异均无统计学意义(P均gt;0.05)。见表1。
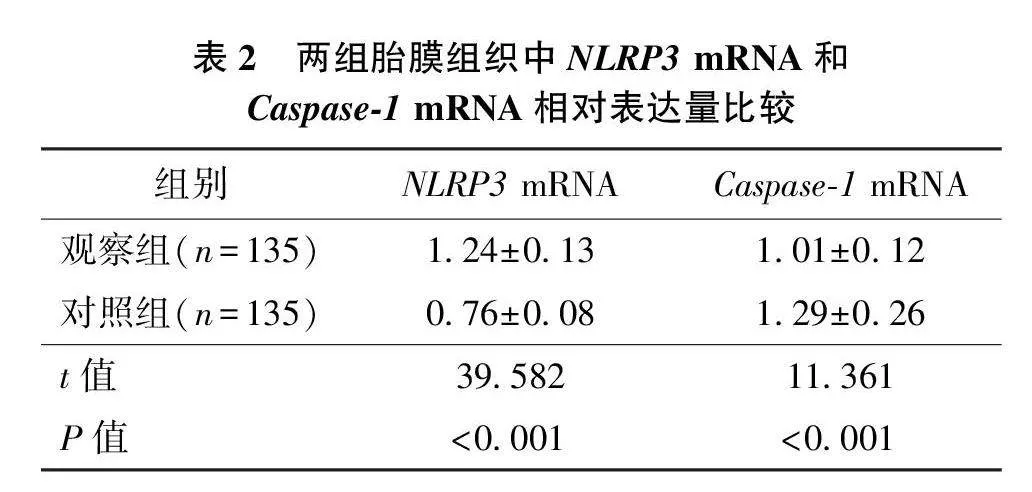
2.2 两组胎膜组织中细胞焦亡相关蛋白mRNA表达比较
与对照组相比,观察组胎膜组织中NLRP3 mRNA和Caspase-1 mRNA相对表达量明显升高(P均lt;0.001)。见表2。
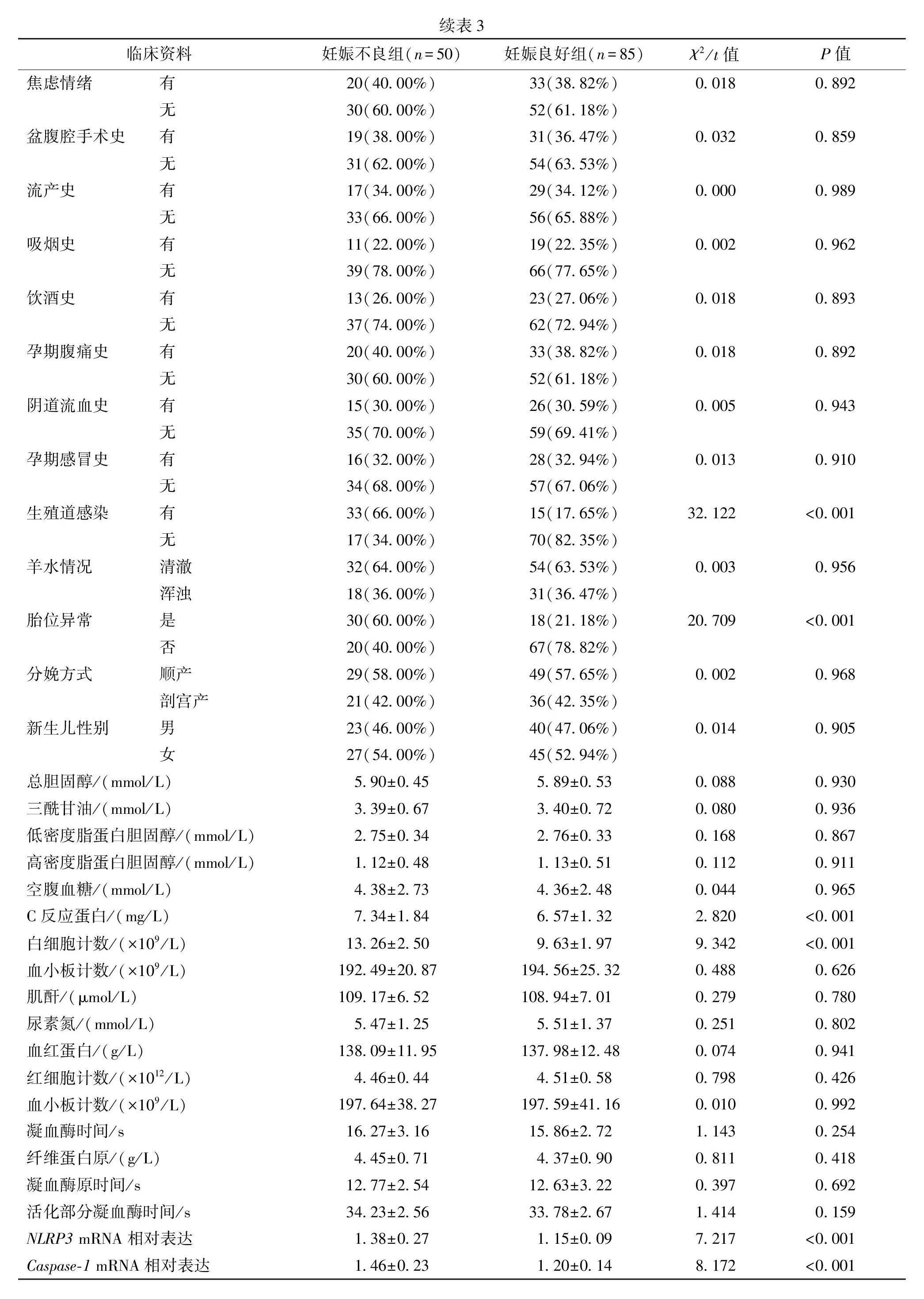
2.3 胎膜早破孕妇妊娠结局不良的单因素分析
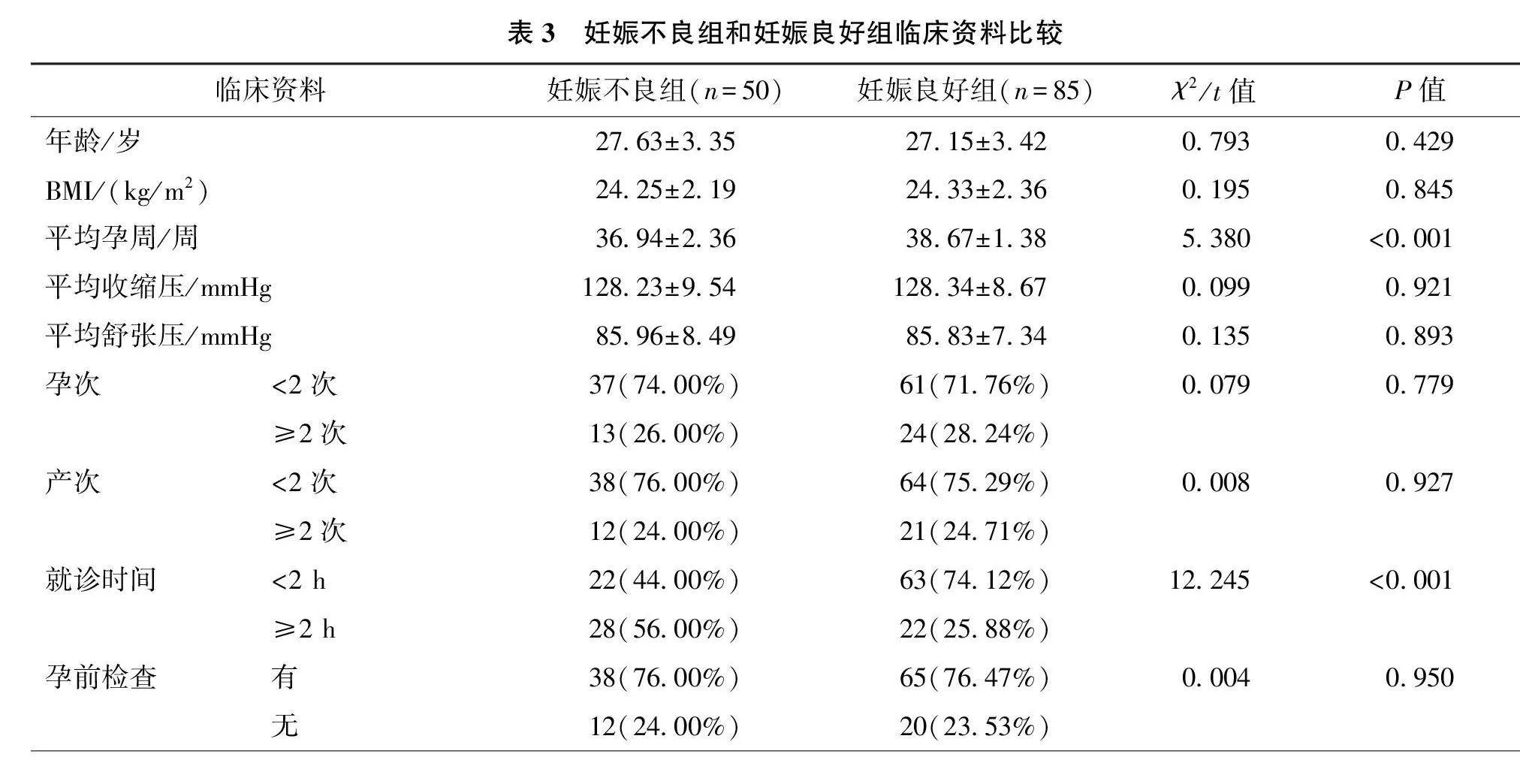
结果显示,与妊娠良好组相比,妊娠不良组产妇就诊时间≥2 h、生殖道感染和胎位异常占比显著增高(P均lt;0.001),C反应蛋白、白细胞计数、NLRP3 mRNA和Caspase-1 mRNA表达量明显增高(P均lt;0.001),平均孕周明显降低(P均lt;0.001),其余指标比较差异均无统计学意义(P均>0.05)。见表3。
2.4 胎膜早破孕妇妊娠结局不良的多因素分析
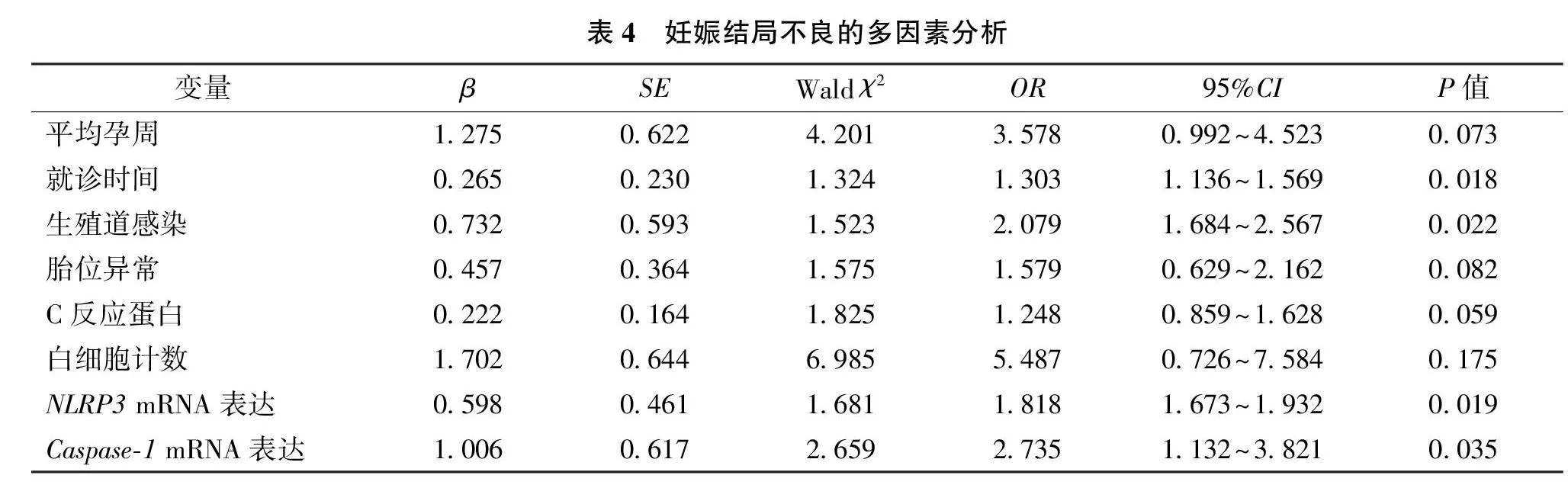
将筛选出的因素作为自变量并进行赋值,其中连续变量以中位数为取界值进行二分类,平均孕周(lt;37周=0,≥37周=1)、就诊时间(lt;2 h=0,≥2 h=1)、生殖道感染(否=0,是=1)、胎位异常(否=0,是=1)、C反应蛋白(lt;8 mg/L=0,≥8 mg/L=1)、白细胞计数(lt;15×109/L=0,≥15×109/L=1)、NLRP3 mRNA表达(lt;1.20=0,≥1.20=1)、Caspase-1 mRNA表达(lt;1.25=0,≥1.25=1),是否妊娠结局不良(否=0,是=1)为因变量。多因素Logistic回归分析显示,就诊时间≥2 h、生殖道感染、NLRP3 mRNA和Caspase-1 mRNA高表达是胎膜早破孕妇妊娠结局不良的独立危险因素(Plt;0.05)。见表4。
2.5 细胞焦亡相关蛋白mRNA表达与妊娠结局不良的关系
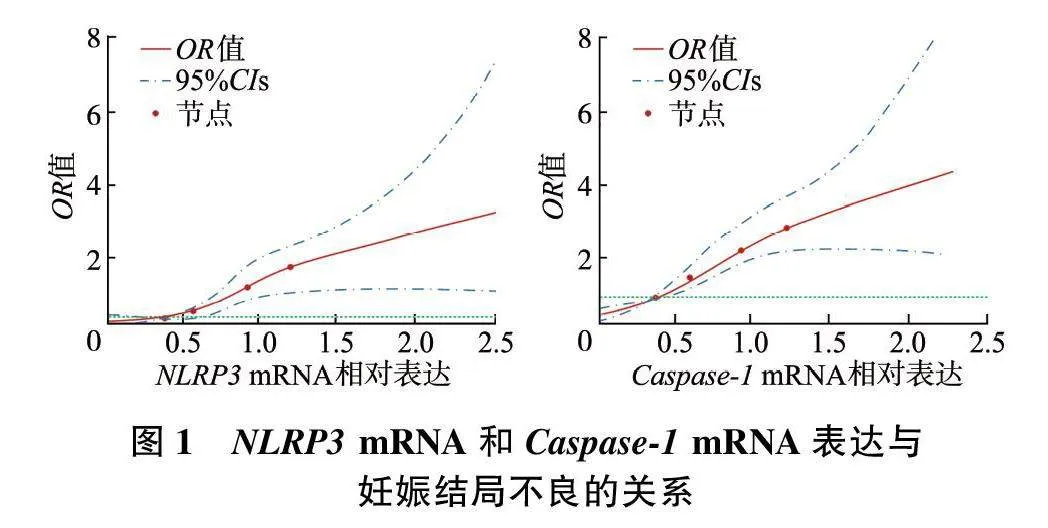
采用4个节点的RCS模型分析NLRP3 mRNA和Caspase-1 mRNA表达量与妊娠结局不良的关系,结果显示,胎膜早破孕妇胎膜组织中NLRP3 mRNA、Caspase-1 mRNA表达量与妊娠结局不良呈非线性剂量反应关系,在NLRP3 mRNA相对表达量为1.20(OR=1.818,95%CI=1.673~1.932)和Caspase-1 mRNA相对表达量为1.25(OR=2.735,95%CI=1.132~3.821)处发生妊娠结局不良的风险最大。见图1。
2.6 胎膜早破孕妇妊娠结局不良的预测模型构建
纳入上述妊娠结局不良的独立危险因素。结果如图2所示,就诊时间≥2 h、生殖道感染、NLRP3 mRNA和Caspase-1 mRNA相对表达量的评分分别为53.62、62.74、56.70、56.21分,所得总分(229.27分)对应的概率即为列线图模型预测胎膜早破孕妇妊娠结局不良的概率,81.82%。
2.7 胎膜早破孕妇妊娠结局不良的预测模型验证
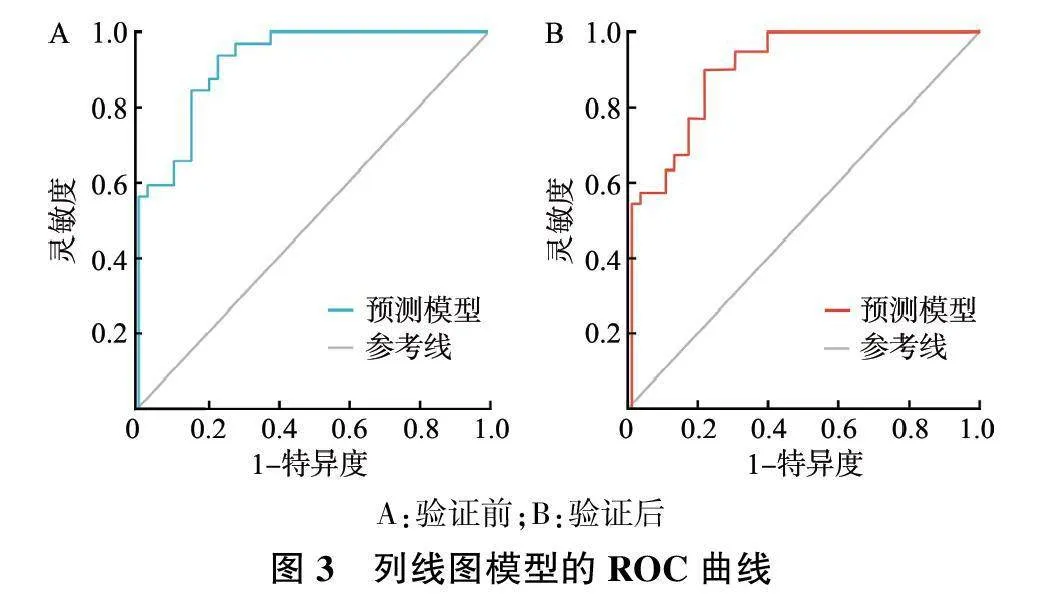
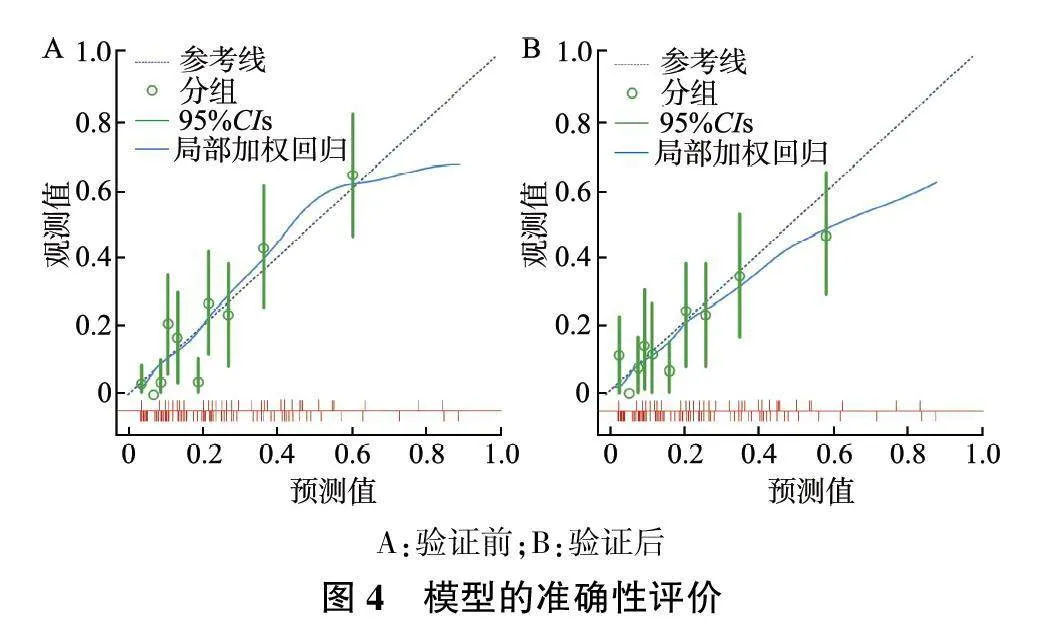
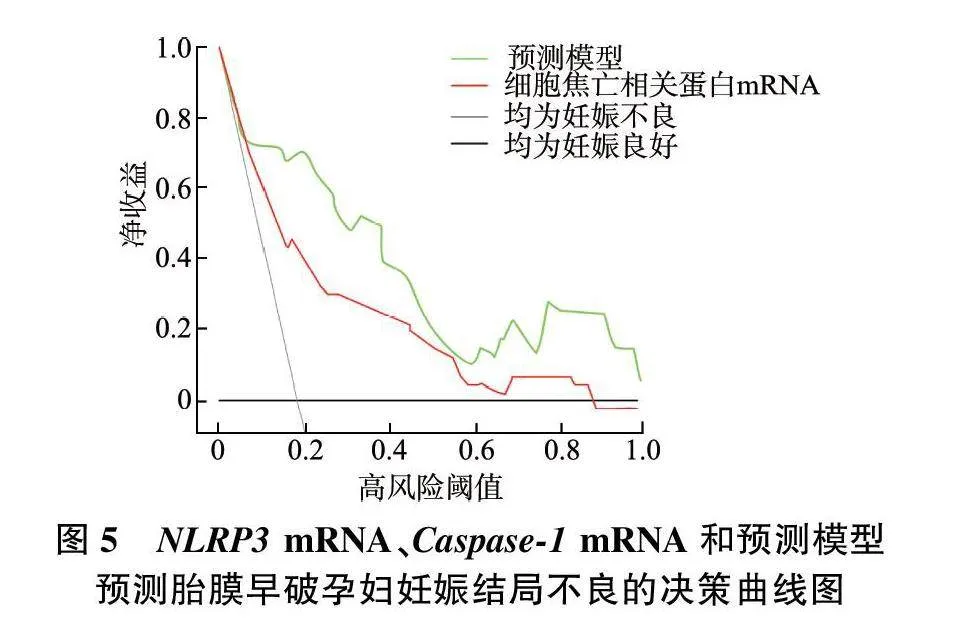
由分析结果可知,内部验证前后AUC分别为0.924(95%CI:0.875~0.953)和0.920(95%CI:0.869~0.948),灵敏度分别为89.51%和89.73%,特异度分别为90.68%和90.57%。Hosmer-Lemeshow检验结果提示,该模型预测胎膜早破孕妇妊娠结局不良的风险预测值与实际观测值的偏差比较,差异无统计学意义(Pgt;0.05),模型准确性较高。见图3~4。决策曲线结果显示,细胞焦亡相关蛋白的表达和预测模型预测胎膜早破孕妇妊娠结局不良与实际基本符合,模型具有良好的临床适用性。见图5。
3 讨论
NLRP3和Caspase-1为细胞焦亡经典通路的重要组成部分[8]。研究显示,Caspase-1和NLRP3可能参与胎膜早破的免疫应答过程[9]。值得注意的是,既往研究多关注NLRP3 mRNA和Caspase-1 mRNA在患者外周血中的表达[10],而胎膜早破的病理变化主要为胎膜本身结构缺陷和炎症,故Caspase-1和NLRP3在胎膜早破中的作用尚存在一定争议。本研究结果表明,胎膜早破孕妇胎膜组织中NLRP3 mRNA和Caspase-1 mRNA表达显著高于正常孕妇。由此可见,Caspase-1和NLRP3与胎膜早破有关,两者表达量上调可能增加胎膜早破的发生风险。
胎膜早破可增加多种不良妊娠结局的发生风险[11]。因此,探寻胎膜早破孕妇不良妊娠结局的影响因素仍是临床亟待解决的问题。研究显示,Caspase-1和NLRP3在多种不良妊娠的过程中起促进作用[12]。本研究结果表明,妊娠结局不良孕妇胎膜组织中NLRP3 mRNA和Caspase-1 mRNA表达量显著高于妊娠良好孕妇。RCS分析发现,胎膜早破孕妇胎膜组织中NLRP3 mRNA、Caspase-1 mRNA表达量与妊娠结局不良呈非线性剂量反应关系。由此推测,两者高表达可能导致机体炎症介质升高,使免疫细胞聚集,级联放大炎症反应,导致血管内皮细胞损伤,增加不良妊娠结局风险。此外,本研究还发现,妊娠不良组产妇就诊时间≥2 h、生殖道感染占比显著增高,就诊时间≥2 h和生殖道感染是胎膜早破孕妇妊娠不良的独立危险因素。既往研究显示,胎膜早破孕妇就诊时间≥2 h发生宫内感染的概率增加,并可能增加产褥感染、新生儿感染和呼吸窘迫综合征等风险[13]。究其原因,可能是胎膜破裂后未及时干预,暴露时间过长而致病原菌侵入的概率增加所致。另有研究显示,孕妇下生殖道微生物可借助上行性感染影响胎盘,使之出现炎症性病变,增加胎儿发生窒息、肺炎和呼吸窘迫综合征等概率[14]。由此提示,分娩后及时送检胎盘,严格监测胎膜组织中NLRP3 mRNA、Caspase-1 mRNA表达量,有助于采取选择性干预治疗改善妊娠结局预后。
综上所述,NLRP3 mRNA和Caspase-1 mRNA在胎膜早破孕妇胎膜组织中的高表达是胎膜早破孕妇妊娠结局不良的独立危险因素,随着NLRP3 mRNA和Caspase-1 mRNA表达量升高,胎膜早破孕妇妊娠不良的危险性随之升高。
[参考文献]
[1] 杨柳, 付欣, 张小飞. 胎膜早破孕妇生殖道无乳链球菌血清型分型和耐药基因分析[J]. 现代检验医学杂志, 2023, 38(3): 123-127.
[2] Gibson KS, Brackney K. Periviable premature rupture of membranes[J]. Obstet Gynecol Clin North Am, 2020, 47(4): 633-651.
[3] Bennett PR, Brown RG, Macintyre DA. Vaginal microbiome in preterm rupture of membranes[J]. Obstet Gynecol Clin North Am, 2020, 47(4): 503-521.
[4] Guo MX, Lu J, Yu XM, et al. The protective role of serum uric acid against premature membrane rupture in gestational diabetes: a cross-sectional study[J]. BMC Endocr Disord, 202 21(1): 95.
[5] Wang S, Bai J. Functions and roles of IFIX, a member of the human HIN-200 family, in human diseases[J]. Mol Cell Biochem, 202 477(3): 771-780.
[6] Liu L, Xu H, Chen JL, et al. Detection of vaginal metabolite changes in premature rupture of membrane patients in third trimester pregnancy: a prospective cohort study[J]. Reprod Sci, 202 28(2): 585-594.
[7] 虞湘玲. 足月胎膜早破危险因素及妊娠结局分析[J]. 中国妇幼保健, 202 36(6): 1243-1245.
[8] Zhu JM, Ma CL, Luan XM, et al. Inflammasome components and ADAMTS4 in premature rupture of membranes[J]. Mol Med Rep, 202 23(2): 101.
[9] 郭一恒, 朱锦明, 彭凤云, 等. NLRC5和Caspase-1在胎膜早破合并组织学绒毛膜羊膜炎患者中的表达及临床意义[J]. 实用妇产科杂志, 202 38(12): 943-947.
[10] Alifu X, Si S, Qiu Y, et al. The association of vitamin D during pregnancy and mRNA expression levels of inflam-matory factors with preterm birth and prelabor rupture of membranes[J]. Nutrients, 2023, 15(15): 3423.
[11] 符春丽, 唐梅, 林丽慧, 等. NLRP3通路相关蛋白在胎膜早破孕妇胎膜组织中的表达及其与组织学绒毛膜羊膜炎的关系[J]. 中华医院感染学杂志, 202 31(16): 2502-2506.
[12] 郑胜英, 赵志平, 李蓓. 未足月胎膜早破合并宫内感染产妇胎盘NLRP3、 IL-1β、 Fasl表达及其临床意义[J]. 中南医学科学杂志, 2023, 51(1): 57-60.
[13] Wang X, Jia Y, Wen L, et al. Porphyromonas gingivalis promotes colorectal carcinoma by activating the hematopoietic NLRP3 inflammasome[J]. Cancer Res, 202 81(10): 2745-2759.
[14] Freeman SW, Denoble A, Kuller JA, et al. Management of preterm premature rupture of membranes in the late preterm period[J]. Obstet Gynecol Surv, 202 77(5): 283-292.
[收稿日期] 2023-04-03" [编辑] 刘星星