实时荧光人乳头瘤病毒检测和液基薄层细胞学检查对宫颈病变的预测价值
张立娥 杜翠霞

【摘要】目的:探讨实时荧光人乳头瘤病毒(HPV)检测和液基薄层细胞学检查(TCT)对宫颈病变的预测价值。方法:以我院接诊的行宫颈筛查的1786例女性为研究对象,对其进行实时荧光HPV检测、TCT和阴道镜病理检测,以病理检测结果为金标准,评价实时荧光HPV检测和TCT的预测价值。结果:本研究1786例受检女性,病理筛查确诊131例,发病率为7.33%,TCT、实时荧光HPV检测和TCT联合实时荧光HPV检测筛出阳性率分别为2.97%、5.60%和6.83%。TCT联合实时荧光HPV检测灵敏度为91.60%、特异度为99.88%、阳性预测值为98.36%、阴性预测值为99.34%,TCT联合实时荧光HPV检测灵敏度与阳性预测值高于TCT与实时荧光HPV检测,差异有统计学意义(P<0.05)。结论:在宫颈病变诊断中,实时荧光HPV检测与TCT联合筛查具有较高的预测价值,值得推广。
【关键词】实时荧光HPV检测;TCT;宫颈病变;预测价值
Predictive value of real-time fluorescent human papillomavirus detection and thinprep cytology test in cervical lesions
ZHANG Lie, DU Cuixia
Department of Clinical Laboratory, Ningjin Peoples Hospital, Dezhou City, Shandong, Dezhou, Shandong 253400, China
【Abstract】Objective:To investigate the predictive value of real-time fluorescent human papillomavirus (HPV) detection and thinprep cytology test (TCT) in cervical lesions.Methods:A total of 1786 women who underwent cervical screening in our hospital were selected as the research objects,and real-time fluorescent HPV detection,TCT and colposcopy pathological test were performed on them.The pathological test results were used as the gold standard to evaluate the predictive value of real-time fluorescence HPV detection and TCT.Results:Among the 1786 women tested in this study,131 cases were confirmed by pathological screening,with the incidence rate of 7.33%.The positive rates of TCT,real-time fluorescent HPV detection and TCT combined with real-time fluorescent HPV detection were 2.97%,5.60% and 6.83%,respectively.The sensitivity,specificity,positive predictive value and negative predictive value of TCT combined with real-time fluorescent HPV detection were 91.60%,99.88%,98.36% and 99.34%,the sensitivity and positive predictive value of TCT combined with real-time fluorescence HPV detection were higher than those of TCT and real-time fluorescent HPV detection,the difference was statistically significant (P<0.05).Conclusion:In the diagnosis of cervical lesions,the combined screening of real-time fluorescent HPV detection and TCT has high predictive value and is worth popularizing.
【Key Words】Real-time fluorescent HPV detection; TCT; Cervical lesions; Predictive value
宮颈癌是最常见的妇科恶性肿瘤。研究报道表示[1],99.7%的宫颈癌与高危型人乳头瘤病毒(HPV)感染密切相关[2],但该方法单独筛查其特异性非常低,需要联合液基薄层细胞学检查(TCT)、阴道镜复查。现以我院开展宫颈筛查工作接收的1786例女性的相关情况做如下总结。
1 资料与方法
1.1临床资料
本研究采取回顾性分析,以2021年1月—2023年3月在我院接受宫颈筛查的1786例女性作为研究对象。(1)纳入标准:年龄20岁及以上;有正常性生活史;无子宫切除术病史;非经期;非妊娠阶段;无宫颈治疗病史和盆腔照射史;同时接受实时荧光HPV检测与TCT,呈现为阳性的患者;受检3d时间内无阴道用药史、性交史;有明确的病理组织检查结果;有完整的临床资料信息。(2)排除标准:合并有全身肿瘤或者盆腹腔包块;急性生殖系统感染性疾病;临床资料不全;妊娠期女性。本研究1786例女性,年龄18~65岁,平均年龄(39.8±3.32)岁;孕次0~4次,平均孕次(2.2±1.0)次;产次0~3次,平均产次(1.8±0.7)次。
1.2方法
1.2.1妇科检查与标本收集
接受检查的妇女均要求在经期干净之后3~7d进行,由妇科医生对妇女实施常规妇科检查,并运用两支干燥的无菌棉拭子在阴道壁中上1/3或者阴道穹隆部位刮取适量的阴道分泌物,将两支棉签分别放置于液基细胞保存液中保存备用;另采用人乳头瘤病毒专用刷,在宫颈口部位顺时针旋转3~5圈,将其置于HPV样本保存液中保存备用,以便后续进行实时荧光HPV检测与TCT。由有着丰富实践经验的阴道镜医生对细胞学检查结果进行分析,针对细胞学检查结果显示为阴性但HPV16/18显示为阳性、不典型的鳞状细胞(ASCUS)受试者实施阴道镜检查,若阴道镜暴露充分且表现出病变情况则在异常部位截取活检,若阴道镜暴露不充分则通过阴道搔刮术(ECC)检查。
1.2.2检测方法
(1)TCT:由妇科医生拭去宫颈表面黏液及分泌物,使用活细胞取样刷对患者病灶部位进行采样,再对样本进行细菌分解,进行制片、凝固和巴氏染色等检查。(2)实时荧光HPV检测:采用实时荧光PCR法。采集患者分泌物或宫颈脱落细胞,使用多重核酸的扩增与荧光检查方法检查HPV。(3)阴道镜下组织病理学检查:宫颈消毒后在阴道镜下取可疑病变部位宫颈组织,行石蜡切片检查。
1.3观察指标及诊断标准
比较TCT、实时荧光HPV检测及TCT联合实时荧光HPV检测的诊断结果。①TCT诊断标准:国际癌症协会Bethesda报告系统(TBS)诊断系统:正常范围;非典型的鳞状细胞(ASC-US);非典型鳞状细胞倾向上皮内高度病变(ASC-H);低度鳞状上皮内病变(LSIL);高度鳞状上皮内病变(HSIL);不典型腺细胞、宫颈管原位癌(AIS);鳞状细胞癌(SCC)或腺癌(CA)。②TCT阳性诊断指ASC-US及以上的病变。实时荧光HPV检测诊断标准:检查结果为<1 pg/mL为HPV阴性;>1 pg/mL为HPV阳性。HPV阳性根据致癌性分为高危型、低危型。高危型HPV主要有16、18、26、31、33、35、39、45、51、52、53、56、58、59、66、68、82型;低危型HPV有6、11、40、42、43、44、55、61、81、83型等。③阴道镜下病理组织学结果判断标准:正常;宫颈上皮内瘤样病变(CIN)Ⅰ级;CINⅡ级;CINⅢ级;SCC。阴道镜下病理组织学检查结果为判定宫颈癌的金标准。
1.4 统计学方法
采用SPSS 25.0统计学软件进行数据分析。计数资料采用(%)表示,进行x2检验,计量资料采用(x±s)表示,进行t检验,P<0.05为差异具有统计学意义。
2 结果
2.1 不同方法的筛查结果
本研究1786例受检女性,经病理筛查,最终确诊131例,发病率为7.33%,其中CIN I级84例,占64.12%;CIN II级19例,占14.50%;CIN Ⅲ级9例,占6.87%;宫颈癌19例,占14.50%。TCT、实时荧光HPV检测与TCT联合实时荧光HPV检测筛出阳性率分别为2.97%、5.60%、6.83%,其中TCT阳性率低于病理检测结果,差异有统计学意义(P<0.05)。见表1。

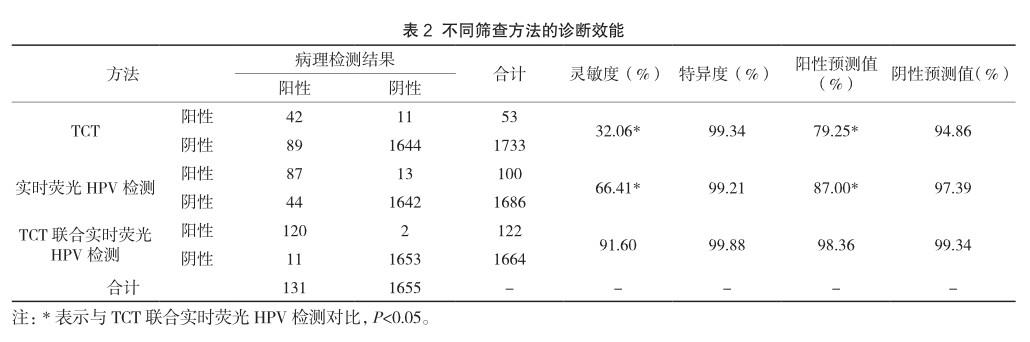
2.2不同筛查方法的诊断效能
以病理检测结果为金标准,对TCT、实时荧光HPV检测与TCT联合实时荧光HPV检测诊断效能进行计算,TCT联合实时荧光HPV检测灵敏度为91.60%、特异度为99.88%、阳性预测值为98.36%、阴性预测值为99.34%,其中灵敏度与阳性预测值均高于TCT与实时荧光HPV检测,差异有统计学意义(P<0.05)。见表2。
3 讨论
宫颈癌是目前影响全球女性身心健康的第四大恶性肿瘤疾病,我国作为宫颈癌高发国家,其发病率与死亡率均居于世界首位[3]。宫颈癌从癌前病变逐渐演变为浸润性宫颈癌需要经历一个较为漫长的过程,并且在这个过程中,宫颈内瘤变是可实现逆转的,为此,宫颈癌是一种能够进行早期预防的临床疾病,早期的干预不仅能够促使发病率得到降低,同时还能够达到100%的早期治愈率。现阶段,阴道镜活检组织病理学诊断是宫颈癌诊断的“金标准”,但该方法本身是一种有创手段,且不能够适用于农村地区的普及筛查,为此,被作为初筛阳性病例的复查手段,能够为临床提供更为充分的诊断指导。
在有正常性生活的女性群体中,80%以上的女性在其一生中至少感染一种型别的HPV,但绝大部分均属于一过性感染,因HPV-DNA检查很难识别这种一过性感染,导致HPV患者出现了不必要的复查随访,甚至是过度诊疗的情况,不仅使得患者承担不必要的经济损失,还会造成极大的心理负担[4]。有研究报道表明,HPV早期编码区域中E6/E7基因均属于致癌性基因,其呈现出的阳性表达也是宫颈癌发生发展中的必然过程,简单来说,就是在没有E6/E7基因表达的情况下,那么细胞通常不会出现癌变[5]。同时还有研究者认为,E6/E7 mR-NA转录产物能够客观体现出癌基因的活性程度,当其表达出现增加时,就会导致宫颈癌和高度鳞状上皮内病变风险升高。为此,相较于HPV与TCT检查手段,TCT联合实时荧光HPV检测能够掌握HPV E6/E7mRNA检测,更为准确地判断持续感染情况,而避免过度诊疗情况出现[6]。根据本次结果来看,通过阴道镜为患者复查,确诊患者131例,发病率为7.33%,而通过TCT检查仅发现53例,实时荧光HPV检测仅发现100例,两者联合发现122例,均稍低于病理检查结果,尽管实时荧光HPV单独检测与实时荧光HPV检测联合TCT与病理结果无差异(P>0.05)。但根据诊断效能来看,实时荧光HPV单独检测、实时荧光HPV检测联合TCT检查均存在假阳性情况,其中TCT联合实时荧光HPV检测的假阳性率相对较低,具有较高诊断灵敏度。即表明通过阴道镜来实施进一步检查,能够准确对患者进行判定,而通过TCT联合实时荧光HPV检测可提高初筛的准确性,尽量减少漏诊、误诊情况。
综上所述,在宫颈病变筛查中,采取TCT联合实時荧光HPV检测进行初筛具有较高的应用价值,但仍然需要安排患者做进一步的阴道镜检查,以便更好、更为客观地评价病变情况,为临床诊疗方案的制定提供依据。

参考文献
[1] 王瑞,陈咪咪.实时荧光PCR法在高危型HPV检测中的应用价值[J].临床医学研究与实践,2022,7(28):123-126.
[2] 麦艳媚.实时荧光PCR与基因芯片法检测人乳头瘤病毒的方法学比较[J].吉林医学,2021,42(12):2882-2884.
[3] 罗轶硕.实时荧光人乳头瘤病毒检测联合液基薄层细胞学检查在宫颈癌筛查中的应用价值[J].医疗装备,2021,34(20):26-28.
[4] 王晓明,戴卫健,余道军,等.多重实时荧光定量PCR方法在高危型人乳头瘤病毒E6/E7mRNA检测中的应用[J].临床检验杂志,2020,38(11):841-844.
[5] 严良烽,谢超,方景文.基于分子生物学水平的核酸实时荧光定量聚合酶链反应人乳头瘤病毒基因分型检测技术的临床应用[J].实用医技杂志,2020,27(9):1170-1171.
[6] 高双霞,姚大隽.阴道镜检查在宫颈癌筛查中的应用意义分析及研究[J].临床医药文献子杂志,2020,7(5):158-162.

