抗缪勒氏管激素与性激素水平在卵巢储备功能评估中的价值
方闰,谈王蓉,匡宁,蒋华春
宜兴市中医医院检验科,江苏宜兴 214200
卵巢储备功能是指卵巢皮层内卵泡生长发育,继而形成可受精卵母细胞的能力,是评估女性生育能力、卵巢功能的重要指标[1-2]。排卵异常、月经不调、卵巢早衰等疾病,均会对卵巢储备功能产生影响。如果卵巢储备功能低下,则很可能会引发不孕。精准有效的评估患者卵巢储备功能,对其尽快进行治疗尤为关键。性激素主要包括卵泡刺激素(Follicle Stimulating Hormone, FSH)、黄体生成素(Luteinizing Hormone, LH)、雌二醇(Estradiol, E2)等,是评估卵巢储备功能常用指标[3-4]。抗缪勒氏管激素(Anti-Mullerian Hormone, AMH)产生于卵巢颗粒细胞,不受月经周期影响,是评估卵巢储备功能的重要指标之一[5-6]。以往研究多采用单一方式进行评估,其结果不太理想。本研究选取2022年3—8月宜兴市中医医院收治的100例妇科患者为研究对象,检测AMH、FSH、LH、E2指标,分析其评估卵巢储备功能的价值,现报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的100例妇科患者为研究对象,根据卵巢储备功能的不同分为甲组、乙组、丙组。甲组(卵巢储备功能正常,33例)年龄22~38岁,平均(30.00±2.67)岁;体质指数(Body Mass Index,BMI)21~29 kg/m2,平均(25.00±2.33)kg/m2。乙组(卵巢储备功能减退,33例)年龄23~37岁,平均(30.00±2.33)岁;BMI21~28 kg/m2,平均(24.50±1.17)kg/m2。丙组(卵巢储备功能早衰,34例)年龄23~39岁,平均(31.00±2.67)岁;BMI21~27 kg/m2,平均(24.00±1.02)kg/m2。3组患者一般资料对比,差异无统计学意义(P均>0.05),具有可比性。本研究经医院医学伦理委员会批准(20220220)。
1.2 纳入与排除标准
纳入标准:①患者知情且签署相关同意书;②近3个月内未服用过激素类药物的患者;③均存在双侧卵巢的患者。排除标准:①患有精神类疾病者;②伴有心脑血管重大疾病者;③合并子宫肌瘤、子宫内膜异位等疾病者;④存在内分泌、炎症疾病者。
1.3 方法
检测3组患者AMH、FSH、LH、E2,抽取患者空腹静脉血5 mL,以3 000 r/min离心10 min以后,分离血清检测。应用自动免疫分析仪,采用化学发光免疫分析法检测AMH,采用化学发光法检测FSH、LH、E2,有配套试剂盒,严格遵守仪器标准流程进行操作。
1.4 观察指标
①对比3组患者检测结果:包括AMH、FSH、LH、E2指标。
②分析评估价值,绘制受试者工作特征(Receiver Operating Characteristics, ROC)曲线分析,包括曲线下面积(Area Under Curve, AUC)、灵敏度、特异度。
1.5 统计方法
采用SPSS 26.0统计学软件进行数据分析,符合正态分布的计量资料(AMH、FSH、LH、E2)用(±s)表示,行t检验;计数资料(灵敏度、特异度、AUC)用例数(n)和率(%)表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 3组患者检测结果对比
甲组AMH、E2高于乙组、丙组,FSH、LH低于乙组、丙组,差异有统计学意义(P均<0.05);乙组AMH、E2高于丙组,FSH、LH低于丙组,差异有统计学意义(P均<0.05)。见表1。
表1 3组患者检测结果对比(±s)

表1 3组患者检测结果对比(±s)
注:AMH:抗缪勒氏管激素,FSH:卵泡刺激素,LH:黄体生成素,E2:雌二醇。
E2(pg/mL)77.28±20.63 54.29±20.91 36.15±14.23 4.496<0.001 9.524<0.001 4.162<0.001组别甲组(n=33)乙组(n=33)丙组(n=34)t甲组与乙组值P甲组与乙组值t甲组与丙组值P甲组与丙组值t乙组与丙组值P乙组与丙组值AMH(ng/mL)4.13±2.12 1.58±1.24 0.26±0.31 5.964<0.001 10.531<0.001 6.018<0.001 FSH(U/L)6.27±1.63 21.24±2.27 40.82±10.87 30.772<0.001 18.059<0.001 10.133<0.001 LH(U/L)4.60±1.03 7.62±2.78 25.63±10.29 5.852<0.001 11.681<0.001 9.714<0.001
2.2 不同指标的评估价值对比
AMH的AUC、灵敏度、特异度大于FSH、LH、E2;AMH+FSH、AMH+LH、AMH+E2的AUC、灵敏度、特异度分别大于FSH、LH、E2。见表2、图1。
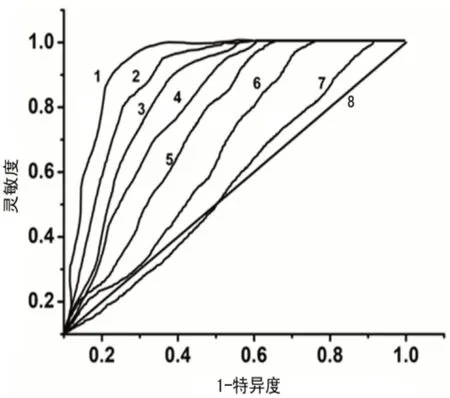
图1 AMH、FSH、LH、E2及联合检测ROC曲线图
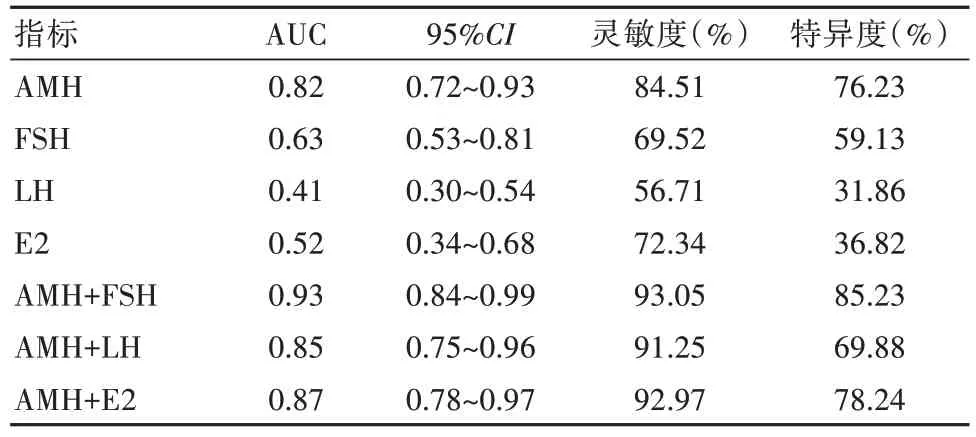
表2 不同指标的评估价值对比
3 讨论
因卵巢储备功能影响着女性生育能力,故而越来越受到广泛重视[7-8]。卵巢储备功能是指女性卵巢皮质区卵泡在卵巢内生长成熟,形成可与精子受精并与之结合的卵母细胞的能力[9-10]。其能力取决于卵巢中保留卵泡的数量和质量,是衡量女性生育能力和潜能的重要指标。一旦卵巢储备功能减退,则会阻碍生育。卵巢储备功能减退是指卵巢中的可募集卵泡数量变少,导致卵母细胞质量不佳,继而生育能力下降或内分泌发生紊乱而提前绝经[11-12]。如果未得到及时有效治疗,则会恶化发展成卵巢储备功能早衰,威胁着患者生命安全[13-14]。基于此,需要寻找更加高效指标来评估卵巢储备功能。
目前,临床上评估卵巢储备功能指标一般有性激素、年龄、成熟卵泡数等[15-16]。其中FSH分泌于垂体前叶嗜碱性细胞,如果在卵泡期高表达,表明卵巢储备功能下降。LH可促进在性腺细胞内胆固醇转化为性激素,并能够和FSH共同促进卵巢成熟发育。E2从成熟卵泡发育而来,其水平下降表明卵巢储备功能下降。SH、LH和E2性激素虽然有着检测操作流程较为简单、结果比较直观等优点,但因为受年龄、月经周期等因素干扰,加之容易受各种激素药物的影响,故而缺乏良好的稳定性和敏感性,具有一定局限性,评估结果不太理想[17-18]。AMH是一种荷尔蒙激素,由卵巢中的卵泡颗粒层细胞分泌所成,是评估卵巢储备功能新的指标,其水平升高则表示卵子存量较高,更加适合孕育[19]。此外,AMH不会受到下丘脑-垂体-卵巢分泌轴干扰,并且在月经周期其水平也较为平稳。
本研究主要分析在评估卵巢储备功能时AMH和性激素水平的价值。研究结果表示,甲组AMH、E2高于乙组、丙组,FSH、LH低于乙组、丙组(P均<0.05);乙组AMH、E2高于丙组,FSH、LH低于丙组(P均<0.05)。提示卵巢储备功能不同患者,其AMH、FSH、LH和E2水平均不相同。表明随着病情的加重,AMH、E2指标水平会降低,FSH、LH指标水平会升高。分析ROC曲线,AMH的AUC、灵敏度、特异度大于FSH、LH、E2;AMH+FSH、AMH+LH、AMH+E2的AUC、灵敏度、特异度大于AMH、FSH、LH。表明联合检测的AUC、灵敏度、特异度较高,对进一步评估巢储备功能具有重要意义。袁博等[20]在研究中指出,与卵巢储备功能正常人群比较,卵巢储备功能减退以及卵巢储备功能早衰患者的血清AMH为(1.61±1.23)、(0.27±0.38)ng/mL,E2为(56.21±21.09)、(35.25±15.12)pg/mL,低于正常人群;FSH为(20.13±2.12)、(41.91±11.63)U/L,LH为(7.51±3.21)、(26.75±11.36)U/L,高于正常人群(P均<0.05)。AMH分别与FSH、LH和E2联合检测的灵敏度和特异度,联合检测结果均高于单项检测。本研究结果与以往研究结果一致。本研究受客观条件影响,致使研究时间尚短,研究例数尚少。但基于组间患者一般资料无明显区别,故而对研究结果影响不大。在未来研究中,将延长研究时间,增加研究例数,进一步证明在评估卵巢储备功能中AMH与性激素的价值。
综上所述,AMH与性激素水平和卵巢储备功能密切相关,联合检测AMH与性激素指标可作为卵巢储备功能评估参考依据,评估价值较高,有利于早期确诊。

