2012—2021年成都地区淋病奈瑟菌耐药变迁
李春花?王有为?李红霞?田咏梅?雍刚?喻林冲?贺元?罗才会


摘要:目的 分析成都地區性病监测点淋病奈瑟菌临床分离株对常用抗菌药物的耐药变迁,为淋病的治疗提供实验室依据。方法 收集2012—2021年成都地区性病监测点临床分离的淋球菌菌株,采用纸片酸度法测定产青霉素酶淋球菌,琼脂稀释法测定四环素、青霉素、环丙沙星、阿奇霉素、头孢曲松和大观霉素的最小抑菌浓度(MIC)。结果 10年间共监测1002株淋球菌。产青霉素酶淋球菌(PPNG)564株(56.29%)、高水平耐四环素淋球菌(TRNG)421株(42.02%), PPNG和TRNG阳性率分别在51.04%~68.63%、26.13%~59.09%,PPNG变化趋势较平稳,而TRNG呈明显的下降趋势(χ2=69.809,P<0.01)。青霉素耐药率66.67%~94.87%,呈前升后降趋势且变化明显(χ2=44.730,P<0.01),而中介率呈前降后升趋势(从15.45%降至5.13%后逐年升至29.73%)。环丙沙星的耐药率维持在较高的水平(93.75%~100%)。阿奇霉素平均非敏感率10.33%,MIC50和MIC90均下降了1个稀释度。10年间头孢曲松非敏感率1.90%,MIC90上升了2个稀释度;大观霉素中介率和耐药率分别为0.90%和0.20%。结论 头孢曲松和大观霉素可以继续作为成都地区治疗淋病的一线药物,未来阿奇霉素或许也可加入该行列。
关键词: 淋病奈瑟菌;抗菌药物;耐药监测;最小抑菌浓度
中图分类号:R978.1文献标志码:A
Tendency of drug resistance of Neisseria gonorrhoeae in Chengdu from 2012 to 2021
Li Chunhua, Wang Youwei, Li Hongxia, TianYongmei, Yong Gang, Yu Linchong, He Yuan, and Luo Caihui
(Department of Laboratory Medicine, Sichuan Provincial People's Hospital, University of Electronic Science and Technology of China, Chengdu 610072)
Abstract Objective To analyze the tendency of common antibiotic resistance in clinical isolates of Neisseria gonorrhoeae (NG) from sexually transmitted diseases (STD) surveillance sites in Chengdu, and to provide a laboratory basis for guiding clinical treatment of gonorrhea. Methods The clinical isolates of NG were collected from the STD surveillance sites in Chengdu from 2012 to 2021. Penicillinase-producing NG (PPNG) was detected by the paper acidity method and the minimum inhibitory concentration (MIC) of tetracycline, penicillin, ciprofloxacin, azithromycin, ceftriaxone and spectinomycin were determined by the agar dilution method. Results A total of 1002 NG strains were tested in 10 years. The detection rates of PPNG and plasid mediated high-level tetracycline-resistant NG (TRNG) strains were 564 (56.29%) and 421 (42.02%) respectively. The positive rates of PPNG and TRNG were 51.04%~68.63% and 26.13%~59.09%, respectively. The change trend of the PPNG was relatively stable, while the TRNG showed a significant decreased trend (χ2=69.809, P?0.01). The resistance rate of penicillin ranges significantly from 66.67% to 94.87%, which showed a trend of increasing before and decreasing after (χ2=41.482, P?0.01), while the intermediary rate showed a trend of decreasing before and then increasing (from 15.45% to 5.13% and then increasing year by year to 29.73%). The resistance rate of ciprofloxacin was at a high level from 93.75% to 100%. The average non-sensitive rate of azithromycin was 10.33%. There was a dilution decrease of MIC50 and MIC90 for azithromycin. In the past 10 years, the non-sensitive rate of ceftriaxone was 1.90%, and its MIC90 increased by 2 dilutions. The intermediate sensitivity and resistance rates of spectinomycin were 0.90% and 0.20% respectively. Conclusion Ceftriaxone and spectinomycin could continue to be the first-line drugs for the treatment of gonorrhea in Chengdu area and azithromycin might also join the ranks in the future.
Key words Neisseria gonorrhoeae; Antibiotics; Drug resistance monitoring; Minimum inhibitory concentration
淋病是由淋病奈瑟菌(简称淋球菌)感染泌尿生殖系统引起的急性化脓性炎性疾病,其全球发病率居细菌性性传播疾病第2位[1],2017—2019年居我国乙类传染病发病率的第4位[2]。近年来由于抗菌药物的滥用,以及淋球菌间易发生耐药基因的水平转移,导致其对常用抗菌药物产生耐药性,致使可选择的范围越来越窄[3]。目前,我国临床治疗无并发症淋球菌感染的一线药物以头孢曲松或大观霉素为主[4]。但世界各地报道多例耐第三代头孢菌素的超级淋球菌[5],同时也有淋球菌对头孢曲松和阿奇霉素双重耐药的报道[6];此外,在挪威[7]、西班牙[8]和我国浙江[9]、湖南[10]等地偶有耐大观霉素淋球菌检出的报道。淋球菌抗菌药物耐药性(AMR)已对全球有效控制淋病构成挑战。因此,及时准确地对淋球菌进行抗菌药物耐药监测非常必要,现对2012—2021年成都地区性病监测点临床分离培养淋球菌菌株药物敏感性分析如下。
1 资料与方法
1.1 一般资料
1.1.1 菌株来源
2012—2021年从成都地区性病监测点的淋病患者分离得到非重复淋球菌共计1002株,采用选择性培养基培养24~48 h,所有菌株先通过菌落形态、革兰染色、氧化酶试验分析后再利用奈瑟菌鉴定卡(VITEK 2 NH Test Card)在VITEK 2 Compact 全自动微生物鉴定仪鉴定,菌种纯化后洗脱于肉汤中,-80 ℃
冻存备用。
1.1.2 标准菌株
中国疾病预防控制中心(CDC)性病控制中心提供WHO G、WHO P、WHO K共3株参考菌株。2012—2021年每批试验均参加由中国CDC组织的淋球菌耐药监测室间质评,质评返回结果均为合格。
1.1.3 抗菌药物
由中国CDC性病控制中心提供的青霉素、環丙沙星、四环素、阿奇霉素、大观霉素、头孢曲松6种抗菌药物。
1.1.4 药敏培养基
由含1%生长添加剂的GC基础琼脂粉和2%血红蛋白粉制备而成,原料均购自英国Oxoid公司。
1.2 试剂和主要仪器
VITEK 2 Compact 全自动微生物鉴定仪及奈瑟菌鉴定卡(VITEK 2 NH Test Card)均由法国Bio-Merieux公司生产。
1.3 方法
1.3.1 菌悬液制备
试验菌株和标准菌株用选择培养基在5% CO2培养
箱孵育18~24 h,再用生理盐水制成1.5×108 CFU/mL的菌悬液。
1.3.2 最小抑菌浓度(minimum inhibitory concentration,
MIC)测定及敏感性判定标准
采用琼脂稀释法测定最小抑菌浓度(MIC),结果判读参照美国临床实验室标准化协会(Clinical Laboratory Standard Institute, CLSI)指南M100第32版标准[11]。每批试验均以WHO参考菌株作为质控菌株,并统计出MIC50和MIC90;四环素MIC≥16 mg/L时判定为高水平耐四环素淋球菌(TRNG)。产青霉素酶淋球菌(PPNG)的测定采用纸片酸度法[12]。
1.4 统计学处理
采用SPSS26.0软件进行统计学分析。计数资料以例数和百分比表示,组间比较采用χ2检验;计量资料连续变量中的非正态分布用中位数(四分位数)[M(P25,P75)]表示,组间差异比较采用Mann-Whitney U检验。P<0.05为差异有统计学意义。
2 结果
2.1 患者的社会人口学特征
2012—2021年共收集1002株淋球菌,主要来源于尿道分泌物、宫颈分泌物和外阴分泌物。本研究对象男女比例13.74:1(934:68),年龄主要分布在18~59岁(94.71%)。男女感染者年龄中位数分别为34(27,43)岁和28(22,33)岁,具有显著性差异(Z=-4.563、P<0.01)。男女感染高峰分别在30~39岁和18~29岁,详见图1。感染者以汉族异性恋男性为主,3.21%(30/934)男性感染者中有同性性行为,20.59%(14/68)女性患者无分泌物异常表现。
2.2 PPNG和TRNG结果分析
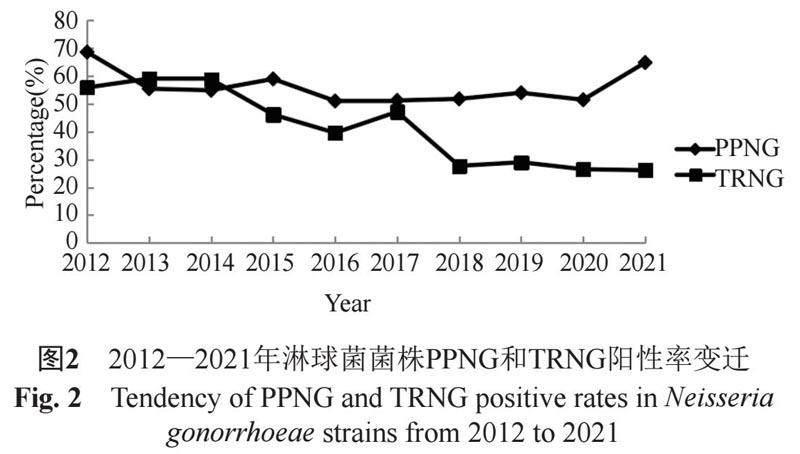
2012—2021年共检出PPNG和TRNG阳性株分别为564株(56.29%)和421株(42.02%),其中PPNG各年间阳性率在51.04%~68.63%,总体变化趋势较平稳;而TRNG阳性率从2012年的55.88%上升到2013年的59.09%后逐年下降到2021年的26.13%,总体呈下降趋势且变化明显(χ2=69.809,P?0.01),详见图2。所有菌株中,共有25.55%(256/1002)的菌株同时为PPNG和TRNG阳性株。
2.3 淋球菌菌株体外抗菌药物敏感性结果
2012—2021年淋球菌菌株对抗菌药物耐药情况和MIC50、MIC90变化情况见表1。各年间青霉素耐药率66.67%~94.87%,且MIC50和MIC90均≥2 mg/L,超过耐药标准。环丙沙星耐药率高达93.75%~100%,未发现敏感株。阿奇霉素非敏感率从2013年的10%上升到2016年的17.71%后逐渐下降到2021年的1.80%,呈前升后降的趋势,MIC50、MIC90分别从2013年的0.50 mg/L、1 mg/L下降到2021年的0.25 mg/L
和0.50 mg/L,均下降了1个稀释度。自2016年起出现头孢曲松非敏感株19株(1.90%),MIC50和MIC90(均≤
0.25 mg/L)在敏感范围内,但MIC90从2012年的0.06 mg/L上升到2021的0.25mg/L,上升了2个稀释度。检出大观霉素中介株和耐药株分别为9株(0.90%)和2株(0.20%),MIC50和MIC90(均16~32 mg/L)在敏感范围内。
3 讨论
由于人类对淋球菌免疫力的缺乏和未有针对淋球菌的疫苗问世,目前抗生素仍是治疗淋病的唯一手段。但随着广谱头孢菌素(ESCs)耐药淋球菌菌株的出现,以及国际传播的头孢曲松耐药淋球菌FC428克隆不断检出对全球公共卫生构成了巨大的威胁[13]。为防止人类对淋球菌感染步入“后抗生素时代”,2019年中国淋球菌耐药监测项目(China-GRSP)提出了针对淋球菌耐药的ROADMAP计划[14],其中明确提出要完善抗菌药物应用和细菌耐药监测体系,提高专业人员细菌耐药防控能力。及时准确地对本地区淋球菌耐药监测刻不容缓。
本次研究对象年龄主要集中在18~59岁,与陈福亭等[15]报道的淋病患者主要集中在中青年一致。值得关注的是,本研究有3.21%男性感染者有同性性行为,这将促进人类免疫缺陷病毒的感染和传播[3,16]。本研究男女比例13.74:1,差异大的原因与淋病在男性患者多表现为急性化脓性尿道炎,但女性患者由于特殊的生理结构多无明显临床症状导致无求医意识[4,10]有关,而这些无明显临床症状者是造成淋病持续传播的主要原因,所以临床上应加强女性淋病筛查力度及男性患者性伴的追踪调查,避免漏诊。
本文对淋球菌耐药监测结果分析显示青霉素对淋球菌抗菌活性较低,总耐药率达82.22%,高于浙江2013—2018年的80.31%[9],而且PPNG的阳性率也较高(56.29%),远高于广西的33.18%[17]。但青霉素的耐药率从2013年的84.55%上升到2015年的94.87%后逐渐下降到2021年的66.67%,呈前升后降趋势且变化明显(χ2=44.730,P<0.01),而中介率呈前降后升趋势(从15.45%降至5.13%后逐年升至29.73%)。这可能与2016年我国政府出台了《遏制细菌耐药国家行动计划(2016—2020年)》有关。10年间TRNG总阳性率42.02%,与广西[17]相近,阳性率总体呈显著下降趋势(χ2=69.809,P<0.01),而浙江[9]、广西[17]呈上升趋势。环丙沙星一直处于高度耐药状态(93.75%~100.00%),只偶尔检出对其低敏的菌株,与广州[18]、广西[17]结果一致。根据世界卫生组织(WHO)建议当某种抗菌药物的耐药率>5.00%时,该药不应作为首选药物[19],提示本地区已经不适用于单独采用青霉素、四环素和环丙沙星对淋病进行治疗。本地区阿奇霉素非敏感率从2013年的10%上升到2016年的17.71%后逐渐下降到2021年的1.80%,2020年和2021年敏感率分别为100%和98.20%,连续2年均未超过WHO推荐的经验用药耐药率5%的标准。虽然目前我国未将阿奇霉素推荐为治疗淋病的一线药物[4],但WHO曾提出“老药新用”的策略[20],
未来阿奇霉素或许可作为成都地区治疗淋病的一线药物之一,以应对淋病“无药可用”的困境。
目前,头孢曲松是治疗淋病的一线用药,但文献报道淋球菌对头孢曲松的敏感度呈下降趋势[21]。本次研究共检出头孢曲松非敏感菌株19株(1.90%),分析显示头孢曲松非敏感率在2012—2015年和2017年为零,其余年均有检出,2020年非敏感率更是达到8.82%。本课题组的王红仁等[22]对2018年头孢曲松MIC≥0.5 mg/L的4株淋球菌进行了实时荧光定量PCR分析和全基因组测序(WGS),发现这4株是全球广泛流行的头孢曲松耐药淋球菌FC428克隆,可见淋球菌FC428已传播到中国西南部并且在本地区已经流行传播。该FC428菌株在中国其他地区(北京、上海、杭州、长沙等)也有报道[23],因此我们应加强本地区及全球的淋球菌耐药监测,控制FC428菌株的流行传播以防止其克隆成为“超级细菌”。
大觀霉素是氨基环多醇类抗菌药物,作为治疗淋病的一线药物,特别是当淋球菌对头孢菌素耐药或感染者对头孢菌素过敏时可作为替代药物。此次研究显示,本地区大观霉素耐药率为0.20%,低于浙江部分地区的0.60%[9],但高于广州地区的零检出率[18]。
10年间虽然大观霉素MIC50和MIC90均在敏感范围内,但2016和2018年各发现1株大观霉素耐药株,且2018年那株是MIC≥256 mg/L的高度耐药,这2株菌同时耐青霉素、四环素、和环丙沙星且对阿奇霉素非敏感,它们对大观霉素和阿奇霉素的双重耐药性及其可能引起的传播将给在单药治疗失败情况下WHO推荐的双重治疗策略带来巨大的挑战。因此,应持续加强淋球菌的耐药监测,以控制大观霉素耐药株的暴发流行。
通过对10年的淋球菌耐药监测结果分析,显示头孢曲松和大观霉素适合继续作为本地区淋病治疗的一线药物,未来阿奇霉素或许也可加入该行列,但随着淋球菌对头孢曲松敏感率的下降和大观霉素耐药株的偶有发现,给淋病的防控和治疗带来了挑战。因此,应持续加强本地区和全球淋球菌的耐药监测,深入研究淋球菌耐药机制,规范合理个性化的用药,才能有效预防、控制和治疗淋病。
参 考 文 献
World Health Organization. Report on global sexually transmitted infection surveillance-2018[M]. Geneva: World Health Organization, 2018: 34.
郑晓丽, 陈绍椿, 尹跃平. 淋球菌耐药机制研究进展[J]. 国际流行病学传染病学杂志, 2019, 46(4): 318-321.
Unemo M, Bradshaw C S, Hocking J S, et al. Sexually transmitted infections: Challenges ahead[J]. Lancet Infect Dis, 2017, 17(8): e235-e279.
中国疾病预防控制中心性病控制中心, 中华医学会皮肤性病学分会性病学组, 中国医师协会皮肤科醫师分会性病亚专业委员会. 梅毒、淋病和生殖道沙眼衣原体感染诊疗指南(2020年)[J]. 中华皮肤科杂志, 2020, 53(3): 168-179.
Chen S C, Han Y, Yuan L F, et al. Identification of internationally disseminated ceftriaxone-resistant Neisseria gonorrhoeae strain FC428, China[J]. Emerg Infect Dis, 2019, 25(7): 1427-1429.
Yuan Q, Li Y, Xiu L, et al. Identification of multidrug-resistant Neisseria gonorrhoeae isolates with combined resistance to both ceftriaxone and azithromycin, China, 2017-2018[J]. Emerg Microb Infect, 2019, 8(1): 1546-1549.
Unemo M, Golparian D, Skogen V, et al. Neisseria gonorr-hoeae strain with high-level resistance to spectinomycin due to a novel resistance mechanism (mutated ribosomal protein S5) verified in Norway[J]. Antimicrob Agents Chemother, 2013, 57(2): 1057-1061.
Serra-Pladevall J, Barberá-Gracia M J, Roig-Carbajosa G, et al. Neisseria gonorrhoeae: Antimicrobial resistance and study of population dynamics. Situation in Barcelona in 2011[J]. Enferm Infecc Microbiol Clin, 2013, 31(9): 579-583.
黄佳, 胡丽华, 赵建妹, 等. 2013—2018年浙江省部分地区性病门诊淋病奈瑟菌耐药监测结果分析[J]. 疾病监测, 2020, 35(5): 430-434.
吴学良, 刘清波, 王威, 等. 泛宁乡地区淋病流行病学研究及淋球菌耐药性分析[J]. 中国性科学, 2020, 30(3): 139-142.
Clinical and Laboratory Standards Institute. Performance standards for antimicrobial susceptibility testing[S]. M100-S32. Wayne, PA: CLSI, 2022.
叶顺章. 性传播疾病的实验室诊断[M]. 北京: 科学出版社, 2001: 53.
Chen S C, Yuan L F, Zhu X Y, et al. Sustained transmission of the ceftriaxone-resistant Neisseria gonorrhoeae FC428 clone in China[J]. J Antimicrob Chemother, 2020, 75(9): 2499-2502.
陈祥生, 尹跃平, 李新宇. 针对淋球菌耐药的多角度研究: ROADMAP计划[J]. 国际流行病学传染病学杂志, 2019(4): 264-267.
陈福亭, 郑熠, 石萍, 等. 2008—2016年武汉市性传播疾病流行状况及趋势分析[J]. 实用预防医学, 2018, 25(7): 805-809.
孙思, 刘兰兰, 佟立峰, 等. 淋球菌对大观霉素耐药机制的研究进展[J]. 中国抗生素杂志, 2019, 44(2): 168-173.
朱邦勇, 李伟, 甘泉, 等. 广西地区淋病患者淋病奈瑟菌对七种抗生素的耐药监测[J]. 中国皮肤性病学杂志, 2018, 32(9): 1052-1056.
黎小东, 梁景耀, 曹文苓, 等. 2015—2018年广州地区淋球菌耐药性结果分析[J]. 国际医药卫生导报, 2020, 26(12): 1665-1668.
World Health Organization. Global action plan to control the spread and impact of an-timicrobial resostance in Neisseria gonorrhoeae [2012 Jun 12][EB/OL]. https://www.researchgate.net/publication/273777058.
WHO Guidelines for the Treatment of Neisseria gonorrhoeae[M]. Geneva: World Health Organization, 2016.
M?ynarczyk-Bonikowska B, Majewska A, Malejczyk M, et al. Multiresistant Neisseria gonorrhoeae: a new threat in second decade of the XXI century[J]. Med Microbiol Immunol, 2020, 209(2): 95-108.
Wang H, Wang Y, Yong G, et al. Emergence and genomic characterization of the ceftriaxone-resistant Neisseria gonorrhoeae FC428 clone in Chengdu, China[J]. Antimicrob Chemother, 2020, 75(9): 2495-2498.
陈绍椿, 刘经纬, 周可, 等. 头孢曲松耐药淋病奈瑟菌株FC428的流行耐药机制及应对策略[J]. 中华皮肤科杂志, 2022, 55(12): 1122-1126.
基金项目:国家自然科学基金青年项目(No. 21605132)
作者简介:李春花,女,生于1988年,检验师,研究方向为临床病原微生物感染诊断,E-mail: chunhuali_sccd@163.com
*通信作者,E-mail: 471992850@qq.com

