宫颈病变患者中高危型HPV检测及其临床价值
王雪娟 王兰兰 李德玲 邹佳宏 蓝青芳
子宫颈癌是现阶段发病率较高的恶性肿瘤疾病之一,也是“两癌”筛查的重点。从“两癌”筛查成效方面分析,依靠“两癌”筛查,女性群体中乳腺癌、子宫颈癌早期检出率明显提高,较多乳腺癌、子宫颈癌前病变患者通过及时干预,可明显提高患者的生活质量,延长患者生存时间[1]。高危型人乳头状瘤病毒(human papilloma virus,HPV)检测是当前我国子宫颈癌筛查与辅助诊断的重要方法之一,结合不同学者的文献报道,HPV感染同阴道微生态之间存在相关性,女性在正常情况下能够依靠自身免疫力清除部分HPV病毒,有利于降低HPV感染风险,而女性在阴道微生态环境异常以及微生态环境被破坏的情况下,可引起菌群失衡,女性更易发生HPV感染[2]。结合不同学者的统计学分析,我国女性40~60岁是子宫颈癌的高发阶段,同时有日益年轻化发展趋势,通过早期子宫颈癌筛查工作的开展,有助于早期发现子宫颈癌病变,为不同患者的早期治疗干预提供参考[3]。高危型HPV检测是子宫颈癌筛查的重要依据,本研究通过整理荣成市妇幼保健院2022年1月—2023年12月“两癌”筛查患者中宫颈病变患者中HPV检测结果及其感染亚型,明确高致病性HPV感染亚型,总结不同程度宫颈病变患者的年龄特点,为子宫颈癌筛查工作的开展提供参考,现报道如下。
1 资料与方法
1.1 一般资料
选取荣成市妇幼保健院2022年1月—2023年12月“两癌”筛查患者中1 000例宫颈病变患者为研究对象。纳入标准:(1)有性生活史者同时月经规律。(2)不同人员自愿参与子宫颈癌筛查,同时了解本研究目的,愿意配合完成本研究。(3)子宫颈癌筛查前1周无阴道用药、阴道冲洗。(4)子宫颈癌筛查相关资料均有详细记录。(5)研究前3个月内无性激素药物使用者。排除标准:(1)妊娠期妇女。(2)哺乳期妇女。(3)肝肾心肺功能不全者。(4)有宫颈手术史、腹腔手术史者。(5)存在血液疾病、精神异常。(6)合并相关恶性肿瘤疾病者。其中年龄35~64岁,平均(48.80±6.35)岁。本研究经医院医学伦理委员会批准。
1.2 方法
主要对参与“两癌”筛查妇女中子宫颈癌筛查情况做出分析。子宫颈癌筛查方法如下:(1)常规对不同妇女实施阴道、外阴、宫颈等妇科检查。(2)实施宫颈脱落细胞检查。通过专用液基细胞毛刷经不同筛查者宫颈内完成顺时针旋转6圈,取出毛刷,并置入专用固定液中,轻微振荡,过滤,制作标本,巴氏染色、液基薄层细胞检测(thinprep cytologic test,TCT)。(3)HPV检测:通过专用毛刷得到不同受检者宫颈管内脱落细胞,并将其放置到专用固定液中,通过基因杂交扩大仪完成样品的杂交,杂交完成并获取子代产物,检测子代产物。严格按照高危型人乳头状瘤病毒分型核酸测定试剂盒[荧光聚合酶链反应(polymerase chain reaction,PCR)法]操作要求完成HPV亚型分析。针对TCT检查阳性、高危型HPV检测筛查人员,可通过阴道镜获取病理组织实施活检或者通过后续手术病理活检得到最终结果,不同级别宫颈病变主要有低级别上皮内瘤变(cervical intraepithelial neoplasia Ⅰ,CINⅠ)、中度上皮内癌变(cervical intraepithelial neoplasia Ⅱ,CINⅡ)、高度上皮内癌变(cervical intraepithelial neoplasia Ⅲ,CINⅢ)、子宫颈癌。参照《宫颈癌及癌前病变规范化诊疗指南(试行)》[4]对癌前病变与子宫颈癌做出诊断。
1.3 观察指标
(1)HPV阳性检出情况。阳性标准:高危HPV检测后HPV-DNA>1.0 pg/L。(2)不同级别宫颈病变的HPV感染情况分析。(3)不同级别宫颈病变癌患者HPV感染主要亚型分布。(4)宫颈病变程度与患者年龄的关系。
1.4 统计学处理
采用SPSS 21.0统计学软件进行数据分析。计量资料以()表示,组间比较采用独立样本均数t检验;计数资料以n(%)表示,采用χ2检验。通过计算相关系数,利用Pearson来衡量变量之间的相关性。检验水准α=0.05。
2 结果
2.1 HPV阳性检出情况
1 000例患者中HPV阳性检出率为37.70%,HPV阳性检出率随着年龄的增加呈现出升高趋势,但不同年龄段HPV阳性检出率差异无统计学意义(P>0.05)。见表1。

表1 HPV阳性检出情况分析[例(%)]
2.2 不同级别宫颈病变的HPV感染情况分析
377例HPV阳性患者经进一步检查,其中有149例为子宫颈癌前病变与子宫颈癌患者,不同级别宫颈病变患者均以单一感染为主,单一感染较其他感染比较,差异有统计学意义(P<0.05)。见表2。

表2 不同级别宫颈病变的HPV感染情况分析[例(%)]
2.3 不同级别宫颈病变癌患者HPV感染主要亚型分布
确诊为子宫颈癌患者的HPV感染亚型主要是HPV16型、HPV18型、HPV33型。从不同级别宫颈病变患者HPV感染主要亚型方面分析,感染率较高的HPV亚型主要有HPV16,占31.54%,HPV58型占10.73%;HPV33型占10.06%。HPV16亚型较其他亚型比较,差异有统计学意义(P<0.05)。不同级别宫颈病变癌患者HPV感染主要亚型分布特点见表3。
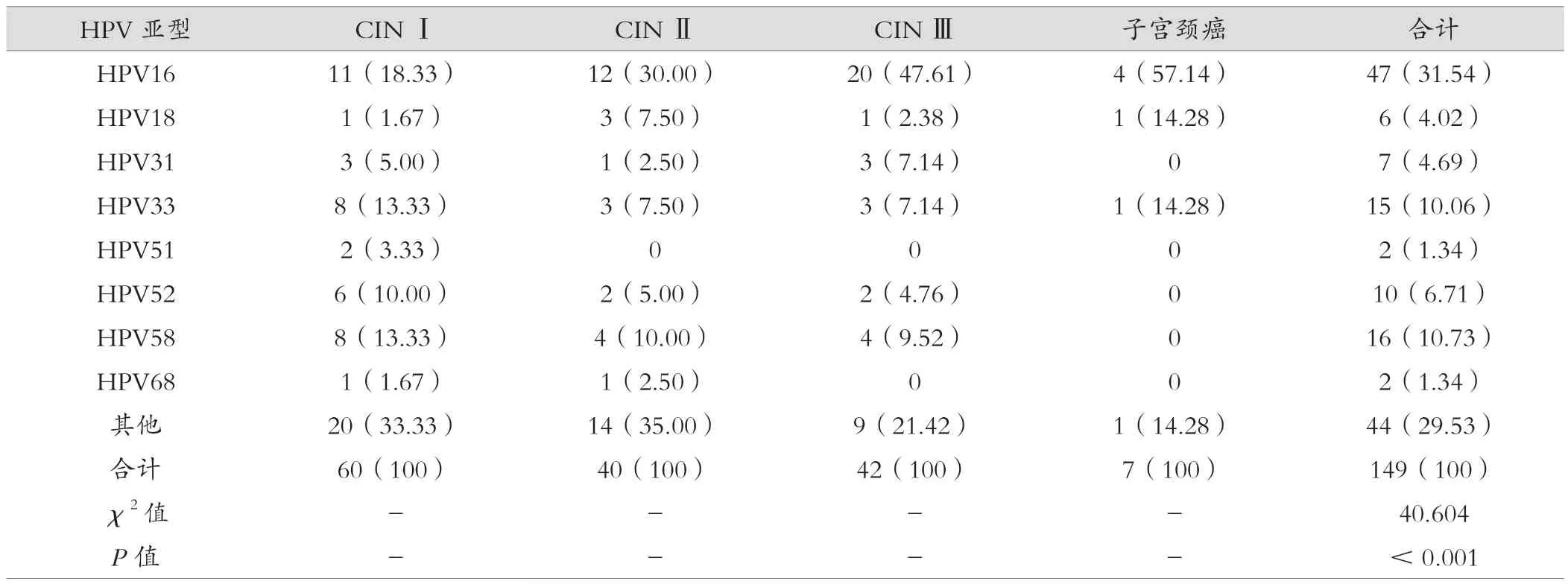
表3 不同级别宫颈病变癌患者HPV感染主要亚型分布特点[例(%)]
2.4 宫颈病变程度与患者年龄的关系
随着年龄的增加,不同宫颈病变检出率整体呈现出升高趋势,其中子宫颈癌患者在>54~64岁人群中检出率较高。不同宫颈病变程度与患者年龄关系见表4。
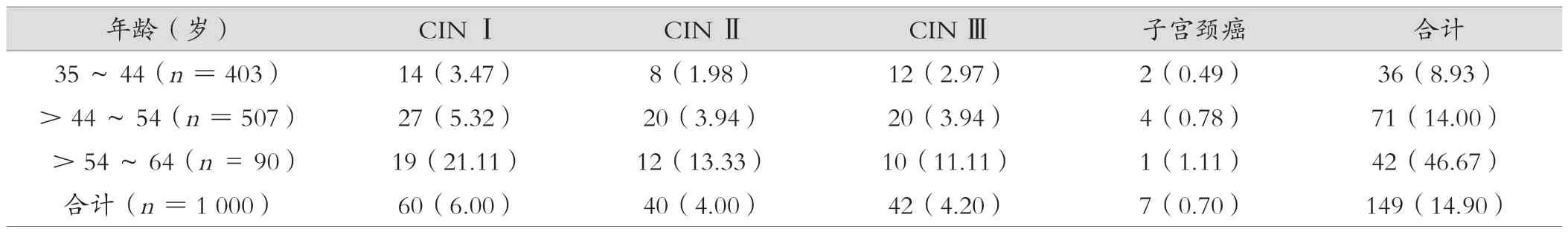
表4 不同宫颈病变程度与患者年龄的关系[例(%)]
3 讨论
子宫颈癌是现阶段发病率较高的恶性肿瘤疾病之一,结合关于子宫颈癌的研究分析,子宫颈癌5年总生存率达到55.5%,不仅使妇女生活质量低下,增加心理压力,同时生存时间也明显缩短[5]。随着“两癌”筛查项目的持续开展,乳腺癌、子宫颈癌的早期检出率明显提高,一定程度上实现了子宫颈癌的早发现、早诊断、早治疗,便于尽早对子宫颈癌前病变患者、子宫颈癌患者治疗提供参考[6]。子宫颈癌发病后可出现白带增多、阴道流血、阴道排液等症状表现,但是上述症状表现不具有特异性,较多妇科疾病也会出现上述症状,故而对子宫颈癌前病变、子宫颈癌的筛查诊断还需要使用其他相关方法[7]。
随着“两癌”筛查的广泛宣传,越来越多的女性会选择主动参与“两癌”筛查,并通过“两癌”筛查了解自身的健康状况。结合有关子宫颈癌危险因素的研究分析,发现存在相关风险因素的妇女更容易患子宫颈癌,包括早婚多育女性、多个性伴侣女性、有不洁性生活史女性、存在多次流产妇女等,所以针对存在上述情况的女性应积极重视子宫颈癌的筛查与诊断[8]。子宫颈癌筛查价值也已经得到证实,其能够发现癌前病变患者,依靠早期干预避免子宫颈癌前病变发展为子宫颈癌。当前在子宫颈癌筛查中有较多技术方法可供选择,常见的如宫颈刮片细胞学检查、阴道镜检查、宫颈多点活检、宫颈锥形切除活检、碘试验下宫颈活检、高危型HPV检测、液基薄层细胞检测等[9-11]。实际在子宫颈癌筛查过程中,通常借助无创检查方法去评估筛查者子宫颈癌风险大小,针对风险较大的筛查者通过有创操作、病理活检等方式作出诊断。当然,不同子宫颈癌筛查方法在实际应用中存在不同程度的不足[12-13]。
HPV感染同子宫颈癌发生之间存在密切关联,资料显示子宫颈癌患者HPV感染检出率超过90.00%,并指出子宫颈癌发病与HPV持续感染相关[14]。尽管女性感染HPV后不一定会发展为子宫颈癌,但是部分高危型HPV亚型感染者对应的子宫颈癌发病风险较高,所以子宫颈癌筛查中存在高危型HPV感染者需要高度重视,进一步通过其他方式予以确诊[15]。高危HPV检测已经成为当前子宫颈癌筛查的常用方法之一,通过HPV检测可明确不同筛查者有无HPV感染情况,进一步结合HPV亚型评估有HPV感染筛查者的子宫颈癌风险。有学者指出,通过使用HPV检测能够为子宫颈癌前病变、子宫颈癌筛查提供重要参考,同时在筛查期间具有操作简单、无创伤、痛苦小等优势,检测过程中妇女可较好地配合[16]。
HPV作为一种性传播病毒,包含了多个亚型,其中高危型HPV感染者有着较高的子宫颈癌发病风险,典型的如HPV16、HPV18,且已经得到临床文献证实,高危型HPV16、HPV18亚型病毒会造成女性子宫颈细胞发生异常增生、变异,如果不能技术干预,长期作用会引发子宫颈癌[17]。高危型HPV的反复或持续感染是子宫颈癌发病的主要原因,随着对高危型HPV的研究,众多学者指出不同地区的HPV病毒感染通常具有一定的地域性,如四川地区宫颈病变患者中的高危型HPV亚型主要有HPV58、HPV16、HPV52、HPV18,而低危型HPV亚型包括HPV42、HPV43,同时指出HPV多重感染与宫颈病变病情进展之间关联性不强[18]。对此,本研究主要结合“两癌筛查”中宫颈病变患者高危型HPV亚型分布特点,为女性子宫颈癌筛查与早期诊治提供参考。
本研究以“两癌”筛查中发现的宫颈病变患者为研究对象,对其HPV筛查情况予以分析,结合筛查结果,整体HPV阳性检出率达到37.70%,其中35~44岁人群中HPV阳性检出率最低,达到35.24%,>54~64岁人群中HPV阳性检出率最高,达到43.33%,随着女性年龄的增加,HPV整体阳性检出率呈现出升高趋势,分析是因为虽然年轻女性性行为频繁,同时更换性伴侣次数也较多,有着更高的HPV感染风险,但是年轻女性自身抵抗力较强,依靠机体自身免疫将HPV病毒清除,从而降低HPV感染率;55岁以上女性虽然性行为频次会下降,性伴侣也相对固定,但是随着年龄的增长,女性自身免疫系统在退化,对感染后HPV病毒的清除能力也在下降,容易使部分女性出现HPV持续感染,尤其是高危型HPV亚型在持续感染后致使宫颈病变发展为子宫颈癌[19]。通过对宫颈病变患者中子宫颈癌前病变与子宫颈癌患者HPV感染情况分析,其中73.15%为单一感染,其余26.85%HPV感染者为混合感染,表明不同程度宫颈病变以单一HPV感染为主。通过对不同级别宫颈病变癌患者HPV感染主要亚型分布特点分析,HPV感染亚型中,HPV16型最高,占31.54%,HPV58型次之,占10.73%,HPV33型占10.06%,通过对子宫颈癌患者的HPV感染亚型分析,HPV16型、HPV18型、HPV33型是子宫颈癌的主要高危型HPV亚型,提示针对HPV筛查中发现的HPV16型、HPV18型、HPV33型应高度警惕子宫颈癌。通过对不同宫颈病变程度与患者年龄关系的分析,不同程度宫颈病变检出率会随着年龄增加而呈现出升高趋势,>54~64岁人群中子宫颈癌检出率较高,提示在HPV筛查中对于>54~64岁人群并且在HPV亚型检测后确定为HPV16型、HPV18型、HPV33型的筛查者,其子宫颈癌风险较高,应在常规HPV筛查同时,配合TCT以及阴道镜活检等予以诊断,保证子宫颈癌患者能够准确检出与早期治疗[20]。当然>54~64岁子宫颈癌检出率较高也可能与这一年龄段参与子宫颈癌筛查人员数量较少有关,后续应持续加大这一方面的研究分析,鼓励更多女性参与子宫颈癌筛查,进一步探讨该地区子宫颈癌高危人员。
综上所述,高危型HPV检测对子宫颈癌筛查与诊断有重要价值,能够为子宫颈癌的早期诊断治疗提供参考,宫颈病变患者中高危型HPV亚型主要为HPV16型、HPV18型、HPV33与HPV51型,针对此亚型患者应结合其他方法检查,警惕子宫颈癌风险。

