Th1/Th2细胞表达对耐多药肺结核患者治疗转归的影响
阎道博,张鹏,孙春伟
(南阳市中心医院 a.感染性疾病科;b.呼吸与危重症一病区,河南 南阳 473000)
耐多药肺结核(multidrug-resistant tuberculosis,MDR-TB)多由耐多药结核杆菌感染或治疗药物应用不规范引起,且因其对异烟肼、利福平等抗结核一线药物耐药,故其整体治疗难度较大,治疗后转归不良发生率较普通肺结核高[1-2]。研究指出,因耐多药结核杆菌是一种胞内寄生菌,对其防治主要依靠细胞免疫,故对于MDR-TB患者来说,细胞免疫是机体抗结核的主要方式[3]。近年来有相关研究发现,辅助T细胞是机体细胞免疫应答的启动细胞,其中辅助T细胞1(helper T cell 1,Th1)可通过释放干扰素、白介素-2等免疫效应因子来促使机体T细胞应答以抵抗病原菌感染;而辅助T细胞2(helper T cell 2,Th2)不仅可通过诱导机体B细胞增值、分化来发挥抗炎作用,还可通过抑制Th1细胞活性来维持机体细胞免疫动态平衡[4]。研究发现,结核病进展和加重与细胞免疫失衡密切相关。而Th1/Th2是Th1、Th2的结合,可特异性反馈机体细胞免疫的动态平衡状况,且其已在肺癌预后评估中取得较好效果[5]。基于此,选取南阳市中心医院收治的MDR-TB患者临床病历资料,探寻Th1/Th2细胞表达对MDR-TB治疗转归的影响。
1 对象和方法
1.1 研究对象
回顾性纳入南阳市中心医院2019年1月至2022年9月收治的MDR-TB患者的临床资料。纳入标准:(1)符合《肺结核基层诊疗指南(2018年)》[6]中诊断标准,且经影像学和细菌性检查确诊;(2)药敏试验证实至少同时对利福平和异烟肼耐药;(3)临床病历资料完整,且资料阅读获得患者同意;(4)接受左氧氟沙星、贝达喹啉、利奈唑胺、氯法齐明、环丝氨酸联合治疗,强化治疗周期为6个月;(5)初诊初治。排除标准:(1)合并其他感染性疾病,如艾滋病、丙型肝炎、乙型肝炎等;(2)合并免疫功能缺陷;(3)合并恶性肿瘤;(4)妊娠期或哺乳期女性。依据上述标准,共纳入92例患者资料,其中男49例,女32例;年龄25~44岁,平均(35.06±4.15)岁;有结核病家族遗传史33例。
于强化治疗结束后根据《中国耐多药和利福平耐药结核病治疗专家共识(2019年版)》[7]评价治疗转归情况。(1)治愈:患者完成全部强化治疗,且强化治疗结束后连续3次或以上(每两次间隔时间≥30 d)痰菌试验阴性。(2)完成治疗:患者完成全部强化治疗,但强化治疗结束后没有证据显示连续3次或以上(每2次间隔时间≥30 d)痰菌试验阴性。(3)失败:患者因强化期治疗结束后痰菌试验不能转阴、经影像学检查和临床症状显示病情恶化、治疗过程中发现新的耐药证据、痰菌试验转阴后复阳等原因而终止治疗或永久性更改治疗方案。(4)患者在治疗过程中病死、因某种原因而中断治疗2个月及以上、患者转院无法评价。将74例治愈和完成治疗患者病历资料纳入转归良好组,将其余18例患者病历资料纳入转归不良组。本研究经南阳市中心医院伦理委员会批准实施。
1.2 研究方法
1.2.1一般资料收集
研究者设计一般资料调查表,通过查阅南阳市中心医院电子病历系统统计患者性别(男、女)、年龄、病程、既往吸烟史(有、无)、既往饮酒史(有、无)、结核病家族遗传史(有、无)等一般资料。
1.2.2实验室指标收集
通过查阅医院电子病历系统,记录患者治疗前3 d内所测得的Th1、Th2细胞水平及其他实验室指标。通过2个真空采集管分别取患者上肘空腹静脉血3 mL,其中第1管经离心机以3 500 r·min-1、半径10 cm离心处理10 min后取血清放入离心管中,分离出单个核细胞后立即加入荧光抗体避光孵育,而后将单个核细胞平均分成2份,其中1份通过CD4-FITC+IFN-γ-APC抗体检测Th1细胞水平,另一份通过CD4-FITC+IL-4-cy5抗体检测Th2细胞水平,所有操作过程均经由流式细胞仪(产自美国Beckman Coulter公司,型号Eplics XL)完成。计算Th1/Th2值。第2管直接放置于全自动血细胞分析仪(湖南伊鸿健康科技有限公司,型号EHBT-25)中测定患者外周血中白细胞计数(white blood cell,WBC)、中性粒细胞(neutrophilicgranulocyte,NE)、血小板计数(platelet,PLT)、红细胞计数(red blood cell,RBC)水平。
1.3 统计学方法
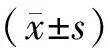
2 结果
2.1 不同转归情况患者资料对比
转归不良组有既往吸烟史占比、Th2高于转归良好组,Th1、Th1/Th2低于转归良好组,差异有统计学意义(P<0.05);两组性别、结核病家族遗传史、PLT等指标对比,差异无统计学意义(P>0.05)。见表1。
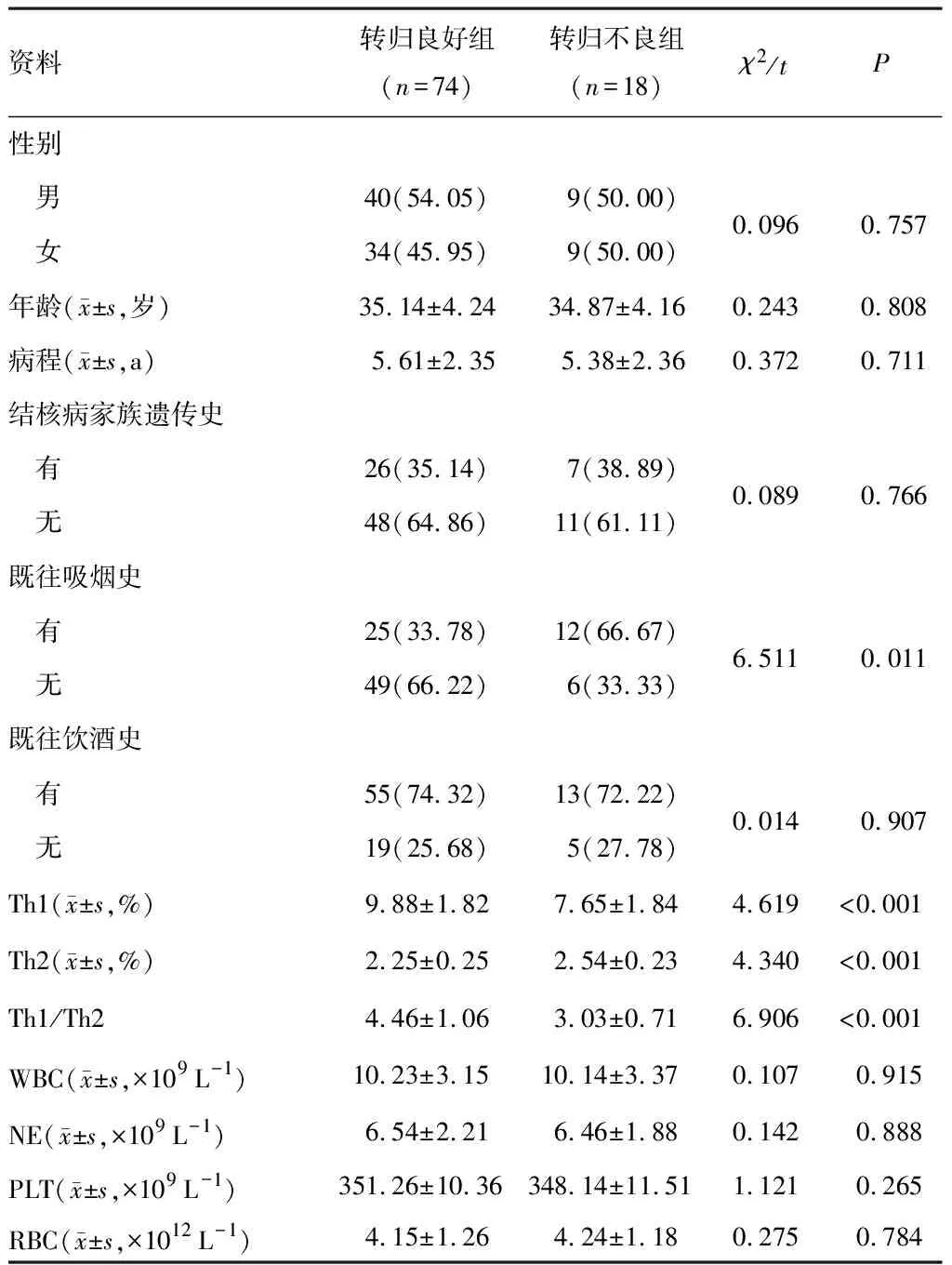
表1 不同转归情况患者资料对比
2.2 Th1、Th2、Th1/Th2细胞表达与MDR-TB患者治疗转归的关系
经点二列相关性分析显示,Th1、Th2、Th1/Th2细胞表达与MDR-TB患者治疗转归情况有关。见表2。
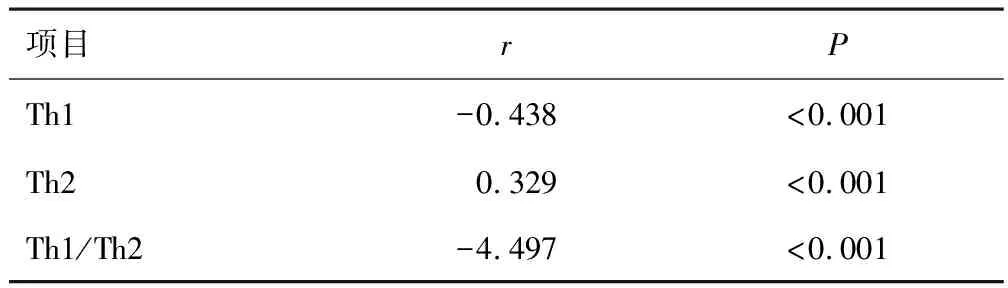
表2 Th1、Th2、Th1/Th2细胞表达与MDR-TB 患者治疗转归的相关性
2.3 Th1、Th2、Th1/Th2细胞表达预测MDR-TB患者治疗转归的价值
将MDR-TB患者治疗转归情况作为状态变量(转归良好=0,转归不良=1),将Th1、Th2、Th1/Th2细胞表达情况作为检验变量。绘制ROC曲线结果显示,Th1、Th2、Th1/Th2细胞表达预测MDR-TB患者治疗转归的AUC值分别为0.827、0.813、0.883,Th1/Th2预测价值最高。见表3。
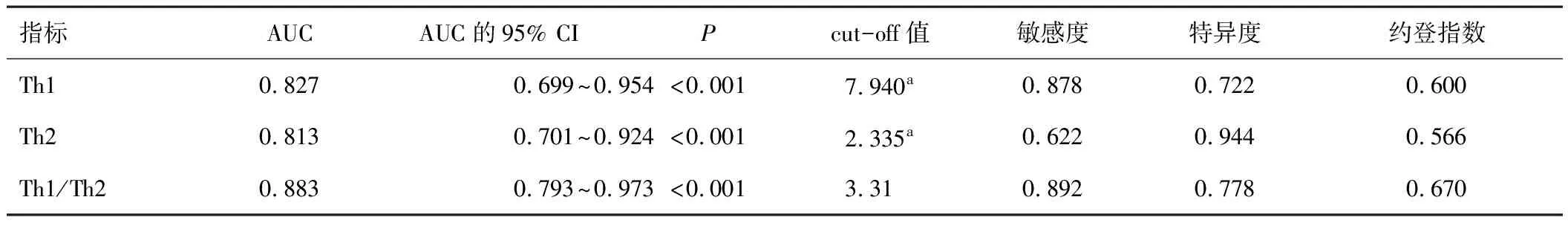
表3 Th1、Th2、Th1/Th2细胞表达预测MDR-TB患者治疗转归的价值
3 讨论
近年来有研究发现,辅助T细胞亚群所介导的细胞免疫是机体重要的抗结核免疫方式,其可特异性识别结核分枝杆菌入侵部位,并释放大量抗结核细胞因子至入侵部位形成结核肉芽肿,继而有效阻滞结核分枝杆菌扩散[8]。而当细胞免疫失衡时,结核分枝杆菌通过感染和扩散改变肺部微环境,继而促使辅助T细胞亚群转化受阻,机体保护性免疫功能减退,结核病转归不良发生风险增高[9]。故本研究从细胞免疫相关的Th1、Th2等辅助T细胞亚群表达情况入手,期待可为MDR-TB疾病转归不良的预防提供新方向。
本研究结果中可看出,转归不良组Th2高于转归良好组,Th1低于转归良好组,后经点二列相关性分析进一步证实Th1、Th2细胞表达与MDR-TB治疗转归有关。研究指出,Th1可通过分泌干扰素、肿瘤坏死因子等来诱导T淋巴细胞增殖,继而有效杀伤进入细胞内的病原体,降低胞内病原体所诱发的感染,是MDR-TB治疗转归的保护因子[10]。而Th2不仅可对Th1所介导的免疫应答产生抑制作用,降低机体抗感染的能力,还可通过刺激B淋巴细胞和肥大细胞来使结核病患者处于超敏体液反应状态下,而这会导致机体循环免疫复合物增多,继而增加肺部负担,加重肺结核病情[11]。因而当Th1细胞低表达和Th2细胞高表达时,MDR-TB患者治疗转归不良发生率也随之升高。
虽Th1、Th2能较好反馈机体免疫应答情况,但MDR-TB患者治疗转归不良多由Th1、Th2动态失衡所致,故推测应用单一指标预测MDR-TB治疗转归效能欠佳。而Th1/Th2是Th1、Th2的结合,其不仅可综合反馈Th1与Th2所介导的免疫反应,还能特异性反映机体细胞免疫和细胞免疫抑制的动态变化情况,因此推测相比于单独指标,Th1/Th2在预测MDR-TB治疗转归上价值更高。为此本研究通过ROC曲线分析了Th1、Th2和Th1/Th2分别预测MDR-TB治疗转归的价值,结果提示Th1/Th2预测价值最高,证实上述推论。分析原因在于,当Th1/Th2低表达时,多提示患者体内TH细胞亚群失衡,此时与细胞免疫抑制相关因子大量释放,而介导细胞免疫的Th1细胞因子被大量抑制而分泌较少,这会促使细胞内药物治疗后残存的结核杆菌病原体顺利存活并繁殖扩散,继而降低药物治疗的效果,导致疾病转归不良[12-13]。此外,当Th1/Th2下降时,还提示患者免疫力处于较低水平,机体受到外界病原菌感染风险高,而MDR-TB治疗周期多长达数月,较低免疫力水平会增加患者治疗过程中二次感染或与其他病原菌交叉感染的发生率,不利于疾病治疗的转归[14-15]。因此,临床中可于治疗前通过Th1/Th2来评估患者细胞免疫能力和免疫水平,而对于Th1/Th2较低患者,可通过肌内注射干扰素等方式增加患者Th1细胞表达和降低Th2细胞表达,继而逆转细胞免疫功能失衡,改善免疫应答,辅助抗结核药物一起促进疾病转归。
此外本研究发现,吸烟史与MDR-TB患者治疗转归有关。其原因为:烟草中的焦油、尼古丁等物质不仅会损伤人体肺泡上皮细胞和毛细血管,降低肺部功能,还会降低人体免疫力,使其抵抗外界病原菌能力下降[16]。因而对于存在既往吸烟史的MDR-TB患者,其肺部病灶恢复缓慢,且治疗过程极易感染外界病菌而诱发二次感染,不利于疾病转归。
4 结论
Th1/Th2细胞表达可对MDR-TB患者治疗转归的产生影响,其值越高,治疗转归不良发生率越高。

