腹腔镜下不同入路行胰腺上方胃系膜切除术治疗胃癌的临床对比
王晓雨,赵航,刘长生
(南阳市第二人民医院 a.胃肠外科;b.外科,河南 南阳 473003)
胃癌是消化系统常见恶性肿瘤,幽门螺杆菌感染、地域、饮食等均是胃癌诱发因素,早期胃癌无典型症状,一经确诊大多已发展到中晚期[1]。目前,临床主要通过切除手术来治疗胃癌,胰腺上方胃系膜切除术是一种主要的胃癌治疗术式,治疗效果现已被证实[2]。但是因胃癌疾病的特殊性,其解剖复杂、淋巴结清扫难度大,常规的胰腺上方胃系膜切除术开展仍有局限。伴随微创技术不断发展,腹腔镜逐渐被临床应用,得益于其创伤小、易恢复等特性,现已被广泛应用于胃癌患者的切除术中[3]。但胃癌腹腔镜切除术的实施效果与手术入路也有一定关系,理想的手术入路在将患者肿瘤病灶最大限度切除的同时,还能最大程度减少手术对患者机体功能的伤害,这对患者术后更好更快地恢复有重要意义[3-4]。目前,胃癌胰腺上方胃系膜切除术的入路方式主要有经左侧入路与经右侧入路,二者在临床上均有应用,但是谁更具优势尚未明确,为此,本研究将对比分析经左侧和右侧两种不同入路实施胰腺上方胃系膜切除术治疗胃癌的效果。
1 资料与方法
1.1 一般资料
本研究采用前瞻性随机对照研究方法,纳入2021年10月至2022年10月在南阳市第二人民医院接受胰腺上方胃系膜切除术治疗的100例胃癌患者作为研究对象。患者及家属对本研究的实施知情,并签署知情同意书。本研究经医院伦理委员会批准。
根据随机数字表法将100例患者分为经左侧组和经右侧组,每组50例。其中经左侧组患者男28例,女22例;年龄47~61岁,平均(55.75±3.52)岁;肿瘤直径2~7 cm,平均(4.45±1.16)cm;病理分期为Ⅰ期19例,Ⅱ期31例。经右侧组患者男32例,女18例;年龄45~64岁,平均(56.05±3.53)岁;肿瘤直径2~8 cm,平均(4.52±1.21)cm;病理分期为Ⅰ期16例,Ⅱ期34例。两组一般资料比较,差异无统计学意义(P>0.05),有可对比性。
1.2 入选标准
(1)纳入标准:①符合《中华医学会胃癌临床诊疗指南(2021版)》[5]中关于胃癌的诊断标准,且经影像学及术后病理组织活检确诊;②术前检查肿瘤未远处转移;③符合手术各项实施指征;(2)排除标准:①除胃部肿瘤外,还有其他重要器官功能受损;②精神异常,无法正常交流沟通;③既往腹部手术史;④合并自身免疫性疾病;⑤有麻醉、手术禁忌证;⑥合并其他恶性肿瘤。
1.3 治疗方法
两组患者均接受腹腔镜下胰腺上方胃系膜切除术治疗,其中经左侧组接受左侧入路,经右侧组接受右侧入路。术前实施全麻,常规消毒、铺巾、建立气腹,压力维持在12~15 mmHg。观察患者胃系膜和肝脏状态。(1)经左侧组切除手术通过胃左系膜中心和胃左动脉间隙使胰腺上缘露出,沿着左侧切除整个胃左系膜,再通过总动脉的间隙,顺着肝门方向切除整个胃右系膜和连接区域的系膜,从而完成胰腺上方全系膜的切除。(2)经右侧组切除手术通过胃十二指肠动脉前间隙和肝总动脉间隙使胰腺上缘露出,切除整个胃左血管系膜和肝总血管系膜,进而露出肝固有动脉和门静脉,切除整个门静脉侧方、胃右系膜和两个系膜间连接区域的系膜。(3)两组患者均清扫淋巴结,然后切除癌变组织,重新建立消化道,在切口无张力和出血的情况下置管,关闭腹腔。术后均接受常规抗感染治疗。
1.4 观察指标
(1)手术相关指标。对两组患者手术时间、术中出血量、肛门排气时间、术后下床活动时间、出院时间进行记录。(2)疼痛、睡眠质量。分别于手术后次日、术后7 d,采用数字分级量表(numerical rating scale,NRS)[6]对患者疼痛进行评估,总分0~10分,分值越高代表疼痛越明显;采用匹兹堡睡眠质量量表[7]对患者睡眠质量进行评估,总分21分,分值越低睡眠质量越好。(3)术后病理。记录并比较两组淋巴结清扫情况、肿瘤近远端切缘距离等术后病理相关结果。(4)并发症。记录患者术后出血、吻合口瘘(患者手术切口感染,出现发热、胸闷、呼吸困难等症状,X线钡餐造影观察造影剂从吻合口处外溢)、胃排空障碍(患者术后停止胃肠减压、拔除胃管进流食后上腹部腹胀明显,出现溢出性呕吐)、乳糜漏(患者术后持续性腹胀、腹痛、恶心呕吐,需进行腹腔穿刺及乳糜液检查进行判断)、切口感染(患者手术切口出现红肿、疼痛、脓性分泌物)等并发症发生情况。
1.5 统计学方法
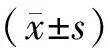
2 结果
2.1 手术指标
经右侧组手术时间比经左侧组短,术中出血量比经左侧组少,差异有统计学意义(P<0.05);两组术后肛门排气、下床活动和住院时间比较,差异无统计学意义(P>0.05)。见表1。
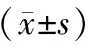
表1 两组患者手术指标比较
2.2 疼痛和睡眠质量
两组患者术后次日疼痛和术后7 d睡眠质量比较,差异无统计学意义(P>0.05)。见表2。
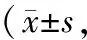
表2 两组患者术后次日疼痛和术后7 d睡眠质量 评分比较分)
2.3 术后病理学
经右侧组患者淋巴结清扫数比经左侧组多,肿瘤远端切缘距离比经左侧组近,差异有统计学意义(P<0.05);肿瘤近端切缘距离组间比较差异无统计学意义(P>0.05)。见表3。
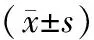
表3 两组患者术后病理学结果比较
2.4 术后并发症
两组患者并发症总发生率比较,差异无统计学意义(P>0.05)。见表4。

表4 两组患者术后并发症比较[n(%)]
3 讨论
胃癌是消化系统常见肿瘤疾病之一,其形成与生活环境、饮食习惯及幽门螺杆菌感染等原因有关,胃癌早期无明显特征,容易被患者忽视,多数患者确诊时病情已发展至中晚期,错失胃癌最佳治疗时机,使得治疗难度增大[8]。胰腺上方胃系膜为胃癌患者淋巴结转移率最高的部位,通过对其进行切除可以有效提高胃癌患者治愈率和存活率[9]。但常规手术方式解剖复杂,淋巴结难以清理,器械操作有一定局限。
随着微创技术发展,腹腔镜得益于创伤小、易恢复、可提供更加清晰的视野等优势,现已被广泛应用于胃癌患者的胰腺上方胃系膜切除术中[10]。同时,手术入路的选择也影响着切除术的实施效果,理想的手术入路不仅能够最大限度切除患者肿瘤病灶,还可减少手术对患者机体功能的损害,缩短术后恢复时间[11-12]。目前,临床对腹腔镜下胰腺上方胃系膜切除术入路的选择主要有经左侧与经右侧两种方式,但关于两种入路方式在切除术中具体应用效果谁更好尚无统一定论。因此,本研究就两种不同入路方式下,腹腔镜胰腺上方胃系膜切除术在胃癌中的应用效果进行讨论。本研究结果显示,经右侧入路患者与经左侧入路患者相比,手术中出血量更少,手术时间更短,淋巴结清扫的数量更多。这说明选择右侧入路进行胰腺上方胃系膜切除术对胃癌患者的损伤更小,手术难度更低,淋巴结清扫难度也更低,故淋巴结清扫数多。这主要是因为:右侧入路是从肝总动脉间隙处暴露胰腺上方进入,相较于左侧入路通过胃左动脉间隙处暴露胰腺上方的方式,能够获得更好的手术视野,使得手术切除更加细致,操作更加简便,器械操作的局限性有所降低,从而使得淋巴结清理更加方便[13-15]。此外,本研究结果显示,两组患者在术后肛门排气时间、下床活动时间、住院时间、手术次日疼痛和术后7 d后睡眠质量评分、并发症总发生率等方面之间的比较差异无统计学意义。这说明胃癌患者胰腺上方胃系膜切除术后疼痛、身体功能的恢复、感官及病理学特征等均与手术入路的选择并无决定性关系。
4 结论
腹腔镜下不同入路行胰腺上方胃系膜切除术治疗胃癌的效果基本一致,但经右侧入路可减少患者术中出血量,缩短手术时间,增加术中淋巴结清扫数量,可优先考虑为患者经右侧入路行腹腔镜下胰腺上方胃系膜切除术治疗。

