左炔诺孕酮宫内缓释系统联合宫腔镜子宫内膜息肉电切术治疗子宫内膜息肉临床疗效研究
王彩华,李静波,王玉芳
(南京市栖霞区妇幼保健院妇产科,江苏 南京 210028)
子宫内膜息肉是妇科常见疾病,由子宫内膜局部过度增生所致,临床表现为突出于子宫腔内的单个或多个光滑肿物[1]。该种疾病危害显著,可导致女性月经量过大及不规则子宫出血,同时易引起多囊卵巢和子宫内膜异位等并发症[2]。如息肉长在宫颈管内,可能阻止精子进入宫腔,从而导致不孕[3]。临床上,常应用宫腔镜息肉电切术治疗该病,该手术通过宫腔镜辅助,能够清晰探查宫腔内部情况,并准确找到息肉位置,具有创伤小、恢复快,且不影响生育功能等优势[4]。但术后有一定复发风险,需结合药物辅助治疗。左炔诺孕酮宫内缓释系统是一种新型药物环,也被称为曼月乐环。通过每天缓释低剂量左炔诺孕酮,发挥局部孕激素作用,抑制子宫内膜增生,从而起到避孕的作用[5]。为了改善患者预后,本次纳入南京市栖霞区妇幼保健院2021 年2 月—2023年11 月收治的284 例子宫内膜息肉患者,分析该种药物辅助治疗的应用价值。
1 资料与方法
1.1 一般资料
选取本院收治的284 例子宫内膜息肉患者,采用密闭信封法分为对照组(n=144)、研究组(n=140)。对照组年龄32 ~45 岁,平均(38.56±3.43)岁,病程2 ~9年,平均(5.17±2.39)年。研究组年龄33 ~45 岁,平均(38.36±3.25)岁,病程2 ~10 年,平均(5.34±2.28)年。两组一般资料对比差异无统计学意义(P>0.05),具有可比性。患者均同意参与研究,研究通过本院伦理审批(伦理批号:WC-20201210)。
1.2 纳入与排除标准
纳入标准:(1)临床确诊;(2)患者知情同意并签署知情同意书;(3)符合手术指征。排除标准:(1)精神异常;(2)临床资料缺失;(3)中途退出。
1.3 方法
两组均实施宫腔镜子宫内膜息肉电切术治疗,患者取截石位,实施腰硬联合麻醉,将宫腔镜置入宫腔内,观察息肉位置,之后将息肉切除,彻底切除后刮净宫腔。对照组术后使用注射用头孢他啶(齐鲁安替制药有限公司,国药准字H20013075,1 g),1 g/次,1 次/d,持续治疗1 周。研究组在此基础上结合左炔诺孕酮宫内节育系统(Bayer Oy,国药准字J20140088,1 个)治疗,以阴道窥器暴露宫颈后进行清洁和消毒。佩戴无菌手套,取出尾丝并调整节育环的方向,拉动尾丝使节育环进入放置管内,移动放置器进入宫腔内合适位置,取出放置器,剪断尾丝。
1.4 观察指标与评定标准
(1)性激素。术前及术后1 个月,检测两组血清卵泡刺激素(FSH)、黄体生成素(LH)、雌二醇(E2)及孕酮(P)水平。
(2)子宫内膜厚度及月经量。术前及术后1 个月,采用B 超检测两组子宫内膜厚度,并嘱患者使用同型号卫生巾检测月经量。
(3)预后情况。对比两组术后复发率及并发症发生率,并发症包括感染、子宫穿孔、阴道不规则出血。
(4)生活质量。术前及术后1 个月,采用生活质量简表(WHOQOL-100)[6]作为评价标准,量表包括生理功能、心理能力、社交能力、精神/信仰、环境状态五个维度,各维度分值1 ~100 分,评分与患者生活质量呈正相关。量表Cronbach’ s α 系数为0.86,效度0.83。
1.5 统计学分析
使用SPSS 26.0 对本次研究中的数据进行处理,计量资料用均数±标准差(±s)表示,采用t检验,计数资料用百分比(%)表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 性激素水平对比
术前两组各项性激素指标水平对比差异无统计学意义(P>0.05),术后1 个月研究组FSH 及LH 水平低于对照组(P<0.05),见表1。
表1 性激素水平对比(±s)
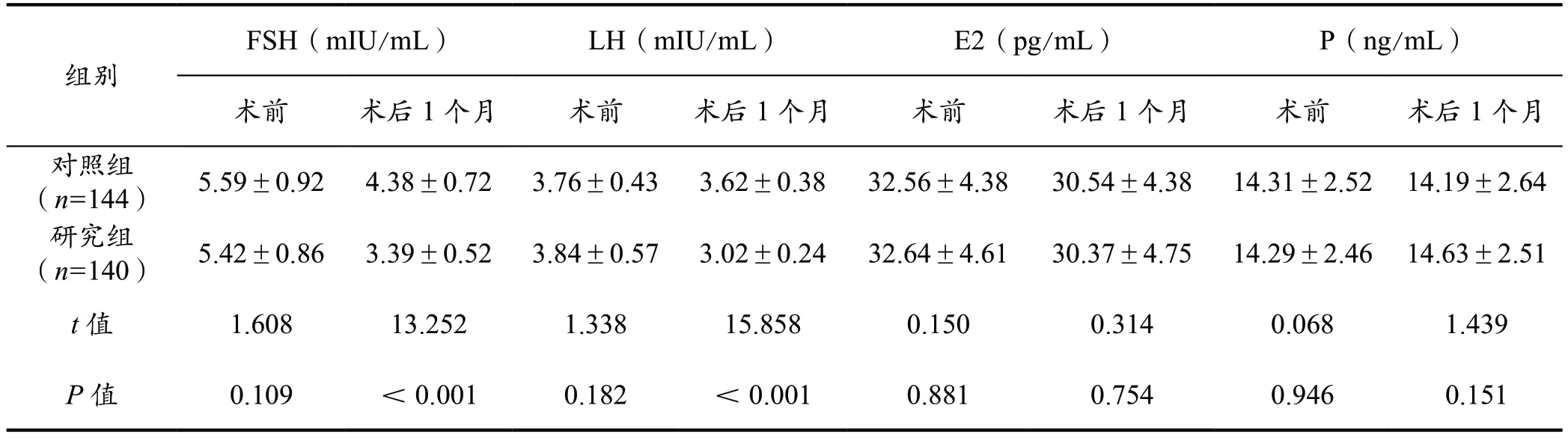
表1 性激素水平对比(±s)
组别FSH(mIU/mL) LH(mIU/mL) E2(pg/mL) P(ng/mL)术前 术后1 个月 术前 术后1 个月 术前 术后1 个月 术前 术后1 个月对照组(n=144) 5.59±0.92 4.38±0.72 3.76±0.43 3.62±0.38 32.56±4.38 30.54±4.38 14.31±2.52 14.19±2.64研究组(n=140) 5.42±0.86 3.39±0.52 3.84±0.57 3.02±0.24 32.64±4.61 30.37±4.75 14.29±2.46 14.63±2.51 t 值 1.608 13.252 1.338 15.858 0.150 0.314 0.068 1.439 P 值 0.109 <0.001 0.182 <0.001 0.881 0.754 0.946 0.151
2.2 子宫内膜厚度及月经量对比
术前两组子宫内膜厚度及月经量对比差异无统计学意义(P>0.05),术后1 个月研究组子宫内膜厚度及月经量低于对照组(P<0.05),见表2。
表2 子宫内膜厚度及月经量对比(±s)
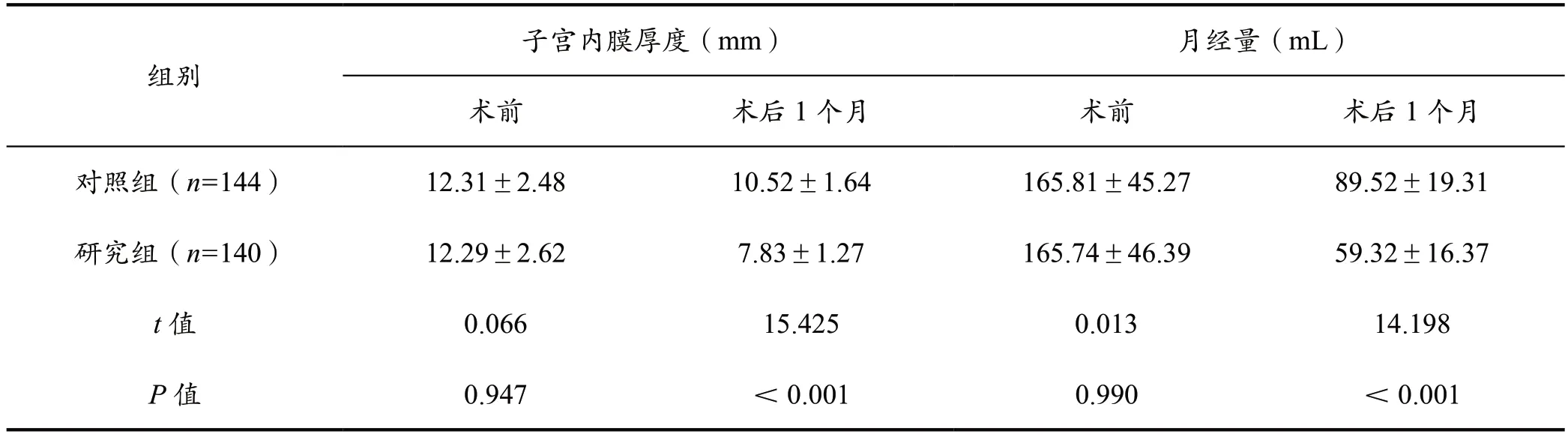
表2 子宫内膜厚度及月经量对比(±s)
子宫内膜厚度(mm) 月经量(mL)术前 术后1 个月 术前 术后1 个月对照组(n=144) 12.31±2.48 10.52±1.64 165.81±45.27 89.52±19.31研究组(n=140) 12.29±2.62 7.83±1.27 165.74±46.39 59.32±16.37 t 值 0.066 15.425 0.013 14.198 P 值 0.947 <0.001 0.990 <0.001组别
2.3 预后情况对比
研究组并发症发生率及复发率低于对照组(P<0.05),见表3。
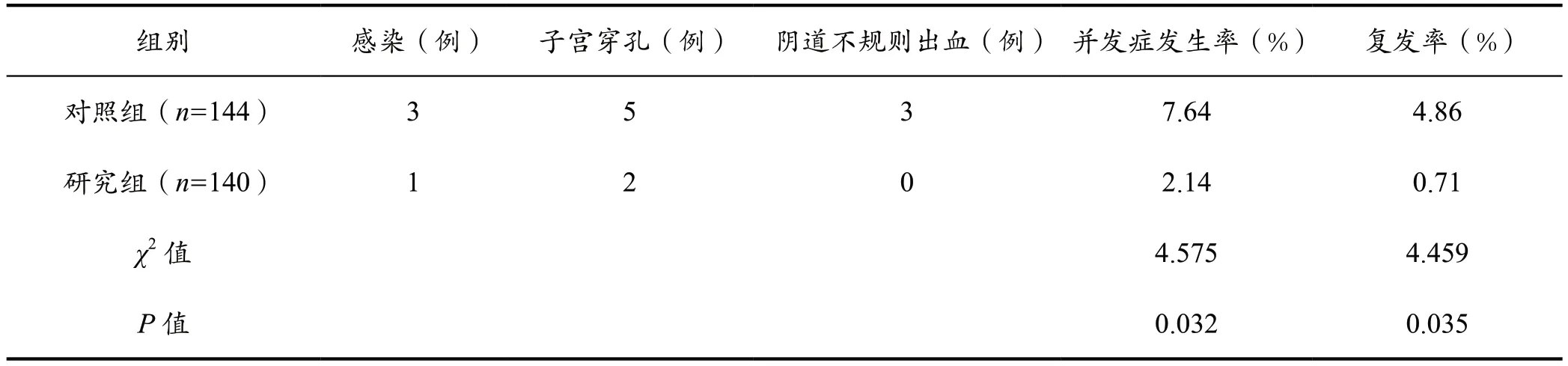
表3 预后情况对比
2.4 生活质量对比
术前两组WHOQOL-100 评分对比差异无统计学意义(P>0.05),术后1 个月研究组WHOQOL-100 评分高于对照组(P<0.05),见表4。
表4 生活质量对比(分,±s)
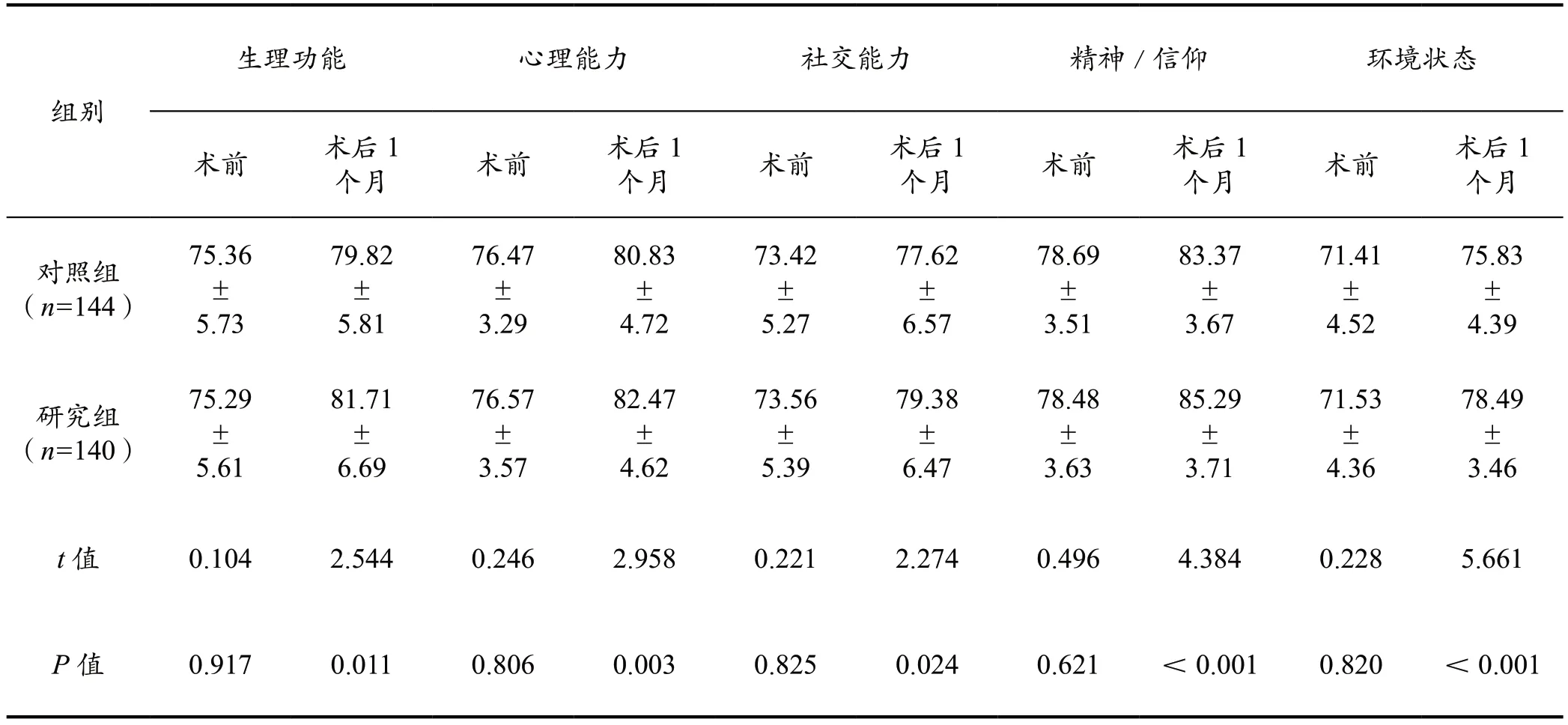
表4 生活质量对比(分,±s)
生理功能 心理能力 社交能力 精神/信仰 环境状态组别术前 术后1个月 术前 术后1个月 术前 术后1个月 术前 术后1个月 术前 术后1个月对照组(n=144)研究组(n=140)75.36±5.73 75.29±5.61 79.82±5.81 81.71±6.69 76.47±3.29 76.57±3.57 80.83±4.72 82.47±4.62 73.42±5.27 73.56±5.39 77.62±6.57 79.38±6.47 78.69±3.51 78.48±3.63 83.37±3.67 85.29±3.71 71.41±4.52 71.53±4.36 75.83±4.39 78.49±3.46 t 值 0.104 2.544 0.246 2.958 0.221 2.274 0.496 4.384 0.228 5.661 P 值 0.917 0.011 0.806 0.003 0.825 0.024 0.621 <0.001 0.820 <0.001
3 讨论
子宫内膜息肉是一种常见的妇科疾病,主要由内分泌失调和炎症刺激引起,可导致月经不调、阴道不规则流血等症状[7]。临床上,对于小于1 cm 且无异常出血的息肉,可不予治疗,但持续存在或大于1 cm 的息肉需手术治疗[8]。宫腔镜子宫内膜息肉电切术是治疗该种疾病的常用术式,手术过程中,医生将宫腔镜插入宫腔内,通过电视屏幕观察宫腔内情况,并用电切环将息肉切除[9]。该手术过程简单,能够精准定位并完整切除息肉,避免误伤周围组织。且手术创伤小,术后恢复较快,对生育功能影响较小[10]。同时,该手术安全性高,并发症风险低。但息肉形成与多种因素有关,包括慢性炎症刺激、内分泌失调、遗传因素等。即使通过手术切除了息肉,病因仍然存在,易导致息肉再次生长[11]。
左炔诺孕酮宫内缓释系统也称曼月乐环,是一种新型避孕药物,其原理为每天缓释20 μg 左炔诺孕酮,使宫颈黏液变黏稠,阻止精子及细菌进入子宫,子宫内膜在孕激素的作用下会变薄,从而阻止受精卵着床[12]。该系统在宫腔内主要发挥局部孕激素作用。本次研究将其应用于子宫内膜息肉术后辅助治疗中,结果显示,术前两组各项性激素指标水平对比差异无统计学意义(P>0.05),术后1 个月,研究组FSH 水平为(3.39±0.52)mIU/mL,LH 水平为(3.02±0.24)mIU/mL,均低于对照组(P<0.05);术前两组子宫内膜厚度及月经量对比差异无统计学意义(P>0.05),术后1 个月,研究组子宫内膜厚度及月经量低于对照组(P<0.05);研究组并发症发生率及复发率低于对照组(P<0.05);术前两组WHOQOL-100 评分对比差异无统计学意义(P>0.05),术后1 个月,研究组WHOQOL-100 评分高于对照组(P<0.05)。这表明该系统在临床治疗中存在积极作用,能够改善患者性激素水平,并降低子宫内膜厚度,减少月经量,且并发症发生率及复发率较低,从而能够提高患者生活质量。究其原因,是左炔诺孕酮宫内缓释系统通过持续释放左炔诺孕酮,使子宫内膜处于长期作用下,从而抑制子宫内膜细胞增殖[13]。子宫内膜变薄可减少月经量,缓解痛经等症状[14]。左炔诺孕酮能够调节内分泌状态,从而缓解子宫内膜息肉症状,这种调节作用不仅局限于子宫局部,还对全身内分泌系统产生影响。此外,左炔诺孕酮宫内缓释系统还具有可逆性强、对卵巢功能影响小等优点[15-16]。对于有生育要求的女性来说是一种安全有效的治疗方法[17]。在吴珊的[18]研究中,观察组FSH 水平为(3.57±0.49)mIU/mL,LH 水平为(3.01±0.16)mIU/mL,均低于对照组(P<0.05),该项结果与本文相符。
综上,行宫腔镜子宫内膜息肉电切术患者,术后辅以左炔诺孕酮宫内缓释系统治疗能够改善性激素水平,降低子宫内膜厚度,减少月经量,降低并发症的发生率及病情的复发率,提高患者的生活质量。

