雷贝拉唑联合曲昔匹特治疗十二指肠溃疡的疗效及对患者胃肠激素、炎性因子和氧化应激的影响
陆肇民 赵亮鉴 王晨力 李政芪 刘 娟 江苏省张家港市第二人民医院消化内科 215600
十二指肠溃疡(Duodenal ulcer,DU)是胃液消化作用引起的十二指肠黏膜的炎性缺损,为消化性溃疡的常见类型[1],以男性患者居多,且随着社会经济的不断发展,生活、工作节奏加快,不良作息习惯(如吸烟、酗酒、熬夜等),精神紧张焦虑等,其发病率有逐步增长趋势。DU发病原因复杂,包括胃酸分泌过多、幽门螺杆菌(Helicobacter pylori,Hp)感染、饮食、遗传等[2],患者常以慢性、周期性、节律性上腹部疼痛为主要表现,病程迁延,反复发作,未及时治疗时可形成严重的并发症,如穿孔(溃疡深大)、出血(溃疡侵及血管)、幽门梗阻等,危害极大。目前,临床对于DU的治疗,常规使用以质子泵抑制剂(PPI)为主抑酸,联合黏膜保护剂,并辅以Hp根除治疗[3]。但何种药物组合方案对患者获益最大,一直是临床研究的热点。在此背景下,本文探讨了雷贝拉唑联合曲昔匹特治疗DU的疗效及对患者胃肠激素、炎性因子和氧化应激的影响,报道如下。
1 资料和方法
1.1 一般资料 选择2020年1月—2022年12月我院收治的78例DU患者,根据治疗方案不同分为雷贝拉唑组和联合组,各39例。雷贝拉唑组中男29例,女10例;年龄19~61岁,平均年龄(44.96±13.83)岁;病程6个月~6年,平均病程(2.62±1.06)年;溃疡类型:单发22例,多发17例;溃疡最大直径0.5~2.1cm,平均最大直径(1.15±0.39)cm。联合组中男28例,女11例;年龄21~59岁,平均年龄(45.17±12.64)岁;病程4个月~5年,平均病程(2.53±1.12)年;溃疡类型:单发21例,多发18例;溃疡最大直径0.4~2.2cm,平均最大直径(1.17±0.44)cm。两组一般资料比较无明显差异(P>0.05)。
1.2 纳入及排除标准 纳入标准:(1)经临床表现、胃镜和病理检查等确诊的活动期DU患者(内镜下溃疡分期为A1、A2);(2)入选前至少4周内未使用过PPI、H2受体拮抗剂(H2-RA)、胃黏膜保护剂等治疗溃疡的药物;(3)依从性好;(4)自愿参与本研究,并签署知情同意书。排除标准:(1)胃镜诊断为非活动期DU,或合并其他消化系统疾病;(2)存在出血、幽门梗阻、穿孔等严重并发症;(3)有明确降低胃酸的手术史,如消化管切除术、迷走神经切除术;(4)伴有心血管、肝、肾、造血系统等严重原发性疾病。
1.3 治疗方法 雷贝拉唑组:口服雷贝拉唑(山东新华制药股份有限公司,国药准字H20080683),20mg/次,2次/d。联合组:在雷贝拉唑组基础上加服曲昔匹特(湖北潜江制药股份有限公司,国药准字H20010356),100mg/次,2次/d。两组均连续治疗4周。
1.4 观察指标
1.4.1 疗效判定:(1)治愈:患者自觉症状消失,胃镜示溃疡灶及周围炎症消失或瘢痕生成;(2)显效:溃疡愈合,但周围仍有炎症;(3)有效:溃疡直径减少50%以上,症状有所缓解;(4)无效:未达上述标准。总有效率=(治愈+显效+有效)例数/总例数×100%。
1.4.2 实验室指标:分别于治疗前、疗程结束后采用ELISA法检测胃泌素-17(G-17)、胃动素(MTL)和胃蛋白酶原-Ⅰ(PG-Ⅰ)等胃肠激素指标,同时检测C-反应蛋白(CRP)、白介素-6(IL-6)和肿瘤坏死因子-α(TNF-α)等炎性因子水平,以及丙二醛(MDA)、超氧化物歧化酶(SOD)和谷胱甘肽过氧化物酶(GSH-Px)等氧化应激指标。
1.4.3 不良反应:观察服药期间的不良反应,包括恶心呕吐、头晕头痛、血压不稳等。
1.4.4 复发情况:随访6个月,复查胃镜,统计复发情况。

2 结果
2.1 两组临床疗效比较 联合组治疗总有效率为97.44%,显著高于雷贝拉唑组的79.49%(χ2=4.522,P=0.033<0.05),见表1。
三是“好教育进行时”促进了品牌学校建设和质量提升,一座城市、一个地区的好教育总是由众多品牌学校支撑的,这几年,广州市、区两级管辖的名牌学校越来越多,内涵不断丰富,风格愈加凸显。
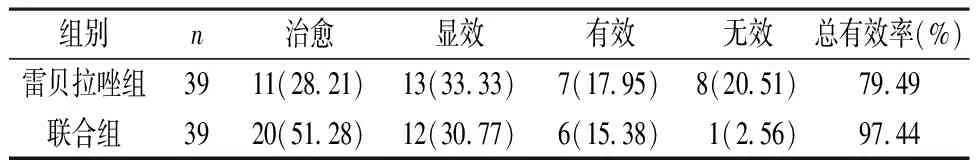
表1 两组临床疗效比较[n(%)]
2.2 两组胃肠激素指标比较 相较于治疗前,治疗后两组G-17和PG-Ⅰ明显降低、MTL显著升高(P<0.05),而联合组改善幅度较雷贝拉唑组更大,差异有统计学意义(P<0.05),见表2。
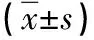
表2 两组胃肠激素指标水平比较
2.3 两组炎性因子水平比较 治疗后,两组血清CRP、IL-6和TNF-α水平均较治疗前明显降低,而联合组降低幅度显著大于雷贝拉唑组(P<0.05),见表3。
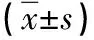
表3 两组血清炎性因子水平比较
2.4 两组氧化应激指标比较 治疗后,联合组SOD和GSH-Px明显高于雷贝拉唑组,而MDA显著低于雷贝拉唑组(P<0.05),见表4。
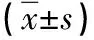
表4 两组氧化应激指标比较
2.5 两组不良反应及复发情况比较 两组不良反应发生率比较无明显差异(P>0.05);随访6个月,联合组复发率低于雷贝拉唑组,有统计学差异(P<0.05),见表5。

表5 两组不良反应及复发情况比较[n(%)]
3 讨论
DU为消化系统的常见病、多发病,且男性发病率高于女性,典型症状为空腹时上腹痛,也可表现为泛酸、嗳气、腹胀等多种症状,严重时可出现呕血与黑便,若治疗不及时,有可能出现溃疡大出血,甚至危及生命[4]。目前认为,DU的发生是攻击因子(高胃酸和胃蛋白酶、Hp感染、药物、社会心理因素等)和防御因子(黏膜屏障、黏膜血流、上皮再生能力等)相互对抗失调的结果[5],其中患者自身胃酸分泌过多是导致DU的决定性因素,当机体胃肠道酸碱环境失衡后,其肠壁黏膜的防御机制会受到相应影响,当胃排空后,其对胃酸的抑制能力减弱,则可能引发溃疡。因此,抑酸治疗是DU药物治疗的基本方法,包括抗酸药物、H2-RA、PPI三大类,其中以PPI最为常用。PPI治疗DU的主要机制是通过抑制壁细胞上的H+-K+-ATP酶、阻断胃酸分泌的最后通道,减少胃酸和胃蛋白酶对黏膜的损伤[6]。
雷贝拉唑作为第二代PPI类抑酸药,其有效克制了第一代PPI存在的抑酸不持久、药物起效慢、夜间反跳等不足,且对细胞色素P450(CYP)、CYP2C19代谢依赖性较低,能快速、高效、持久的抑制胃酸[7],而胃酸分泌的降低可显著抑制Hp活性,促进溃疡愈合,达到治疗目的。同时,雷贝拉唑经非酶途径代谢,与其他药物的相互影响很少,安全性较高。但近年研究证实,单用雷贝拉唑治疗DU的效果不尽如人意,且治疗后复发率较高,建议联用胃黏膜保护剂。曲昔匹特是一种新型的防御因子治疗剂,它对于胃酸的分泌没有影响,但可增强胃黏膜的防御因子,促进黏膜的再生,并可与溃疡底部的胶原纤维进行联合,有效修复肠胃部的结构和功能,加快创面愈合[8];同时,改善溃疡部位黏膜的血液循环和代谢,使胃黏膜组织成分正常化。此外,曲昔匹特可提高胃黏膜的黏多糖量,抑制抗炎药物导致的黏多糖减少现象,有效保护胃黏膜。本研究将雷贝拉唑曲昔匹特联合用于DU的临床治疗,结果显示:联合组治疗总有效率显著高于雷贝拉唑组,而半年复发率明显低于雷贝拉唑组(P<0.05)。提示,两药联合可明显提高治疗效果,减少疾病复发,具有协同治病作用。同时,两组不良反应总发生率比较无明显差异(P>0.05),可见二者联合并未增加不良反应发生率,安全性良好。
现已证实,炎症反应、氧化应激损伤在DU发生、发展中起着重要作用[10]。DU发生后,由肠道菌群生成的脂多糖可直接活化黏膜固有层的吞噬细胞,启动自身免疫—炎症反应,诱导TNF-α等炎症介质的大量释放,破坏血管系统和肠黏膜屏障,这些炎症介质又可激活辅助性T细胞等而进一步诱导IL-6等炎症因子的释放,产生级联反应,加重DU病情。CRP属于一种急性期反应物,在临床上常被用作检测炎性反应以及免疫防御功能的标志物[11]。另外,在胃肠黏膜损伤过程中常伴有大量氧自由基生成,引起机体氧化应激反应,主要表现为抗氧化物质SOD、GSH-Px下降、促氧化应激指标MDA升高;持续的氧化应激反应加重胃黏膜损伤、加剧炎症反应,导致病情不断加重[12]。本文中,治疗后联合组血清CRP、IL-6和TNF-α水平及MDA亦明显低于雷贝拉唑组,而SOD、GSH-Px显著高于雷贝拉唑组(P<0.05)。可见,两药联用能够更好地缓解炎症及氧化应激反应,考虑与曲昔匹特具有抗炎、抗氧化等作用有关。
综上所述,雷贝拉唑联合曲昔匹特治疗DU的疗效确切,可改善胃肠激素,减轻机体炎症及氧化应激反应,降低疾病复发率,且安全性良好。

