透析相关舌淀粉样变1例
崔 鸢,刘晓燕,魏 娇,刘 杨,刘 青
淀粉样变是一种少见的由蛋白质代谢紊乱引起的全身多器官受累的综合征,由细胞外纤维蛋白沉积引起[1]。透析相关淀粉样变(dialysis-related amyloidosis,DRA)是长期血液透析患者较为严重的并发症,由β2-微球蛋白(beta 2-microglobulin,β2-M)于组织间沉积引起。DRA优先在肌肉骨骼组织中发生[2],最常引起骨关节病变[3]。本病例报道的是1例罕见的舌黏膜DRA。
1 病例报告
1.1 病史资料
患者,男,65岁,因“舌缘起白点伴进食刺激痛3个月”于2021年4月14日来我院口腔黏膜病科就诊,患者7年前起因尿毒症于外院行血液透析治疗至今(每周3次,每次4 h)。既往有高血压病史,否认其他系统性疾病,否认手术史、过敏史及家族史。
1.2 检查
专科检查双侧舌缘、舌腹大量白色颗粒样丘疹(图1a、b),舌活动度良好,视觉模拟量表 (visual analogue scale,VAS)评分:6分。组织病理检查:苏木精-伊红染色舌肌及间质均有粉染均质的淀粉样物质沉积,符合淀粉样变,内见散在多核巨细胞(图2a、b),刚果红染色阳性(图2c、d)。行实验室检查及辅助检查,血常规显示巨幼红细胞性贫血改变;肾功能:肌酐559 μmol/L↑(57~111 μmol/L),肾小球滤过率eGFR 8.4↓(>90 mL/(min·1.73 m2));血β2-M>10 000 ng/mL↑(<2 300 ng/mL),尿β2-M>2 500 ng/mL↑(<154 ng/mL)。超声示双肾实质受损慢性肾功不全声像图,双肾囊肿;CT示双肾萎缩并多发囊肿,左肾多发小结石;特殊感染检查、胸部CT、头颅CT、心脏超声均未见明显异常;骨髓穿刺及活检未见明显异常。
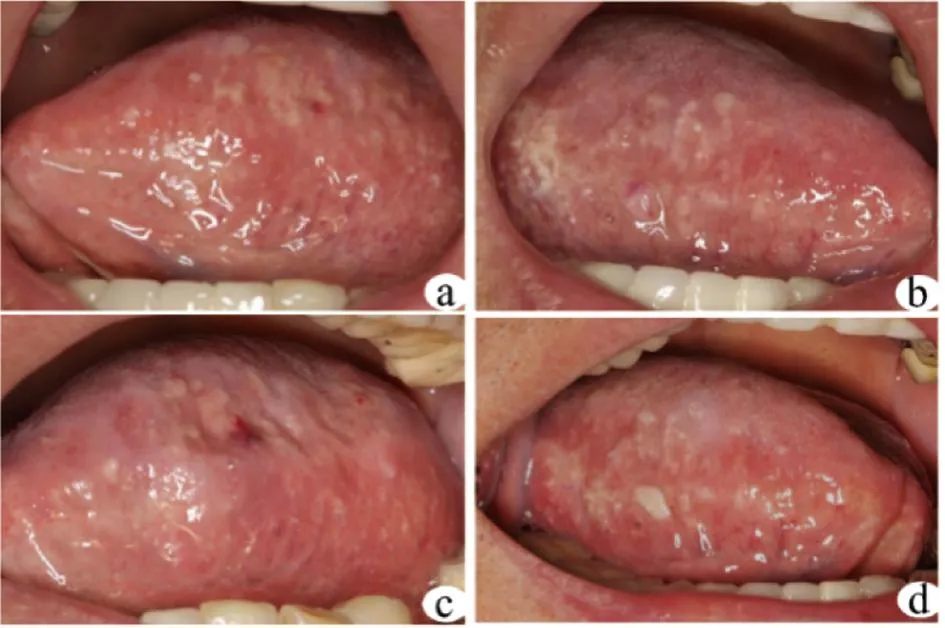
a、b:初诊口内照;c、d:复诊口内照。
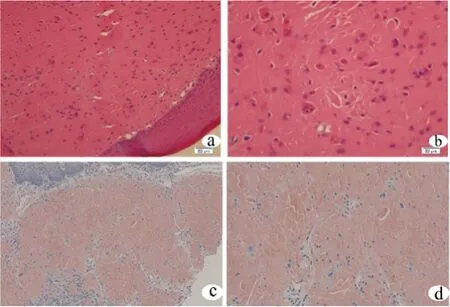
舌肌及间质均有粉染均质的淀粉样物质沉积,符合淀粉样变,内见散在多核巨细胞(a: ×20,b: ×40);刚果红染色阳性(c: ×20,d: ×40)。
1.3 诊断及治疗
诊断为舌淀粉样变(血液透析相关)。
治疗方案:①排除其他形式的全身性淀粉样变,排查其余器官受累; ②及时纠正原发病因,改善透析方式以减少β2-M聚集。现患者透析方式已改为高通量血液透析加血液灌流。③口腔治疗以局部改善症状为主,采用复方倍他米松注射液1 mL+2%利多卡因溶液1 mL双侧舌缘舌腹多位点封闭治疗。患者1个月后复诊,双侧舌缘、舌腹白色颗粒样丘疹减少(图1c、d),VAS评分下降为4分。半年后电话随访,舌缘舌腹病损稳定,疼痛未加重。
2 讨 论
口腔淀粉样变的临床表现复杂,约25%的系统性淀粉样变患者表现为巨舌[4],即舌体增大,质地变硬以及舌活动不便,影响进食和说话;也可表现为淡黄色或白色结节,广泛的紫色大疱样肿块[5]、瘀斑、丘疹或溃疡,经常累及口底、牙龈和颊黏膜[6]。淀粉样变的组织病理表现是可见淀粉样物质沉积,甲基紫和刚果红染色等呈阳性,其中刚果红染色是淀粉样变的最经典、最特异的检查手段[7]。
DRA是终末期肾脏病患者的一种严重并发症。DRA主要表现为骨关节病变,如腕管综合征、骨囊肿、骨关节病、破坏性脊柱关节病等[8-11],晚期也可出现其他系统受累[12]。DRA的发病机制是β2-M沉积于各组织间,引起关节和周围组织的病变[13]。
DRA的治疗原则是预防和延缓DRA发生,主要是降低血β2-M。成功的肾移植可以有效降低患者血浆中β2-M,但由于供体的缺乏,目前很难将其作为治疗DRA的首选方案[12]。高通量透析、高置换剂量的血液滤过、血液透析滤过、延长透析时间或者增加透析频率均可以显著清除β2-M,清除率可高达66%~70%[14-15],这些均可作为延缓DRA的有效方案。其次,要对症治疗。可以使用镇痛药物、非甾体类抗炎药和糖皮质激素来缓解DRA引起的疼痛[12]。
一直以来,关于口腔DRA的报道极为少见[16-21],国内关于口腔DRA的报道更为罕见。既往口腔DRA的报道均以舌部结节为主要表现,Matsuo等[22]在1997年统计了472例常规血液透析时间超过 10年的患者,其中8例发展为舌淀粉样变[22]。其余均是个案报道,在发现舌DRA后,改用Lixelle吸附柱[12]或改用高通量膜[16,19],或手术切除舌淀粉样结节[20],随访病情均较稳定。
口腔一旦确诊淀粉样变,可建议患者改善透析方式有效清除β2-M。口腔以对症治疗为主,本病例采用倍他米松注射液1∶1配比利多卡因注射液局部封闭治疗,缓解疼痛,此外,更重要的一点是要排查病因,排除其他形式的全身性淀粉样变,我们在此例患者确诊淀粉样变后,及时建议其行相关疾病筛查,排除梅毒、结核、骨髓瘤并行腹部彩超、心脏彩超,胸部、腹部及头颅CT等排除其余器官受累。
本文报告了1例罕见的由血液透析导致的舌淀粉样变,增加了对DRA发生机制方面的认识,也为口腔黏膜DRA的规范化诊疗提供了参考。

