DRG支付方式下脑出血患者住院费用影响因素分析
郑舒妮 黄晨璐 潘志刚
脑出血是指非外伤性脑实质内血管破裂引起的出血,在西方国家中,脑出血约占所有脑卒中的15%,我国脑出血的比例更高,占脑卒中的18.8%~47.6%[1]。并且根据《中国脑卒中防治报告2020》[2],2019年出血性脑卒中伤残调整寿命年(disability adjusted life year,DALY)为142/10万,远高于英国、美国、日本等发达国家同期水平;调查显示,发病3个月内脑出血的复发率为5.05%,发病1年内脑出血的复发率为11.65%,均高于脑梗死及蛛网膜下腔出血。在经济负担方面,2018年我国出血性脑卒中患者人均住费用为19 149元,相比2018年增长了125%[2]。可知,脑出血具有致死率、致残率、复发率高及疾病经济负担重的特点[3]。当前,疾病诊断相关分组(diagnosis related groups,DRG)已在全国各地开展试点工作,成为医改中重要的研究方向。迄今,已有多位学者在脑出血住院费用方面开展研究,以及DRG视角下关于其他疾病住院费用的研究,但仍缺乏DRG支付方式下脑出血的住院费用的影响研究[4-6]。
1 资料与方法
1.1 一般资料
以福建医科大学附属第二医院2021年9月—2023年6月的病例为研究对象。纳入标准:(1)福建医科大学附属第二医院的住院患者。(2)病案首页诊断编码(疾病分类代码国临版2.0)为I60~I62。排除标准:(1)病例资料、首页信息、诊断不明的病例。(2)项目不全、数据出现明显错误的病例。(3)住院天数极端值病例,指住院天数≤1 d或>60 d的病例。(4)住院费用极端值病例,指住院费用不足该C-DRG组费用标准1/2或住院费用超过该C-DRG组费用标准2倍的病例。(5)转院、死亡病例,指参保患者因转院或死亡中途退出治疗,住院时间少于48 h,住院费用低于该C-DRG组费用标准50%的病例。其中DRG支付方式正式实行前(2021年9月—2022年8月)脑出血住院患者544例,正式实行DRG支付方式后(2022年9月—2023年6月)脑出血住院患者243例。通过医院病案首页系统调取个人基本信息、住院天数、入院途径、住院费用、(含一般医疗服务费、一般治疗操作费、护理费、病理费等)以及除医保承担以外的自付金额等。
1.2 方法
参考《关于做好居民健康信息系统省级平台住院病案首页数据采集升级工作的通知》[7]和医院相关的制度—会计制度研究实际将各类费用分为6大类:(1)药品类(中成药费、中草药和西药费)。(2)综合医疗服务类(一般医疗服务护理费、一般治疗操作费和其他费用)。(3)治疗类(非手术治疗项目费和手术治疗费)。(4)诊断类(检查费用、病理诊断费、实验室诊断费、影像学诊断费和临床诊断项目费用)。(5)耗材类。(6)其他类(包括中医类、康复类、血液和血液制品类)。主要收集患者的基本信息、主要诊断、主要手术操作、住院次数、住院天数、手术前天数、参保类型、住院总费用及各分类费用,分析住院费用的结构、DRG分组的分组效果和影响住院费用的因素。
1.3 统计学处理
建立Excel数据库,并对原始数据进行筛选和处理。采用SPSS 26.0统计学软件进行数据分析。计量资料以(±s)表示,组间比较采用独立样本均数t检验;计数资料以n(%)表示,采用χ2检验。采用Kendall相关性分析进行单因素分析,筛选出可能影响住院费用的因素,采用多元线性回归方法建立回归模型。检验水准α=0.05。
2 结果
2.1 患者基本情况
2021年9 月—2023年6月共纳入病历787例,男性469例(57.69%);以中老年人为主,50~59岁病例占比最大(29.48%);入院途径以急诊为主(93.65%);平均住院天数(17.12±10.33)d,主要集中在10~14 d(27.31%)。见表1。
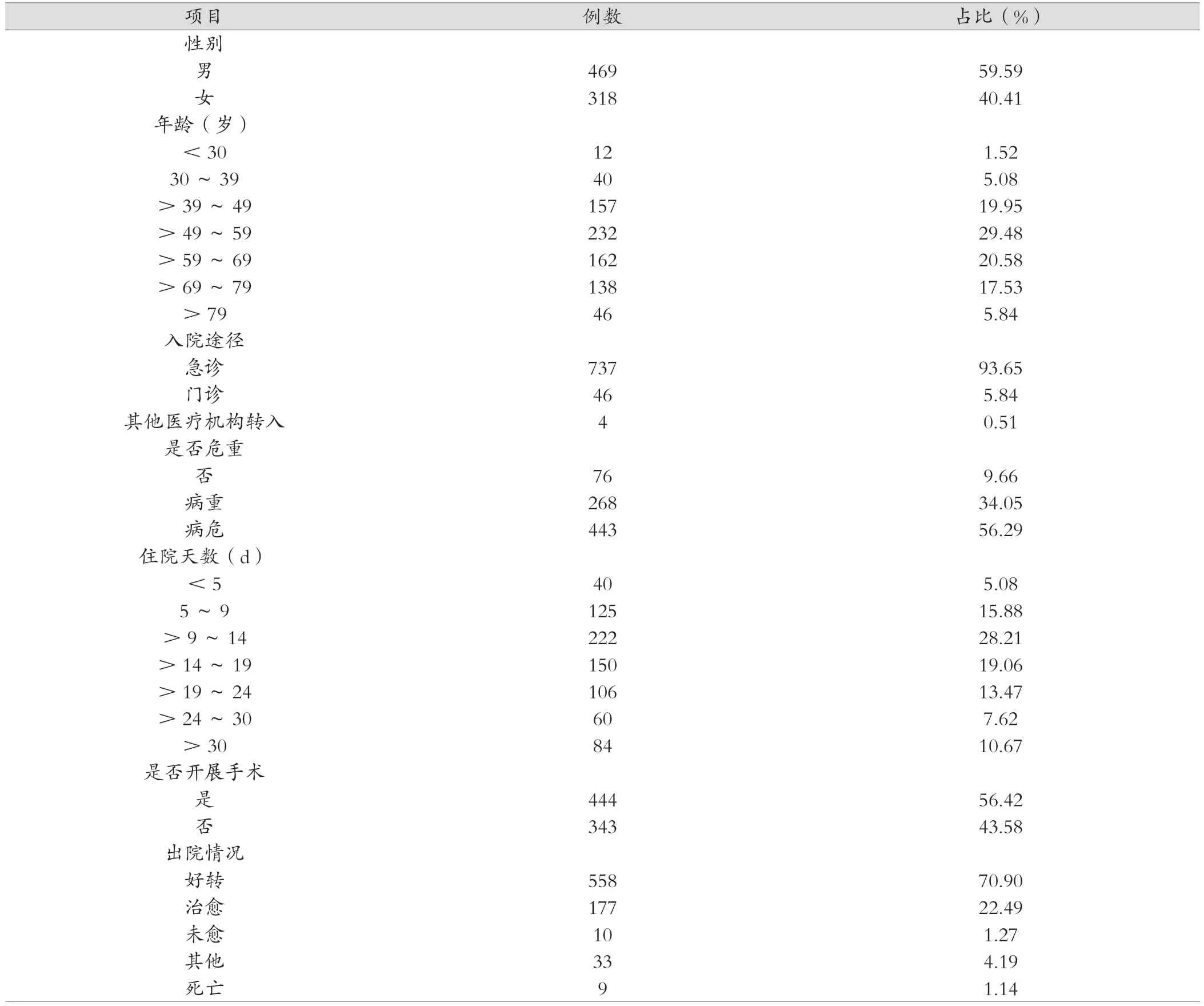
表1 787例脑出血患者基本情况
2.2 住院费用影响因素
本研究将自变量设为性别、年龄、入院途径、是否危重、住院天数、是否开展手术、出院情况,住院费用则作为因变量列入单因素分析。结果显示,除入院途径以外的自变量,包括患者的性别、是否危重、住院天数、是否开展手术、出院情况对住院费用的影响差异有统计学意义(P<0.05)。本研究还采用多元线性回归方法对住院费用进行多因素分析。结果显示,对住院费用影响最大的前4位因素是住院天数、是否开展手术、出院时已治愈以及住院时病重状态。见表2。
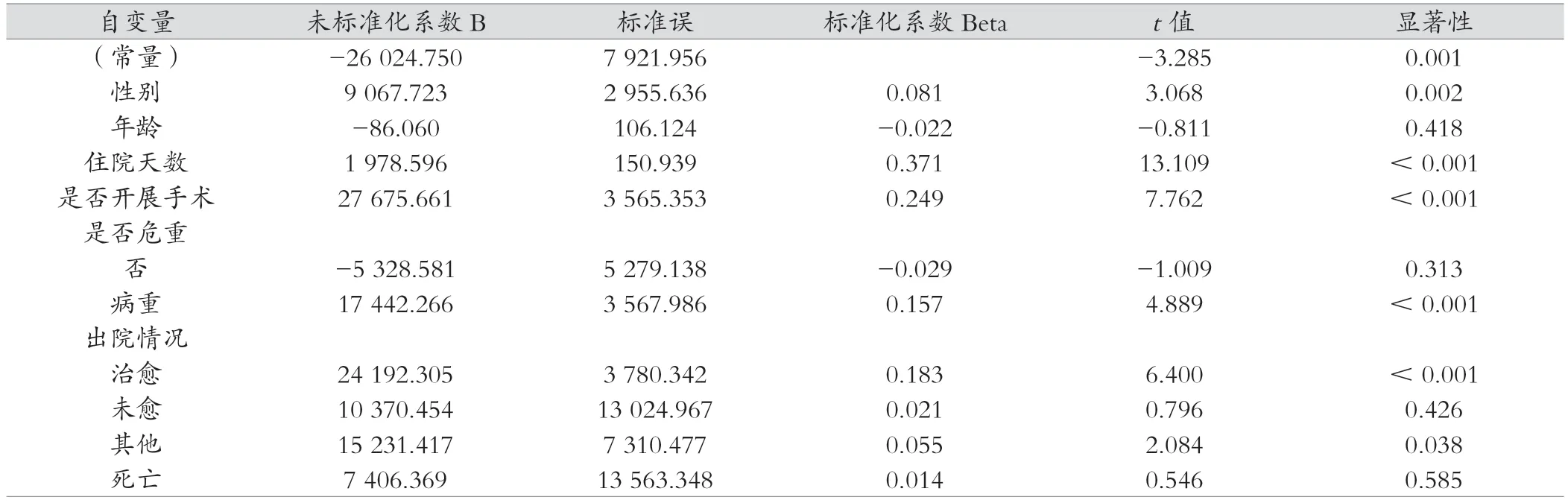
表2 影响住院费用的多元线性回归分析结果
2.3 住院总费用及构成
在实行DRG支付方式前,诊断编码为I60~I62的患者首页总费用均值为50 888.32元,其中自付金额为28 785.24元,占56.57%;在开展DRG支付方式后,首页总费用均值为37 573.23元,其中自付金额为15 673.70元,占41.72%。将首页总费用分为一般医疗服务费、一般治疗操作费、护理费、病理费、实验室诊断费、影像学诊断费、临床诊断费、非手术治疗费、手术治疗费、康复费、中医治疗费、西药费(含抗菌药物费用)、中成药费、输血费、凝血因子类制品费、检查一次性材料费、治疗一次性材料费、手术一次性材料费18个部分。DRG支付方式实行与否,组成部分平均费用最高的是手术一次性材料费,也是项目中占比最高的。见表3。
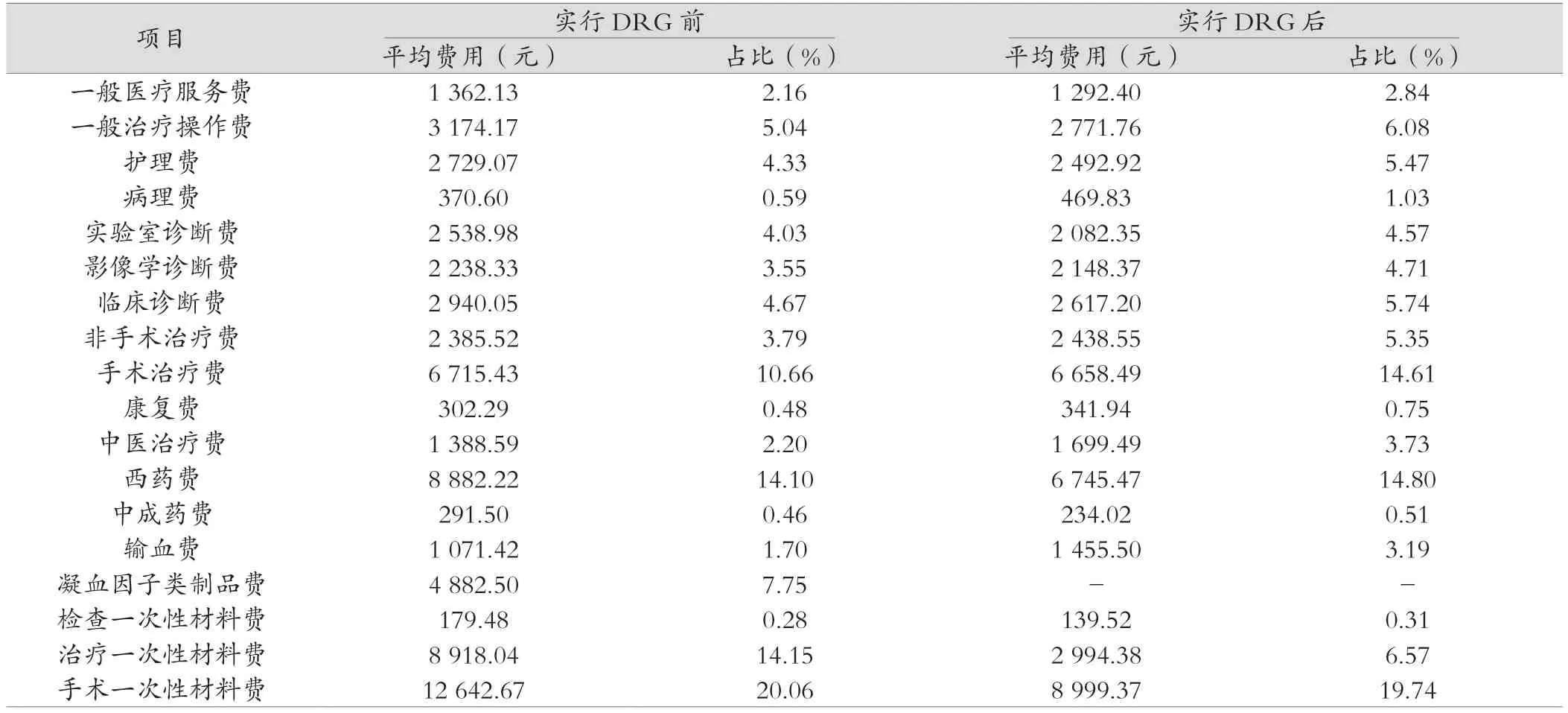
表3 脑出血患者住院费用构成
2.4 住院费用盈亏情况
诊断编码为I60~I62分别入组了21个DRG分组,其中7个组处于亏损状态,14个组处于盈利状态。A112B组亏损较明显,亏损的原因在于治疗成本较高,平均介入费用为125 605.71元,占总费用的82.12%。见表4。
3 讨论
3.1 DRG支付方式有效实现控费目标
本研究显示,DRG支付方式改革下,脑出血住院患者总费用及自付金额分别下降26.17%和45.55%,实现次均费用、个人负担“双降低”。DRG付费按照患者的临床诊断、治疗方式、并发症及转归等因素将患者纳入相应DRG分组,明确支付标准,“打包付费”,有效避免了“大处方、大检查”,减少一系列不必要的开支。相关研究也显示,DRG付费改革降低了脑卒中康复病例的住院费用[8-9]。
本研究显示,住院天数越长住院费用越高,这与之前的研究结果一致[10]。脑出血患者易出现偏瘫昏迷等情况,护理难度大,需延长住院天数开展临床护理观察;若出现并发症将进一步增加医疗检查、检验的次数,导致住院时间长,医疗费用增加[11]。相关研究表明,控制缩短平均住院日是优化脑梗死患者费用结构较好的对策之一[12]。目前DRG分组尚未将住院天数纳入DRG分组原则,可能造成患者住院天数过长,总费用超过该DRG分组2倍而无法入组相应DRG分组,导致经济负担增加,造成医院在医保补偿方面亏损,从而影响医院提高医疗服务质量。因此医保部门应考虑将住院天数纳入DRG分组标准。
3.2 DRG支付费用改革在调整结构上作用不明显
本研究显示,脑出血住院患者在一般医疗服务费、一般治疗操作费、实验室诊断费等劳务性费用的构成比上有小幅增长,但实际费用均有不同程度下降,不利于体现医务人员技术操作的劳动价值,需提高能够体现医疗价值的治疗费用的占比,以体现医务人员技术性劳务收入的实际价值,以提高医护人员的工作积极性以及保证医疗服务质量[13-14]。如何充分体现医护人员高技术含量的合理收费条目和减少急诊抢救收费盲区也是DRG支付方式下临床工作面临的问题之一[15]。
3.3 脑出血患者住院金额高,费用差距大
本研究显示,实行DRG支付方式改革前,脑出血患者住院费用平均费用为50 888.32元,最低为1 504.89元,最高为393 347.15元;实行DRG支付方式改革后,脑出血患者住院费用平均费用为37 573.23元,最低为3 505.91元,最高为222 017.59元,费用差距明显。其中,一次性耗材在总费用中占比高,是脑出血手术患者的大部分支出。脑出血患者术中采用的一次性耗材多为高值耗材,且尚未纳入集采目录,单价高,报销比例低。因此医疗机构进行控费时,应进一步调整费用结构,减少不必要的医药、耗材、检查等支出,从而科学合理降低脑出血患者住院费用。
3.4 DRG支付费改革推动医院结余盈利
DRG收付费改革还承担着“提高医院管理水平,提升医疗救治能力”的作用。本研究显示,DRG支付方式下脑出血住院患者总体上为盈利状态。因为一方面DRG支付方式通过打包付费的方式引导医院开展精细化管理,控制非必要检查,降低药品耗材成本;另一方面,脑出血患者手术难度大,权重高,定价高[16]。当医保支付定额超过医疗费用时,结余由医方自理,有利于激励三级医院加强急危重症救治能力,实现分级诊疗目标;但当出现医疗费用超过医保定额的标准过多时,那么医疗机构不得不承担亏损的部分,可能会造成医疗机构对患者有所筛选或降低医疗服务质量保证不亏损状态,因此医保部门应综合考虑医疗服务质量、医疗服务价格、医保支付能力、患者个人经济负担等因素,使DRG收付费标准向实际成本靠近,使患者、医院、医师及医保多方能实现收益平衡[11]。
综上所述,实行DRG支付费改革后,脑出血住院患者平均住院费用有明显降低,有效实现控费目标,改革成效明显;DRG支付方式下对住院费用影响最大的前4位因素是住院天数、是否手术、出院时已治愈以及住院时病重状态,DRG支付方式医疗机构应注意缩短住院天数,合理提高体现医疗价值的治疗费用占比,减少不必要的医药、耗材、检查等支出;同时在DRG支付方式下,脑出血相关DRG分组呈盈利状态。

