经方洗胃治疗结直肠癌术后胃瘫临床观察 *
吴旸洋
(九江市中医医院肛肠科,江西 九江 332000)
术后胃瘫综合征(Postsurgical gastroparesis syndrome,PGS)是指以术后胃排空障碍、胃流出道非机械性梗阻为主要征象的一种胃动力紊乱综合征,简称胃瘫,是腹部手术后常见的早期并发症。PGS的发生机制尚未明确,目前尚没有临床试验证据指导使用什么药物方案治疗胃瘫。依据临床经验,促胃动力药可能有助于控制恶心和呕吐症状,但无循证医学研究结果支持,而手术治疗也并非对所有胃瘫患者有效。近年来,中医药在PGS治疗中取得较好效果,逐渐被众多医家认可。结直肠癌术后胃瘫有着肿瘤的特殊性,治疗时应给予温热药,注重护脾胃、温通行气、行瘀导滞。在辨证论治的基础上,如何选择最适合的方法进行治疗,是使药物发挥作用的保障。九江市中医医院临床运用枳实消痞丸治疗结直肠癌术后胃瘫多年,已取得一定的临床效果。本研究采用枳实消痞丸洗胃治疗PGS,分析比较其临床效果,现报道如下。
1 资料与方法
1.1 一般资料选取九江市中医医院2022年7月—2022年12 月肛肠科门诊及住院部的60 例患者为研究对象,按随机原则分成治疗组和对照组,各30例。治疗组男13例,女17 例,年龄18~70 岁,平均年龄(57.54±6.87)岁。对照组男16 例,女14 例,年龄18~70 岁,平均年龄(56.37±8.53)岁。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准西医诊断标准:首先须排除引起胃肠梗阻的机械性因素,避免贻误需要解除梗阻的手术时机。国际尚没有统一的PGS 诊断标准,国内研究多采用复旦大学附属中山医院秦新裕等[1]提出的诊断标准,即经一项或多项检查显示胃无明显流出道机械性梗阻,但有胃潴留;胃引流量>800 mL/d,且持续>10 d;无明显水电解质和酸碱平衡紊乱;无引起胃瘫的基础疾病,如甲状腺功能减退、糖尿病等;近期没有使用影响平滑肌收缩的药物史。
中医诊断标准:参考人民卫生出版社“十二五”规划教材《方剂学》[2],主症为腹痛腹胀、胸闷、恶心呕吐、纳差;次症为疲乏、口苦口干、烦闷、手足不温;舌脉象为舌淡红、苔白腻,脉弦细。具备主症2 项、次症1 项(或主症1 项加次症2 项),符合舌脉即可诊断为脾虚气滞、虚实夹杂证。
1.3 入选标准纳入标准:(1)年龄18~70岁;(2)确诊结直肠癌,未接受放化疗及靶向治疗;(3)术前评估无明显异常,行结直肠癌根治术,术后无严重并发症。
排除标准:(1)既往有腹部手术史;(2)术前病情复杂,并发机械性肠梗阻、感染等;(3)术中探查无法行肠癌根治术,仅行姑息性手术;(4)术后出现大出血、严重肠梗阻、肠外瘘、腹腔感染等;(5)不接受中药治疗;(6)有基础疾病影响观察指标,如血液系统病、晚期肿瘤等。
1.4 治疗方法两组均禁食、持续胃肠减压,连续观察治疗4周。
1.4.1 治疗组予枳实消痞丸洗胃,组方:枳实15 g,厚朴12 g,黄连6 g,法半夏9 g,干姜9 g,肉桂4 g,炒麦芽6 g,白术10 g,人参12 g,茯苓6 g,炙甘草6 g,陈皮9 g,砂仁6 g,木香6 g,丹参10 g。由九江市中医医院制剂室采用煎药机密封沸腾混煎成袋装合剂,每袋100 mL,每剂2袋。洗胃,每次100 mL,每日2次。
1.4.2 对照组予枸橼酸莫沙必利片(鲁南贝特制药有限公司,国药准字H19990317,规格:5 mg)口服,每次5 mg,每日3 次。该药属5-羟色胺(5-HT)4 受体激动剂,通过促进乙酰胆碱的释放,增强胃肠蠕动,为增强胃肠动力药。
1.5 观察指标对比两组治疗前后的临床疗效、胃瘫缓解率、胃瘫症状积分、胃液引流量、胃管留置时间及血清神经降压素(NT)含量。
1.5.1 临床疗效判定标准参照《中医病证诊断疗效标准》[3],痊愈:大便已解,胃管拔除,腹胀消失,无恶心呕吐,肠鸣音每分钟3~5次;好转:大便已解,胃管拔除,腹胀减轻,稍有恶心呕吐,肠鸣音每分钟2~3次;无效:腹胀无缓解,恶心呕吐,大便未解,肠鸣音每分钟0~1 次,仍需胃肠减压。总有效率=(痊愈+好转)例数/总例数×100%。
1.5.2 胃瘫缓解率判定标准:痊愈:腹部症状、体征消失,夹闭胃管观察36 h 无不良反应,上消化道造影证实胃蠕动良好;显效:腹部症状、体征改善,夹闭胃管观察36 h 仍有轻度腹胀,上消化道造影证实胃蠕动弱;无效:腹部症状体征无改善,夹闭胃管观察4~6 h 出现腹胀、恶心呕吐等症状。总有效率=(痊愈+显效)例数/总例数×100%。
1.5.3 胃瘫症状积分参照《中药新药临床研究指导原则》[4]的症状分级量化标准,无症状(0 分):无腹胀腹痛、恶心呕吐和反酸症状;轻症状(1 分):偶有腹胀,腹部轻微、偶发隐痛,偶有恶心,轻度反酸;中症状(2分):腹胀较重,每日达6 h,腹部胀痛每日发作数次,时有恶心,偶有呕吐,时有反酸;重症状(3 分):整日腹胀,腹部剧痛或绞痛,反复发作,伴有呕吐、剧烈反酸。
1.5.4 胃液引流量观察记录第1、3、7、9、14、21、28天胃液引流量。
1.5.5 胃管留置时间观察记录胃管留置时间。
1.5.6 血清NT含量分别于治疗前后抽取患者血清检测NT,并随机抽取30例健康人血清参照比较。
1.6 统计学方法应用SPSS 22.0 软件进行统计学分析,计数资料以率(%)表示,行x2检验;计量资料以(±s)表示,行t检验。P<0.05 为差异有统计学意义,P<0.01为差异有显著统计学意义。
2 结果
2.1 临床疗效对照组总有效率为100.00%(30/30),高于对照组的93.33%(28/30),差异有统计学意义(P<0.01)。见表1。

表1 两组直肠癌术后PGS患者临床疗效比较
2.2 胃瘫缓解率治疗后,治疗组胃瘫缓解率为93.33%(28/30),优于对照组的80.00%(24/30),差异有统计学意义(P<0.01)。见表2。

表2 两组直肠癌术后PGS患者胃瘫缓解率比较
2.3 胃液引流量治疗后,治疗组的第3、7、9 天胃液引流量低于对照组,差异均有统计学意义(P<0.01),提示治疗组改善效果更佳。见表3。
表3 两组直肠癌术后PGS患者不同时间点胃液引流量比较 (± s,mL)

表3 两组直肠癌术后PGS患者不同时间点胃液引流量比较 (± s,mL)
组别对照组治疗组P值例数30 30第1天300.12±1.59 310.26±1.21>0.05第3天155.08±0.93 100.14±0.42<0.01第7天70.06±0.37 40.10±0.26<0.05第9天40.22±0.14 10.04±0.05<0.05第14天15.16±0.13 5.02±0.07>0.05第21天5.01±0.02 0>0.05第28天00>0.05
2.4 胃瘫症状积分治疗后,治疗组胃瘫症状积分低于对照组,差异有统计学意义(P<0.01)。见表4。
表4 两组直肠癌术后PGS患者胃瘫症状积分比较(± s,分)
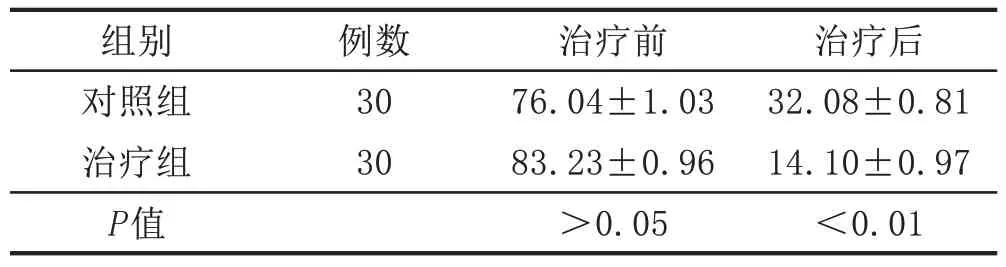
表4 两组直肠癌术后PGS患者胃瘫症状积分比较(± s,分)
组别对照组治疗组P值例数30 30治疗前76.04±1.03 83.23±0.96>0.05治疗后32.08±0.81 14.10±0.97<0.01
2.5 胃管留置时间治疗后,治疗组胃管留置时间(16.00±0.88)d 短于对照组的(22.00±1.21)d,症状改善效果更佳,差异有统计学意义(P<0.05)。
2.6 血清NT值治疗前,两组血清NT值均高于正常人组,差异均有统计学意义(P<0.05);两组间血清NT值比较,差异无统计学意义(P>0.05)。
治疗后,治疗组血清NT值降低较对照组更明显(P<0.05),且两组血清NT 值均低于正常人组,差异均有统计学意义(P<0.01)。见表5。
表5 两组直肠癌术后PGS患者治疗前后与正常人血清NT值比较 (± s,pg/mL)

表5 两组直肠癌术后PGS患者治疗前后与正常人血清NT值比较 (± s,pg/mL)
注:与正常人组比较,1)P<0.05,2)P<0.01;与对照组比较,3)P>0.05,4)P<0.05。
治疗后26.03±1.46 24.48±1.132)22.04±0.392)4)组别正常人组对照组治疗组例数30 30 30治疗前26.03±1.46 30.48±0.951)29.95±1.241)3)
3 讨论
PGS 是指以术后胃排空障碍、胃流出道非机械性梗阻为主要征象的一种胃动力紊乱综合征,简称胃瘫,是腹部术后常见的早期并发症。据国内外报道[5,6],其发生率为5%~13%。术后胃瘫是最常见的胃瘫,常与迷走神经切断术或迷走神经受损相关;也有研究[7]显示,手术创伤可能破坏了胃与远端消化道间的某种反馈式调节,从而诱发胃的排空障碍。然而腹部手术对胃肠道的干扰是不可避免的。PGS会导致患者术后营养摄取障碍、恢复时间延长、医疗费用增加,还可诱发其他并发症,甚至危及生命[8]。目前,国际上进行了一系列研究,发现很多影响因素和系统都涉及了胃肠动力的调节。
胃肠激素与胃肠功能有很大关系,胃肠道的许多功能都是由这些胃肠激素调节的。NT是近年来新发现的胃肠激素中的代表,广泛分布于脑、胃肠道及其他组织中,由肠道N细胞分泌,能够抑制胃肠运动,对黏膜细胞具有保护作用。这些作用是通过迷走神经、调节肽等多种途径介导的。研究[9]表明,NT对胃肠道运动的调节是多种多样的,能够减少胃的蠕动、降低食管下括约肌的压力;还可以增强十二指肠、空肠的运动幅度、增强近端结肠的逆蠕动等。伴有腹部症状的消化不良患者的血浆NT水平与餐后胃排空时间呈正相关[9]。
近年来,中医药在PGS 治疗中取得了较好效果,逐渐被众多医家认可。张仲景在《伤寒论》中明确指出:“满而不痛者,此为痞”。《圣济总录·呕吐》言:“呕吐者,胃气上而不下也”。结直肠癌术后PGS 以术后出现进食后胸闷、上腹饱胀不适感、恶心、呕吐、反酸、烧心等为主要临床表现,归属于中医学“痞满”“呕吐”等范畴。该病具有肿瘤的特殊性,病机、证候特点都有所不同。肿瘤患者以中老年为多,脏腑机能减退,阳气渐虚,加之手术损伤,以局部脾胃阳虚、虚寒内盛、气滞血瘀为主;同时瘀毒未尽。从中医辨证论治而言,结直肠癌术后PGS 兼并“虚”“寒”。故治疗方面,文献报道多参照“六腑以通为用”“急则治其标”“虚则补之,实则泻之”的原则,常用治法均以泻热通腑为主,以大承气汤为基础方,但效果并不理想。因此,治疗时应给予温热药,注重护脾胃、温通行气、行瘀导滞。
枳实消痞丸又名“失笑丸”,首见于李东垣的《兰室秘藏》。原书记载(枳实消痞丸)“治右关脉弦,心下虚痞,恶食懒倦,开胃进饮食”,故多用于脾虚气滞、寒热互结之心下痞满。本方组方精妙、配伍经典,是中医治疗胃痞证的代表方剂之一。九江市中医医院以枳实消痞丸为基础方,临床用于治疗结直肠癌术后胃瘫多年,已取得一定的临床效果。本课题以枳实消痞丸为基础方,方中枳实行气消痞,为君药;厚朴味苦、辛,性微温,下气除满,为臣药;二者相须加强破气散痞除满功效,且临床药理发现二者可促进肠胃的蠕动[10]。黄连苦寒,清热燥湿除痞;法半夏辛温,消痞散结;干姜辛热,温中祛寒;三味相伍,辛开苦降,平调寒热,共为臣药。本病脾虚气滞,偏寒,故减黄连、加干姜用量,并加用肉桂为佐药以助温中散寒之功。已有研究[11]发现,小剂量黄连可开胃,改善术后纳差,其还有消炎、抗肿瘤等效果。炒麦芽消食和胃,白术燥湿健脾,配伍人参、茯苓、炙甘草益气健脾、祛湿和中,共为佐药。邪之所凑,其气必虚,故以四君子坐镇,祛邪扶正。本病脾虚甚者,重用人参、白术以增益气健脾之功。现代药理学研究[12]发现,四君子汤有保护胃黏膜、舒缓胃肠平滑肌、调节胃激素分泌的作用。加用陈皮、砂仁、木香以健脾理气、行气消胀除满,丹参以活血化瘀,共为佐药,达调理气机、平衡阴阳的作用。炙甘草调和诸药,为使药。全方遵循消痞不伤正、扶正不除满的原则,用药有消有补,寒热共调,从整体上调整机体功能状态,能真正达到改善患者症状、提高患者生活质量的目的。
进一步从现代医学角度来研究本病,已知肠神经递质NT能够减少胃的蠕动、降低食管下括约肌的压力,故如何降低其水平成为治疗关键。本研究对治疗前后数据进行分析,治疗前两组各项评分比较,差异无统计学意义,治疗后治疗组患者胃瘫缓解率更高、胃瘫症状积分更低,疗效改善较对照组更好,胃液引流量、胃管留置时间改善亦更好,血清NT水平均低于对照组,且治疗组总有效率优于对照组。这进一步证实了经方洗胃对结肠癌术后胃瘫的临床疗效,并为该病的病因提供了科学依据。
综上所述,经方洗胃对结肠癌术后PGS 的临床疗效好,能降低兴奋性递质NT的水平,值得临床推广应用。

