包扎搭放架在胫骨骨折术后患者辅助护理中的应用效果
卢沙萍,王建华,谢阿玲,郑招燕,黄小玲,曾丽萍
联勤保障部队第九一〇医院 (福建 泉州 362000)
随着我国社会经济快速发展,意外或交通事故也越发常见,骨折发病率呈逐年上升趋势。胫骨骨折是下肢骨折中较为常见的骨折类型,因胫骨对躯体重要的承力作用和运动功能而备受临床和患者关注[1]。胫骨骨折术后早期需绝对卧床,而后逐步开展床上康复训练,期间无论换药或训练环节,均有较大的护理难度。同时,胫骨骨折术后患者长期卧床也会对腘动脉产生压迫,继而导致小腿血液循环障碍,甚至由此引发严重感染或坏疽。因此,应对胫骨骨折术后患者的辅助护理装置予以优化,以减少护理工作量,确保患者患肢能持续保持较好的血液循环,促进患者术后恢复[2-3]。既有固定支架装置旨在尽可能减少软组织和骨折端血运损伤的同时,实现关节张力、应力的有效调控,从而促进移位骨组织的解剖矫正及功能修复。为实现较好的固定效果,往往需配合部分侵入性操作进行固定,易对局部造成感染或刺激,不利于患者预后[4]。基于此,本研究在设计层面对常规固定支架予以改善和优化,设计研发了包扎搭放架并进行实践应用,取得了较好效果,现报道如下。
1 对象与方法
1.1 研究对象:
回顾性分析2020 年3 月至2022 年10 月我院收治的440 例胫骨骨折患者(诊断标准:参照《骨折术后康复指南》[5],结合患者症状、辅助检查等确诊),根据不同护理方法分组,2020 年3 月至2021 年8 月的220 例患者采用常规固定支架辅助护理为对照组,2021 年9 月至2022 年10 月的220 例患者采用包扎搭放架辅助护理为观察组。对照组男125 例,女95 例;平均年龄(64.70±22.95)岁,受伤至入院时间(2.11±1.70)h;病因:车祸伤101 例,打击伤48 例,坠落伤37 例,其他原因33 例;骨折部位:胫骨上段骨折89 例,中段骨折70 例,下段骨折61 例。观察组男128 例,女92 例;平均年龄(62.99±23.14)岁,受伤至入院时间(2.16±1.85)h;病因:车祸伤106 例,打击伤51 例,坠落伤40 例,其他原因23 例;骨折部位:胫骨上段骨折96 例,中段骨折68 例,下段骨折56 例。两组护理人员相同,且人员组成未发生变化。护理人员共23 名,均为女性,年龄21~34 岁,平均(27.85±4.20)岁;专科18 名,本科5 名;护师16 名,主管护师6 名,副高及以上护师1 名。
纳入标准:均为单处发生的闭合性骨折;均为单纯性胫骨骨折;均采用内固定手术治疗;通过术前评估且适用手术治疗方案。排除标准:合并精神疾病或心理疾病;现场调查资料或病历资料不完整;合并严重基础疾病而需择期手术;下肢有畸形发育、严重创伤史或手术史。
1.2 方法
两组均由科室主任具体评估手术方案的可行性,主治医师团队具体执行手术操作过程,均采取内固定手术方式,固定形式和医疗器械(胫骨钢板、胫骨髓内钉、螺钉等)根据患者病情需要选择,同时放置引流管。术后常规抗感染用药,每隔2 天对外固定装置进行1 次消毒处理,密切观察红肿、脓液等疑似感染症状,若发生感染则配合外用药物、口服药物进行抗感染治疗。术后7 d 患者开始在医护人员配合下开展卧床被动康复训练,训练时间30 min/次,1 次/d,以患者耐受且疼痛不严重为宜。
对照组使用常规固定支架辅助护理:固定安装外固定支架,同时铺设无菌敷料,内固定术后将患者患肢整体挪入常规固定支架,根据患者胫骨粗细、年龄等因素选择合适规格的螺钉型号,并在骨折远端与近端处拧入螺钉予以固定,确保患者下肢与外固定支架总体保持相对牢固的固定形式。
观察组使用包扎搭放架辅助护理,该装置设计、使用方法具体如下。(1)装置设计:包扎搭放架主要包含底板、支撑板、滑杆、橡胶绳四部分。底板上表面两侧各焊接有2 个支撑板,支撑板顶端通过锥形螺栓套接滑杆与套环,滑杆套接在套环内,滑杆对应锥形螺栓处开设定位槽,滑杆两端均焊接托架(呈U 型结构),托架两端靠近端点处均开设螺纹孔,螺纹孔内螺纹连接2 个定位螺栓并在相邻端粘贴橡胶绳。底板下表面焊接底架,底架均匀焊接15 根金属杆。金属杆外围的底架上均粘贴防滑垫,底架下表面两端均设粘贴硅胶的扶手。托架内壁底端粘贴橡胶垫,其内壁粘贴塑料球颗粒。锥形螺栓一端半径大于另一端半径,锥形螺栓半径小的一端焊接手柄[6]。见图1。(2)使用方法:术前,使用无菌敷料对包扎搭放架进行铺设,行固定术后将患者整体挪至包扎搭放架,并将手术肢体置于橡胶垫上方,调节定位槽装置,避免患肢移位,随即通过调节锥形螺栓及定位螺栓,固定安装包扎搭放架,并对患者进行固定,最后通过调节定位槽装置,根据手术肢体所需摆放位置通过远端和近端螺钉进行再次固定,确保术肢在自由情况下无法从托架中意外脱出。
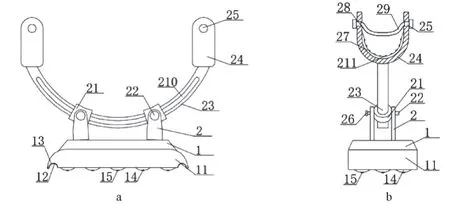
图1 包扎搭放架结构示意图
1.3 观察指标
由科室主任协同医学统计专业工作人员负责收集数据,由科室3 名护理人员(经培训后)参与数据收集过程,采集内容及相关标准具体如下。(1)恢复时间相关指标:包括装置安装时间、外固定支架拆除时间、住院时间、骨折愈合时间(参照《骨折术后康复指南》[5]判定愈合,记录具体时间)。(2)患者使用满意度:采用院内自制满意度调查表进行评价,由患者根据装置的使用感受,对方便调整姿势、换药操作方便、使用过程舒适进行满意度评定。(3)护理人员使用满意度:采用院内自制满意度调查表进行评价,主要包括护理人员对患者完成单次护理过程后3 个维度(护理过程流畅、便于康复训练、便于引流换药)的满意度评定。(4)并发症发生情况:并发症包括伤口出血、局部化脓、明显红肿。
1.4 统计学处理
采用SPSS 22.0 统计软件分析数据。正态分布计量资料以±s 表示,采用两独立样本t检验。计数资料以率表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组恢复时间相关指标比较
观察组装置安装时间、外固定支架拆除时间、住院时间均短于对照组,差异有统计学意义(P<0.05);两组骨折愈合时间比较,差异无统计学意义(P>0.05),见表1。
表1 两组恢复时间相关指标的比较(±s)
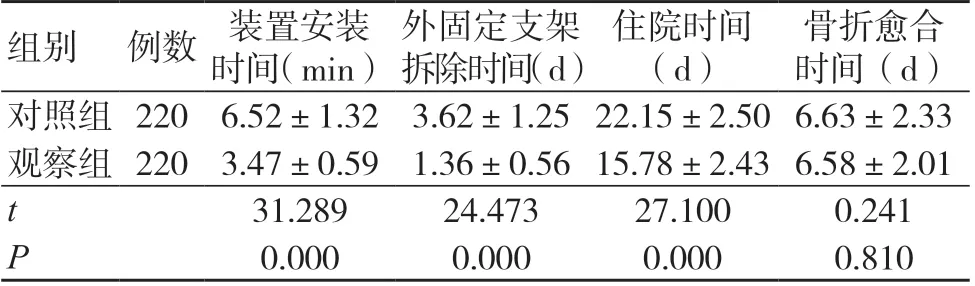
表1 两组恢复时间相关指标的比较(±s)
骨折愈合时间(d)对照组 220 6.52±1.32 3.62±1.25 22.15±2.50 6.63±2.33观察组 220 3.47±0.59 1.36±0.56 15.78±2.43 6.58±2.01 t 31.28924.47327.1000.241 P 0.0000.0000.0000.810组别 例数 装置安装时间(min)外固定支架拆除时间(d)住院时间(d)
2.2 两组使用满意度比较
观察者对方便调整姿势、换药操作方便、使用过程舒适的满意度高于对照组,差异有统计学意义(P<0.05),见表2。
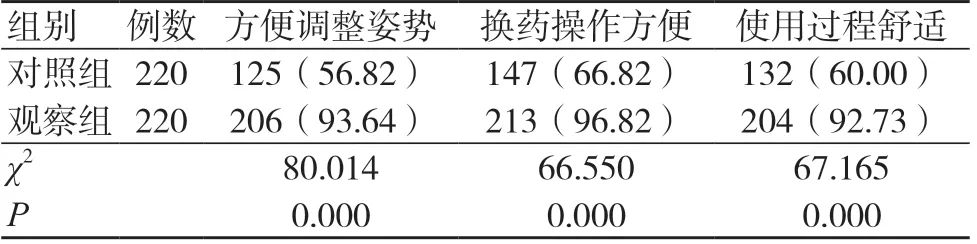
表2 两组使用满意度比较 [例(%)]
2.3 两组护理人员使用满意度比较
观察组护理人员对护理过程流畅、便于康复训练、便于引流换药的满意度高于对照组,差异有统计学意义(P<0.05),见表3。
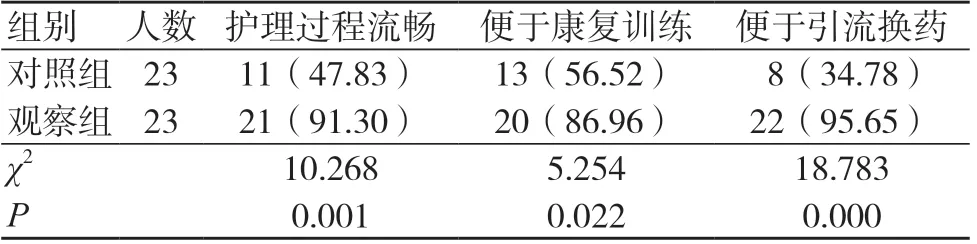
表3 两组护理人员使用满意度比较 [例(%)]
2.4 两组并发症发生情况比较
观察组并发症发生率低于对照组,差异有统计学意义(P<0.05),见表4。
3 讨论
人体四肢骨骼相对脆弱且易遭受暴力损伤,因而胫骨骨折属临床发病率相对较高的骨折类型。胫骨骨折术后患者需勤换药以预防感染,该过程中需将患者腿部适当抬高以便消毒和包扎操作,但部分体型肥胖患者因下肢过重而给护理人员工作带来极大不便;同时部分不耐受疼痛患者无法适应腿部抬高操作,导致消毒和包扎极为困难、耗时[7-8]。胫骨骨折术后患者虽无法进行早期活动,但需适时开展康复训练以促进血运,强化运动功能,辅助康复训练也必须配合辅助装置方能高效恢复生理功能[9-10]。随着护理技术及理念的不断发展,医护人员基于患者需求对常规固定支架进行了优化。
本研究结果发现,观察组装置安装时间、外固定支架拆除时间、住院时间均短于对照组,说明包扎搭放架便于装卸,可缩短胫骨骨折术后患者的住院时间。分析原因为,包扎搭放架装卸时大多数组件能够快速拆换、组合,相比常规固定支架的一体化设计结构更为方便。同时,由于包扎搭放架各组件可拆卸,也便于外出携带使用,极大地丰富了使用场景[6]。胫骨骨折术后患者使用包扎搭放架进行日常护理时,可更有效地执行日常消毒和训练,进而缩短住院时间。但两组骨折愈合时间并无明显差别,说明术后护理虽能影响患者康复,但其影响程度依然有限,患者病情及手术方式依然为影响患者预后的最主要因素。本研究结果还显示,观察组对方便调整姿势、换药操作方便、使用过程舒适的满意度高于对照组,观察组护理人员对护理过程流畅、便于康复训练、便于引流换药的满意度高于对照组。表明胫骨骨折术后患者使用包扎搭放架完成日常换药或康复操作时,能更好地配合医护人员顺畅完成操作,日常调整身体姿势也更为方便;同时受益于包扎搭放架多方面的结构优化,极大增强了医护人员各项操作的便利性,减轻了医护人员的工作量,提高了使用满意度。原因与其结构层面设计优势有关,主要包括如下3 点。(1)装置下方均设有扶手,患者调整姿势时可辅以双手支撑发力,减少下肢应力作用,继而减轻疼痛感。(2)托架内壁底端处设有由弹性较好的塑料球颗粒组成的橡胶垫,可确保患者接触部分的柔软性,从而减轻患者下肢腘动脉的压迫感,同时塑料球颗粒能对皮表产生微弱的刺激作用,利于手术部位血供的积极恢复。(3)在包扎搭放架的底部设有支撑板,并在其上设有锥形螺栓安装滑杆、套环及橡胶绳,有利于医护人员进行操作,减少包扎时间,提高患者的舒适度[6,11-13]。本研究结果还显示,观察组并发症发生率低于对照组,提示包扎搭放架能更好地降低胫骨骨折术后患者伤口出血、局部化脓、明显红肿的发生风险。分析原因为,包扎搭放架使用过程中减轻了患者肢体不良刺激或外部意外操作所导致的继发影响有关,同时由于便于日常消毒操作,其消毒效果也更为彻底,有效控制了患者因感染而导致的并发症风险。
综上所述,包扎搭放架便于装卸,辅助护理胫骨骨折术后患者可提升患者及护理人员的使用满意度,减少并发症的发生。

