呈大叶性肺炎改变的儿童肺炎支原体肺炎的影响因素及列线图预测模型构建与验证
田继萍,吴明赴,孟令玲
作者单位:扬州大学附属医院儿科,江苏 扬州225000
肺炎支原体肺炎(MPP)是肺炎支原体感染(MP)引起的急性感染性疾病,约占儿童社区获得性肺炎的40%[1]。大叶性肺炎是以肺泡内弥漫性纤维素渗出为主的急性炎症,病变始于肺泡,后经肺泡蔓延至整个肺泡。目前,MP感染引起的儿童大叶性肺炎发病率不断上升[2]。近年来发现,MPP并发大叶性肺炎后会损伤脏器功能,且易诱导病儿并发永久性肺炎[3]。临床研究报道,肺部显示为大叶性肺炎改变的MPP病儿发病急、病情重,病儿应用大环内酯类药物治疗后病情仍进展为难治性MPP,疗效差[4]。因此,通过分析呈大叶性肺炎改变的儿童MPP的危险因素,及早识别大叶性肺炎发生,改善病儿预后,对临床有重要意义。目前临床上关于MPP并发大叶性肺炎的危险因素尚未统一。大量研究表明,持续长时间发热、C反应蛋白(CRP)、大环内酯类耐药是大叶性肺炎的危险因素[5]。目前临床医生迫切需要一种简单、可靠、易行的方法,利用临床上易获取的数据预测呈大叶性肺炎的儿童MPP。由于其良好的预测能力和简单性,列线图已被广泛用于预测儿童难治性MPP[6]。因此,本研究将基于logistic回归模型分析的呈大叶性肺炎改变的儿童MPP危险因素构建个体化预测呈大叶性肺炎改变的儿童MPP的列线图模型,为临床识别呈大叶性肺炎改变的儿童MPP高风险者提供指导。
1 资料与方法
1.1 样本量计算 据以往文献[7-8]可知,MPP病儿表现为大叶性肺炎发生率π0约为0.40,容许误差δ为0.10,β为0.10,α为0.05,Zα为1.960,Zβ为1.282,行双侧检验,样本量n=[(Zβ+Zα)/δ]2×π0×(1-π0)。经计算可知,n=252,本研究共纳入320例MPP病儿。
1.2 一般资料 选取扬州大学附属医院2016年1月至2019年6月接收的170例MPP病儿为建模组。选取扬州大学附属医院2019年7月至2021年12月接收的150例MPP病儿为验证组。依据《呼吸内科学》中关于大叶性肺炎的诊断标准[9],根据是否表现为大叶性肺炎将建模组病儿分为呈大叶性肺炎组(n=70,大叶性肺炎)和未呈大叶性肺炎组(n=100,非大叶性肺炎)。本研究经病儿监护人知情同意,本研究符合《世界医学协会赫尔辛基宣言》相关要求。
1.3 纳入和排除标准 纳入标准:(1)符合《诸福棠实用儿科学》[10]中关于MPP的诊断标准;(2)入院接受常规检查;(3)年龄<14岁。排除标准:(1)支气管哮喘、肺结核、支气管肺发育不良者;(2)合并细菌、病毒病原体感染者;(3)腹泻、贫血、恶性肿瘤、先天性免疫缺陷病、血液系统疾病、先天性心脏病或肝肾功能异常者;(4)长期用免疫抑制剂或激素者、近期有创伤或手术者。
1.4 观察指标 收集病人临床资料,包括年龄、性别、热程、大环内酯类药使用时间、肺部听诊(湿啰音、呼吸音降低)、实验室检查结果[入院24 h内的血常规、CRP、降钙素原(PCT)、乳酸脱氢酶(LDH)、丙氨酸转氨酶(ALT)、红细胞沉降率(ESR)、D-二聚体、淋巴细胞亚群(CD3+、CD3+CD4+、CD3+CD8+、CD4+CD8+、CD3+CD19+、CD19+CD23+、CD4+CD25+)。
1.5 统计学方法 采用SPSS 21.0处理数据。计量资料符合正态分布,以描述,两组间比较采用独立样本t检验;计量资料不符合正态分布,以中位数(第25、75百分位数)、即M(P25,P75)表示,两组间比较采用Mann-WhitneyU检验;计数资料以例(%)描述,两组间比较采用χ2检验。logistic回归分析影响呈大叶性肺炎改变的儿童MPP的危险因素,应用R3.6.3软件构建预测呈大叶性肺炎改变的儿童MPP的列线图模型。绘制校准曲线评估预测呈大叶性肺炎改变的儿童MPP列线图模型的一致性。绘制受试者操作特征(ROC)曲线评估列线图模型预测的准确性,曲线下面积为0.70~1.00,准确性较高。P<0.05为差异有统计学意义。
2 结果
2.1 建模组与验证组临床资料比较 建模组与验证组临床资料比较,差异无统计学意义(P>0.05)。见表1。

表1 MPP病儿320例临床资料比较
2.2 建模组呈大叶性肺炎改变的儿童MPP单因素分析 呈大叶性肺炎组年龄、热程、大环内酯类药使用时间、中性粒细胞百分比、CRP水平、LDH水平、ALT水平、ESR水平、D-二聚体高于未呈大叶性肺炎组(P<0.05),见表2。

表2 建模组MPP病儿170例呈大叶性肺炎改变的单因素分析
2.3 建模组呈大叶性肺炎改变的儿童MPP的多因素logistic回归分析 将MPP病儿是否表现为大叶性肺炎作为因变量(未呈大叶性肺炎=0,呈大叶性肺炎=1),将年龄、热程、大环内酯类药使用时间、中性粒细胞百分比、CRP、LDH、ALT、D-二聚体、ESR、作为自变量进行分析,变量赋值方式均为连续变量。采用逐步回归法进行分析,logistic回归分析显示,热程、大环内酯类药使用时间、CRP、D-二聚体是呈大叶性肺炎改变的儿童MPP的危险因素(P<0.05),见表3。
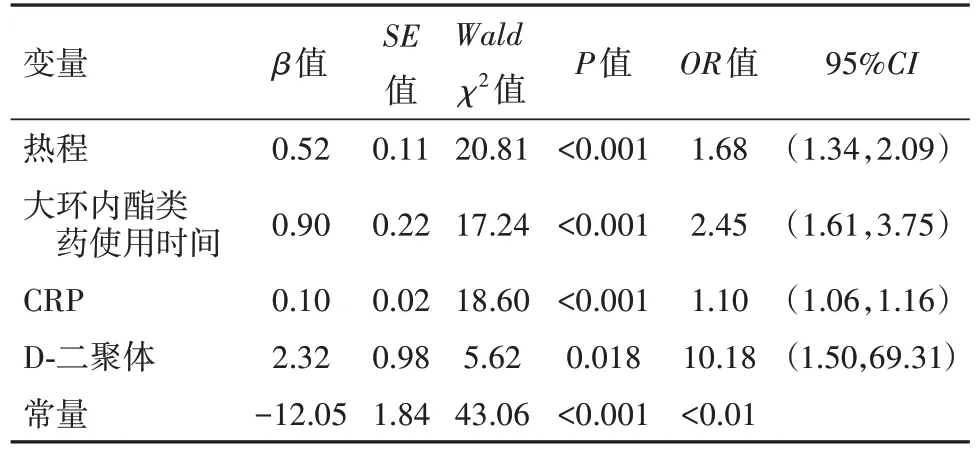
表3 呈大叶性肺炎改变的儿童MPP 70例多因素logistic回归分析
2.4 预测呈大叶性肺炎改变的儿童MPP的列线图模型建立 将上述确定的危险因素:热程、大环内酯类药使用时间、CRP、D-二聚体引入R软件,建立预测呈大叶性肺炎改变的儿童MPP的列线图模型。结果显示,热程每增加1 d,评分增加9.27分;大环内酯类药使用时间每增加1 d,评分增加16.67分;CRP每增加5 mg/L,评分增加9.75分;D-二聚体每增加0.20 mg/L,评分增加7.90分,见图1。假如1例病人热程为5 d(18.54分),大环内酯类药使用时间为6 d(66.68分),CRP为40 mg/L(68.25分),D-二聚体为1 mg/L(39.5分),即病人总分为192.97分,于总分值坐标192.97分处做垂线,对应的预测概率约为30%,则该呈大叶性肺炎改变的儿童MPP预测值约为30%。
2.5 预测呈大叶性肺炎改变的儿童MPP的列线图模型的验证 绘制ROC曲线评估预测呈大叶性肺炎改变的儿童MPP列线图模型的准确性,结果显示,建模组ROC曲线下面积为0.94[95%CI:(0.90,0.98)];验证组ROC曲线下面积为0.95[95%CI:(0.92,0.98)]。列线图模型的校准曲线预测值与实际值基本一致,Hosmer-Lemeshow拟合优度检验显示,建模组χ2=6.81,P=0.557;验证组χ2=6.50,P=0.591。
3 讨论
全球儿童MP相关呼吸道感染发生率显著增加,其中10%~40%会发展为MPP,MPP以学龄前和学龄期儿童多见[11]。MP侵入下呼吸道导致肺部感染促使病儿肺泡出现急性炎症,MP感染引起的大叶性肺炎具有独特的病原学及病理生理表现等,治疗时间长,被认为是MPP发展为难治性肺炎的特征之一[8-12]。部分肺部影像显示为大叶性肺炎的MPP病儿会进一步发展为难治性肺炎,引起肺不张、胸腔积液等多种肺内外并发症[13]。儿童大叶性肺炎的发生与病儿自身免疫功能、炎症反应紧密相关,病儿体内可发现相关炎症因子、免疫球蛋白等免疫炎症指标异常升高[14]。临床上早期识别呈大叶性肺炎改变的儿童MPP,有利于医生制定合理治疗方案,改善病儿预后。
本研究logistic分析显示热程、大环内酯类药使用时间、CRP、D-二聚体是呈大叶性肺炎改变的儿童MPP的危险因素。本研究结果与王雪等[7]报道接近一致。首先,发热时间:发热是MPP常见症状,长时间发热表示机体存在炎症,可刺激白细胞介素等炎症因子释放,增加肺部炎症程度,且持续的炎症会造成肺部发生不可逆的损伤,直接损伤病儿呼吸功能,易引发大叶性肺炎[15]。因此对发热的MPP病儿应该通过抗炎治疗、物理降温的方法尽快控制病儿体温。第二,大环内酯类药物是MPP的首选抗生素,可通过抑制50S核糖体活性而快速抑制细菌蛋白质的合成;同时还可以改善病儿持续发热、免疫功能紊乱等症状[16]。有研究报道,大环内酯类抗生素使用时间晚可能会增加MP感染的大叶性肺炎发生率,但近年来有研究报道,病儿经大环内酯类抗生素治疗7 d或更长时间后,大环内酯类耐药率发生也逐渐增多,导致病儿影像学表现更为严重[17],临床上发现MPP进展为难治性肺炎的病例仍明显增多。因此,临床对MPP病儿应尽早使用大环内酯类抗生素,当使用时间接近一周时,应该密切注意疗效。第三,在机体发生感染后,血液中CRP水平急剧上升,CRP可增强吞噬细胞的吞噬能力,促进吞噬细胞清除入侵的病原微生物,其水平越高,表示MPP病儿MP感染越严重[18]。CRP过表达可激活凝血系统,加重血管内皮功能损伤,引起血液循环障碍,影响药物治疗效果,最终加重肺功能损伤[19]。D-二聚体是一种可溶性纤维蛋白降解产物,由纤维蛋白溶解系统有序分解血栓产生。Zheng等[20]研究显示,D-二聚体平越高的MPP病儿临床表现越严重,治疗时间越长,进一步研究发现,MPP病儿中性粒细胞百分比、CRP、LDH、发热时间、住院时间、抗生素治疗时间与D-二聚体平有很强的相关性。
本研究基于热程、大环内酯类药使用时间、CRP、D-二聚体危险因素,构建预测呈大叶性肺炎改变的儿童MPP风险的列线图模型。列线图是一种预测预后的工具,可以通过整合潜在风险因素来预测临床事件[21]。目前,已有研究预测MPP病儿支气管黏液栓、儿童难治性MPP的简易列线图[22-23]。另外,本研究对呈大叶性肺炎改变的儿童MPP的列线图模型进行内外部验证,显示,列线图模型预测准确性良好,另外建模组的AUC为0.94,验证组的AUC为0.95,表明预测模型具有效性。
综上所述,本研究基于热程、大环内酯类药使用时间、CRP、D-二聚体4项危险因素建立预测呈大叶性肺炎改变的儿童MPP的列线图模型,经验证该模型具有良好的预测准确性,有助于临床筛查呈大叶性肺炎改变的儿童MPP高风险病人。为指导临床医生正确治疗MPP提供帮助。

