E-Cervix 弹性成像评估不同分娩史孕妇妊娠期宫颈组织差异的研究
杜柳 古裕均 吴利红 张立鹤 谢红宁
超声弹性成像可以客观评估组织弹性的生物学特性,已广泛应用于甲状腺、乳腺、肝脏、血管、肌肉系统等领域,并逐渐应用于在妇产科[1]。目前,在产科方面主要用于评估妊娠期宫颈组织的软硬度,以评估宫颈机能、预测早产和引产结局等[2,3]。Elastography of Cervix(E-Cervix)技术利用患者的呼吸和血管搏动运动获得的宫颈弹性图,提供宫颈软硬度的相关信息,还可以评估常规触诊无法检查的宫颈内口区域,且探头轻触宫颈外口但不对其施加额外压力,从而减少操作者依赖性及多种压力源的影响[4]。经阴道超声测量宫颈管长度是目前被广泛推荐的用于监测早产高风险孕妇的重要临床指标,然而短宫颈预测低风险孕妇发生早产的敏感度仅35%~40%,阳性预测值约20%~30%。早产的发生率仍然很高,因此需要对宫颈其他变化进行更多的深入研究。笔者前期应用宫颈弹性E-Cervix 技术做了系列研究,验证了该项技术在妊娠期宫颈弹性测量的可重复性,并进一步证实了宫颈弹性参数预测自发性早产的临床价值高于宫颈长度,但其预测早产的曲线下面积为0.730,效果仍然一般[5,6]。本研究对比不同分娩方式生育史孕妇妊娠期E-Cervix 宫颈参数随孕周的变化规律,以及同一孕期不同分娩方式生育史孕妇E-Cervix 宫颈参数的差异,探讨不同分娩方式对再次妊娠时的宫颈软硬度和长度的影响,为E-Cervix 技术的临床应用提供重要依据,以期进一步提高预测早产的准确性。
1 资料与方法
1.1 研究对象
研究对象来自2022 年6 月—2023 年6 月在中山大学附属第一医院行早孕期(11~14 周)超声筛查的孕妇。入组标准:1)单胎妊娠;2)孕11~14周;3)孕妇无合并糖尿病、高血压、心脏病、风湿性疾病、结缔组织病、肿瘤等疾病;4)孕妇无宫颈锥切、宫颈环扎、宫颈机能不全及早产病史。排除标准:1)子宫畸形;2)宫颈及宫颈管占位性病变(纳氏囊肿直径大于10 mm);3)因声衰减无法获取宫颈弹性图像。出组标准:1)流产;2)早产(包括自发性早产及治疗性早产);3)失访。
根据孕妇的孕产史及分娩方式将研究对象分为初产妇组(A 组)、经产妇无剖宫产史组(B 组)及经产妇合并剖宫产史组(C 组)。
本研究已通过中山大学附属第一医院临床科研和实验动物伦理委员会批准,批件号为伦理[2018]252 号。所有孕妇在接受宫颈弹性成像检查前均进行知情告知,并签署《知情同意书》。本研究已在中国临床试验注册中心(Chinese Clinical Trial Registry,CHICTR)完成注册(注册号为CHICTR 1800017016)。
1.2 仪器设备及人员
采用Samsung WS80A(Samsung 医疗)三维彩色多普勒超声诊断仪,内置E-Cervix 软件,配备EV3-10B 腔内 三维 容积探头,频率3~10 MHz,CV1-8A 经腹三维容积探头,频率1~8 MHz。电子血压计(Omron U15)。
所有操作均由3 名通过E-Cervix 技术理论和实践操作培训且具有5 年以上产科超声检查工作经验的医师完成。
1.3 宫颈弹性超声检查
首次检查时详细询问并记录孕妇的基本信息,包括年龄、身高、孕前体重、月经史、受孕方式、吸烟饮酒史、生育史、妇科手术史等。经核对孕周后(末次月经、孕早期胚胎/胎儿头臀径),分别于孕11~14 周胎儿早孕期筛查、孕20~24 周胎儿中孕期筛查以及28~32 周晚孕期超声检查时行经阴道超声宫颈弹性成像,共3 次。
先常规超声纵切面及横切面扫查宫颈,观察宫颈形态、大小、宫颈管回声及宫颈内有无占位性病变。然后将腔内探头缓缓退出至轻触宫颈(切勿施压,保持宫颈前后唇厚度一致),轻转探头以获得宫颈正中矢状切面,并使宫颈位于图像中央。点击“Elastoscan”按钮进入弹性超声模式(成像条件:Gain 50;DR 123;FA 10;P 100;Frequency penetration depth 8.0 cm),开启“Auto-freeze”,同时显示灰阶及弹性双幅图像,当弹性图像右侧的质量控制条完全充满绿色时代表图像已稳定,随后即可自动冻结。点击“Freeze”按钮解冻后即可重新加载,满足条件后再次自动冻结获取弹性图像(图1)。操作过程中保持探头稳定,勿对宫颈施压,并嘱患者平静呼吸,连续存储自动冻结获取得弹性图像4 张。
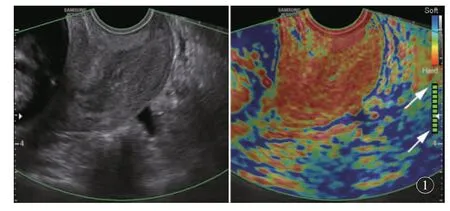
图1 E-Cervix 宫颈弹性超声图像,26 岁初产妇妊娠13+3 周经阴道宫颈弹性超声成像,图像左侧为宫颈二维灰阶图像,图像右侧为宫颈弹性超声图像,箭所指为质量控制条,充满绿色代表图像稳定。
1.4 弹性测值分析
在宫颈矢状切面上,选择宫颈整体组织作为分析区域。点击“E-Cervix”按钮,选用“4 点法”在二维灰阶图像上沿宫颈管黏膜回声线测量宫颈长度。“4 点法”即起始点(第1 点)定于宫颈内口,中间两点沿宫颈管走行,第4 点定于宫颈外口。然后在起始点处分别出现两条长度可调节的线段(最大长度为1.5 cm)用于划定宫颈上端前侧及后侧缘的界限。确定宫颈上界后,在第4 点处同样出现两条长度可调节的线段(最大长度为1.5 cm)用于划定宫颈下端前侧及后侧缘的界限。所有点确定后,即可自动生成覆盖整个宫颈组织的兴趣区(region of interest,ROI),以及以第1 点和第4 点为圆心,1 cm 为半径,与整个宫颈ROI 交汇形成的两个扇形的子ROI,分别代表宫颈内口及宫颈外口ROI。描画的ROI 可同时出现在与二维灰阶图像相对应的弹性图像上。
软件可自动分析得到各测量参数:1)弹性对比指数(elasticity contrast index,ECI):表示整个宫颈ROI 中像素的均质性,每个像素可有0~9 十个分级,相邻像素之间的差异可转换为0~81,ROI内每个像素对比指数的平均值即ECI。ECI 值越小,表明组织质地越均匀。2)硬度比值(hardness ratio,HR):以百分数的形式表示,是硬度前30%的颜色所占的像素个数与宫颈ROI 总像素个数的比值,代表宫颈ROI 的平均硬度。3)宫颈内口平均应变值(internal cervical os,IOS):为宫颈内口ROI应变等级的总和与总像素的比值,表示宫颈内口的平均应变水平。4)宫颈外口平均应变值(external cervical os,EOS):为宫颈外口ROI 应变等级的总和与总像素的比值,描述宫颈外口的平均应变水平。5)应变比值(Ratio:IOS/EOS):表示宫颈内口与宫颈外口平均应变之比。6)宫颈长度(cervical length,CL):“4 点法”沿宫颈管标记的3 条线段的长度和。
前期研究显示自动冻结的第1 张图像与后续连续存储图像相比,HR、IOS 及EOS 的差异具有统计学意义,第一幅图像相对较软[7]。故在本研究中,为了避免因纳入第1 张图像导致的结果差异,每次检查连续存储自动冻结获取得弹性图像4张,选取第2~4 张宫颈弹性图进行测量,共测量3次。宫颈弹性参数值(ECI、IOS、EOS、Ratio)取3 次测量的均值,宫颈长度值取3 次测量的最小值。
1.5 统计学方法
所有数据输入计算机,应用Microsoft Office Excel(Microsoft Corp.,Redmond,WA,USA)软件管理,采用SPSS 23.0(SPSS Inc.,Chicago,IL,USA)、Medcalc Version 9.3.7.0(Medcalc Software,Mariakerke,Belgium)软件包进行统计学处理。计量资料经Kolmogorov-Smirnov 进行正态性检验,符合正态分布的资料以表示,非正态分布的资料以中位数(四分位数间距)表示,计数资料用频率及百分率表示。采用Friedman 检验比较3 个孕周段各宫颈参数值的差异,P<0.05 为差异有统计学意义;Bonferroni 校正法对任意两个孕周段宫颈参数值进行比较,P<0.05 为差异有统计学意义;Mann-Whitney U 检验比较初产妇与经产妇无剖宫产史及经产妇合并剖宫产史的各宫颈参数值差异,P<0.05 为差异有统计学意义。
2 结果
2.1 一般资料
研究期间共224 例孕妇完成3 次系列宫颈弹性成像检查,其中17 例流产或早产,16 例失访。因此,共191 例孕妇纳入研究,其中初产妇(A 组)101 例,经产妇无剖宫产史组(B 组)49 例,经产妇合并剖宫产史组(C 组)41 例,临床基本资料见表1,其中3 组间孕妇年龄、妊娠次数、受孕方式和分娩孕周的差异均有统计学意义(P<0.05)。
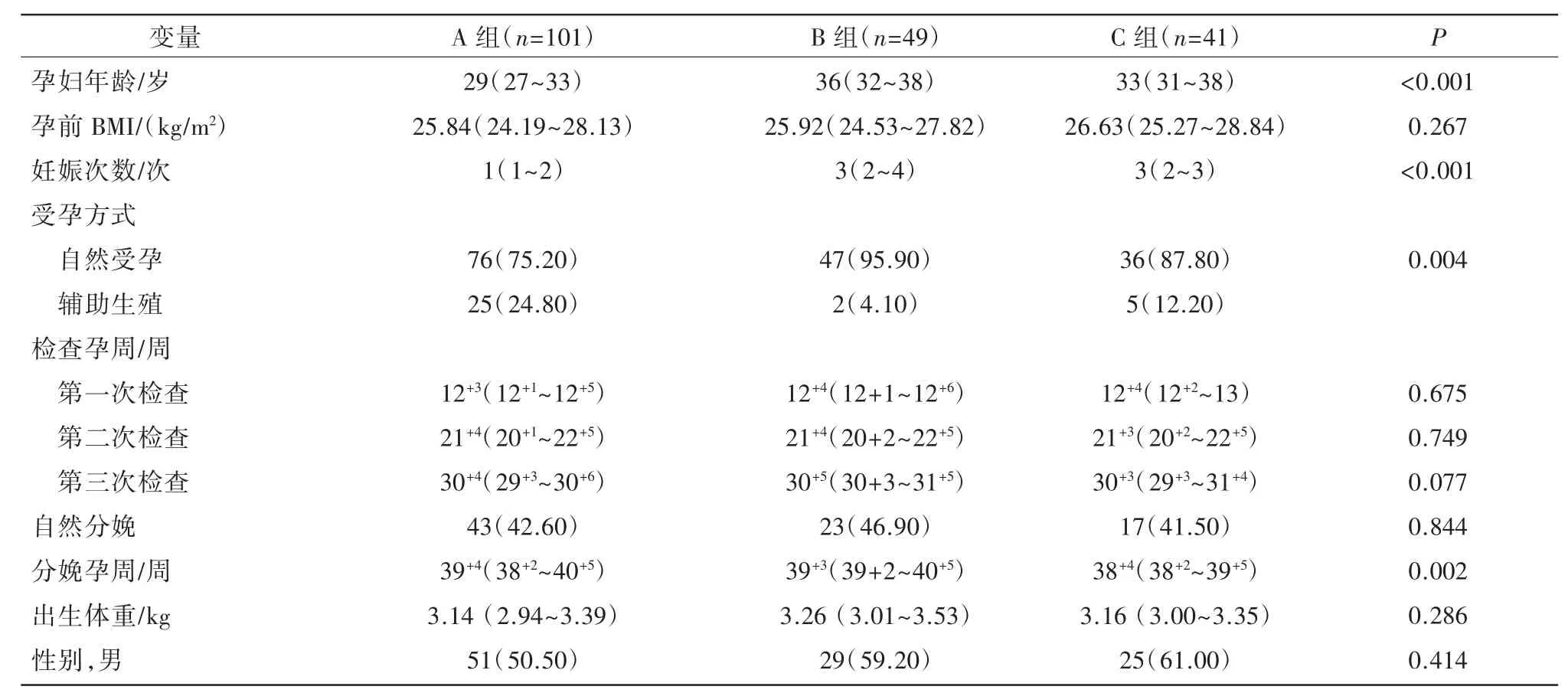
表1 不同分娩方式生育史孕妇的临床资料
2.2 各组孕妇3 个孕周段E-Cervix 宫颈参数的差异性分析
不同分娩方式生育史孕妇3 个孕周段ECervix 宫颈参数值见表2。A 组孕妇宫颈弹性值及宫颈长度3 个孕周段的差异均具有统计学意义(P<0.05);B 组孕妇除Ratio 值外,余宫颈弹性值及宫颈长度在3 个孕周段的差异均具有统计学意义(P<0.05);C 组孕妇除ECI、Ratio 及宫颈长度外,余宫颈弹性值在3 个孕周段的差异均具有统计学意义(P<0.05)。随着孕周段的增加,3 组孕妇宫颈弹性参数HR 逐渐减小、IOS、EOS 逐渐增大,表明宫颈随孕周增加而逐渐变软。各孕周段Ratio 值均小于1,表明IOS 小于EOS,宫颈内口硬度大于宫颈外口。3 组孕妇中孕期宫颈长度较早孕期、晚孕期长,呈现出先增长再缩短的发展趋势(图2~4)。
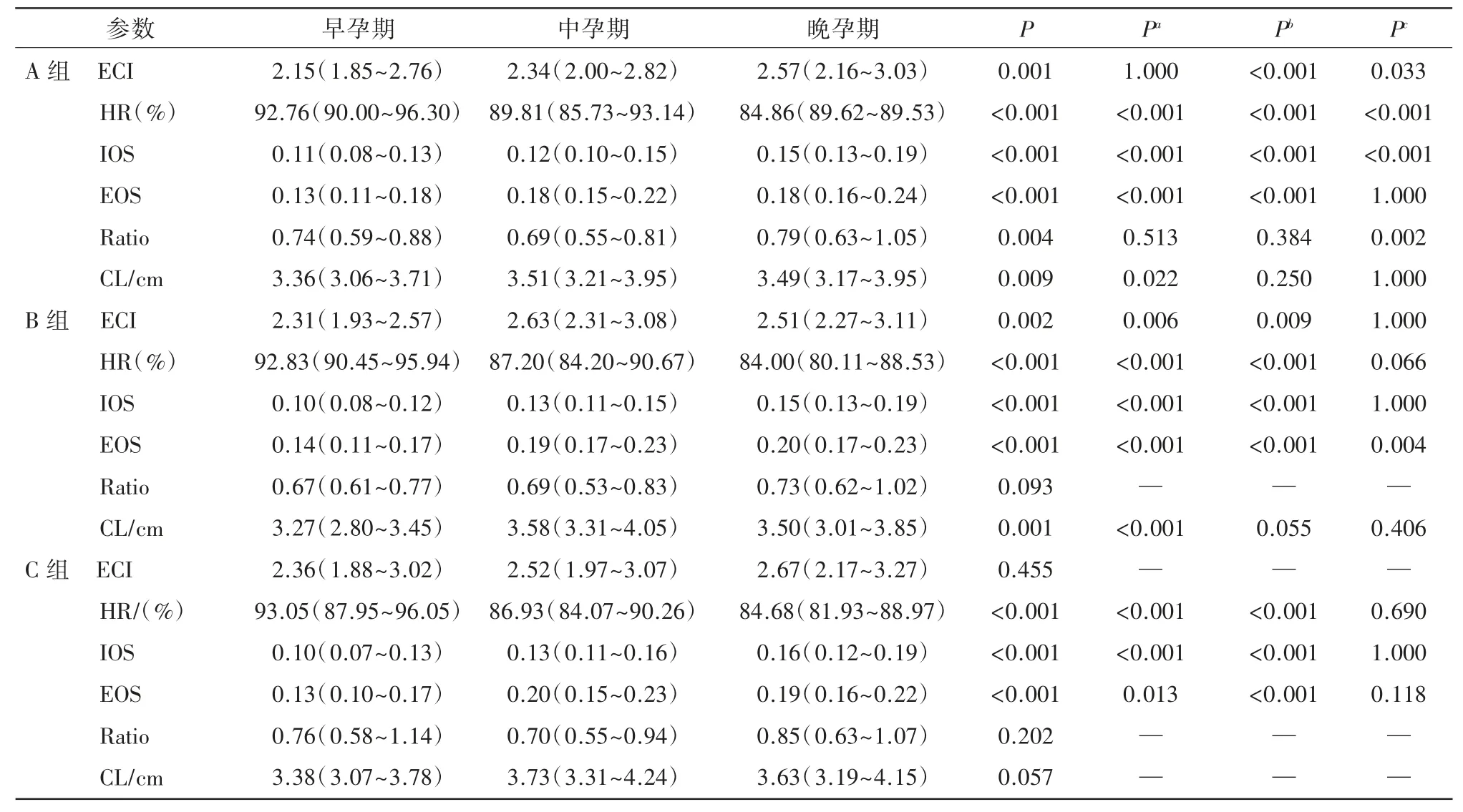
表2 不同分娩方式生育史孕妇3 个孕周段E-Cervix 宫颈参数值比较结果
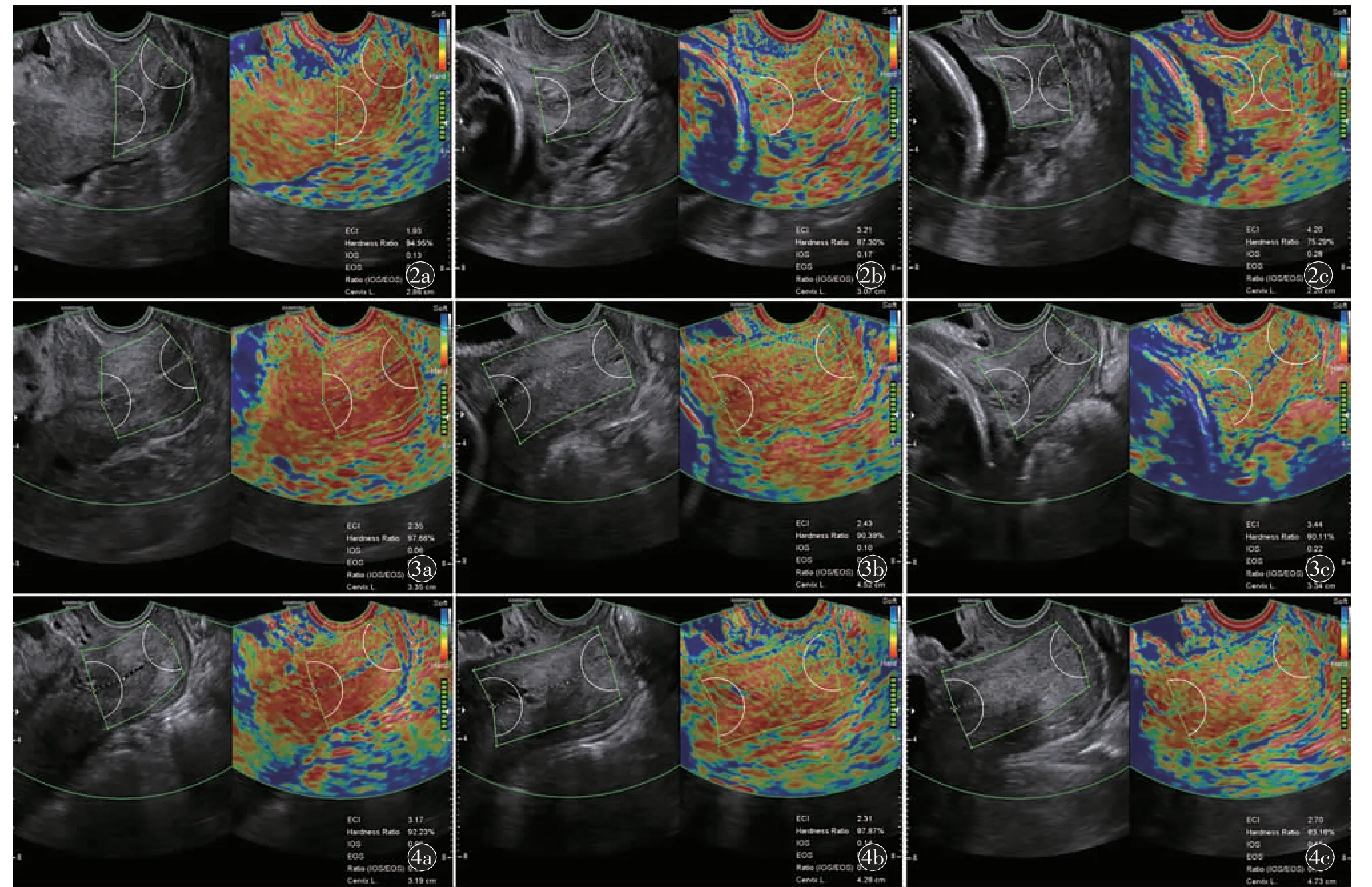
图2 宫颈弹性超声图像及测量指标,23 岁初产妇分别于a)妊娠13+2 周、b)20+6 周、c)31+5 周行经阴道宫颈弹性超声检查。图3 宫颈弹性超声图像及测量指标,35 岁经产妇无剖宫产史孕妇分别于a)妊娠12+6 周、b)23+1 周、c)31+1 周行经阴道宫颈弹性超声检查。图4 宫颈弹性超声图像及测量指标,40 岁经产妇无剖宫产史孕妇分别于a)妊娠13+4 周、b)21+3 周、c)30+3 周行经阴道宫颈弹性超声检查。注:CL:宫颈长度;ECI:弹性对比指数;EOS:宫颈外口平均应变值;HR:硬度比值;IOS:宫颈内口平均应变值;Ratio:应变比值。
2.3 3 个孕周段各组孕妇E-Cervix 参数的差异性分析
A 组与B 组及C 组的E-Cervix 宫颈参数值在3 个孕周段的比较结果见表3,其中中孕期A组ECI 值小于B 组,HR 值大于B 组,CL 值小于C组,且差异均有统计学意义(P=0.008、P=0.024、P=0.034)。早孕期及晚孕期各项宫颈参数值在初产妇组与经产妇无剖宫产史组及经产妇合并剖宫产史组间的差异均无明显统计学意义。
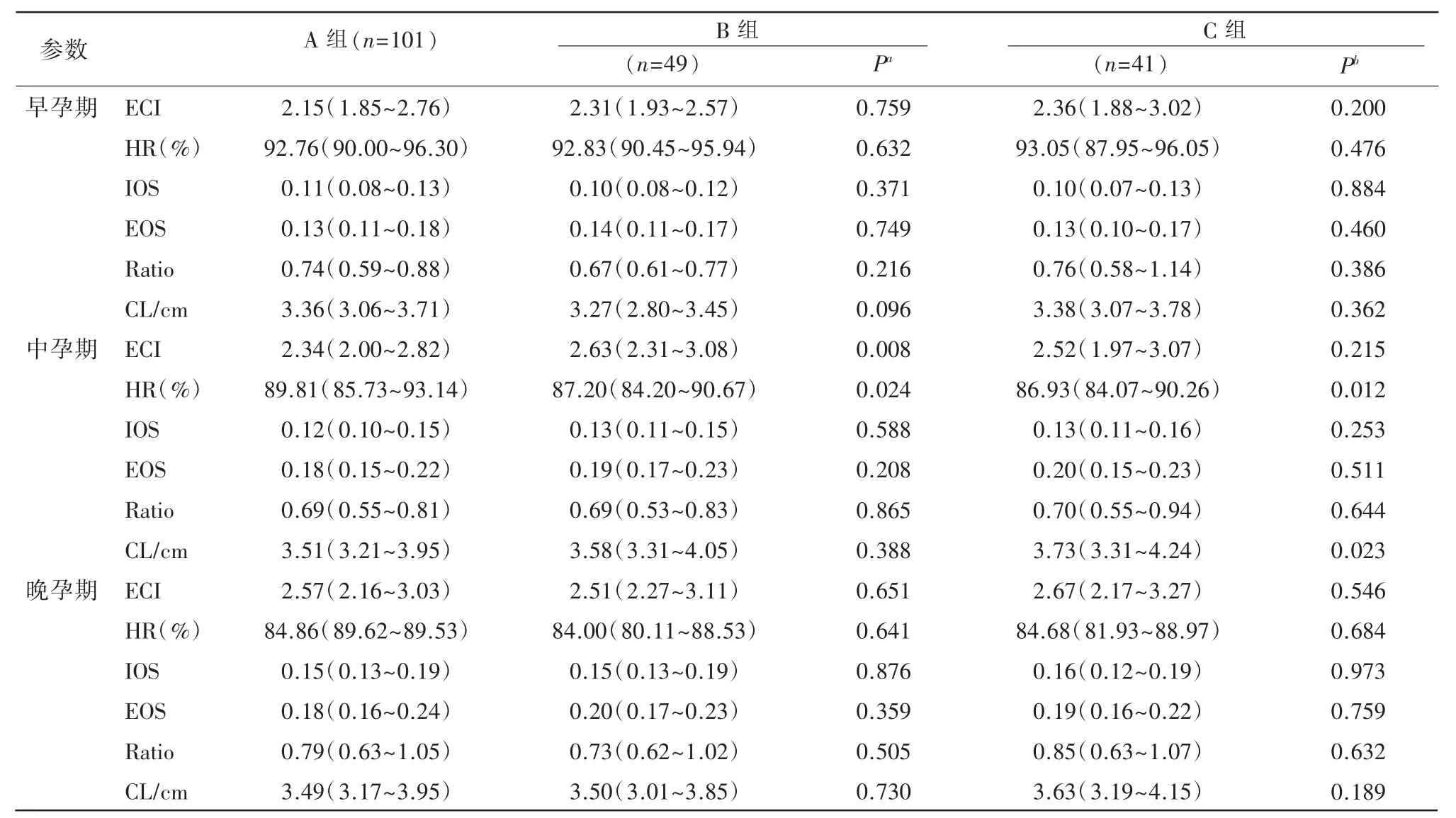
表3 3 个孕周段不同分娩方式生育史孕妇E-Cervix 宫颈参数值比较结果
3 讨论
超声弹性成像是一种基于超声的无创评估组织力学性能的方法,弥补了常规超声不能反映组织硬度的不足,提供宫颈软硬度的相关信息,还可以评估常规触诊无法检查的宫颈内口区域,故有望成为评估早产风险的一个具有前景的工具。本研究采用的E-Cervix 宫颈弹性超声成像技术的原理是利用内源性压力使目标组织在空间上产生位移变形。由于不对组织施加额外压力,从而减少操作者的依赖性及多种压力源的影响,可更为准确地反映 组织的相对软硬度[2,8]。E-Cervix 的主要创新点在于增加了半自动分析测量技术,软件自动分析计算兴趣区组织位移(相对应变)的变化率、颜色像素的计数和分析色谱之间的差值,生成多个半定量弹性参数指标,以评价宫颈不同部位的相对软硬度。其次采用“4 点法”沿着宫颈自然弯曲的弧度测量宫颈长度,可更加准确地反映宫颈管真实长度及随孕周的变化情况。因此,E-Cervix 自动测量分析技术有助于准确描绘宫颈边界、统一规范宫颈兴趣区、获取多个半定量宫颈弹性参数。
妊娠早期宫颈组织即开始重塑,宫颈逐渐软化。宫颈的生理软化特征是胶原蛋白溶解度增加,胶原蛋白交联形成酶减少,还有细胞外基质成分改变,特别是核心蛋白聚糖和血小板反应蛋白2,从而调节胶原蛋白形成及细胞与基质间的相互作用[9-11]。E-Cervix 提供了多个半定量宫颈弹性参数指标,从多方面评价宫颈不同部位的相对软硬度,研究结果显示不同分娩方式生育史孕妇整个宫颈、宫颈内口和宫颈外口均随孕周的增加而逐渐变软,在中孕期后整个宫颈和宫颈内口的软化程度最大,而宫颈外口硬度趋于稳定。此结果真实地反映了妊娠期宫颈的生理变化。3 个孕周段宫颈内口硬度大于宫颈外口,这与宫颈内口处平滑肌细胞含量(约50%~60%)明显多于宫颈外口(约10%)有关[12]。Molina 等[13]应用探头对宫颈施加压力的应变弹性成像,评估112 例孕妇宫颈不同区域的弹性值,其中宫颈外口及宫颈前唇较宫颈内口及宫颈后唇软,然而这可能与检查者施加的外力不同有关,因此并不能认为该类型的宫颈弹性成像可以真实地反映宫颈的软硬度。Hernandez-Andrade 等[14]应用剪切波弹性成像评估154 例孕妇宫颈内外口不同部位的软硬度,结果显示所有检测部位剪切波速度均随孕周增加而降低,表明妊娠期宫颈内外口均逐渐变软,宫颈内口各部位的剪切波速度均高于宫颈外口,即宫颈内口较宫颈外口硬,与本研究结果一致。剪切波弹性成像是由聚焦超声脉冲产生的声辐射力对组织施加激励,通过调整设置可使推压脉冲保持恒定,克服了应变弹性成像的操作者依赖性,结果更加客观。然而,由于目前还没有证据表明脉冲辐射对胎儿的安全性,限制了其在妊娠期的临床应用。
目前仅一篇文献分析初产妇与经产妇宫颈软硬度的差异,该研究应用剪切波弹性成像评估280 例孕妇宫颈前壁上部及下部的软硬度,结果显示单胎妊娠的初产妇与经产妇宫颈前壁上部及下部无差别[15]。但未对经产妇是否合并剖宫产史进行亚组分类比较。本研究的分组比较显示,中孕期经产妇无剖宫产史组的宫颈组织较初产妇组软且均质性差,而经产妇合并剖宫产史组与初产妇组的各项宫颈弹性值在3 个孕周段均无差异。由于经阴道自然分娩时宫颈组织在各种酶作用下引起胶原排列和结构的变化,依次经历变软、缩短、消失及扩张过程,最终使胎儿娩出,即使产后宫颈组织逐渐恢复,宫颈的硬度及均质性均较初产妇差。而剖宫产分娩时宫颈组织未经历消失和扩张,其宫颈组织与初产妇无差异。因此,不同分娩方式对再次妊娠时宫颈组织的软硬度差异有影响。
妊娠期宫颈长度的变化趋势各研究报道的结果不一。本研究显示不同分娩方式生育史孕妇中孕期宫颈长度均相较早孕期及晚孕期长。Parra-Saaverdra 等[16]描述了类似的趋势,宫颈长度在22周之前逐渐增加,然后逐渐缩短到36 周。Kushnir等[17]通过经阴道超声测量166 名正常孕妇8~37周间的宫颈长度,发现在20~25 周宫颈长度最大。然而,有研究发现子宫颈长度在妊娠期间没有明显变化[18],另一些研究发现子宫颈长度从10~40周或从17~37 周呈持续性下降[19,20]。E-Cervix 采用“4 点法”沿宫颈弯曲的弧度测量其长度,可更加真实地显示各孕期宫颈的长度。而传统的测量宫颈内口到宫颈外口之间的直线距离,可能会低估宫颈的真实长度。另外,关于产次对宫颈长度的影响,一些研究显示初产妇和经产妇的宫颈长度无明显差别[21]。也有研究报道经产妇的宫颈长度较初产妇长[22]。这些研究亦未考虑经产妇分娩方式对宫颈长度的影响。本研究结果显示经产妇合并剖宫产史组的宫颈长度在中孕期明显长于初产妇组,而经产妇无剖宫产史组的宫颈长度与初产妇组在3 个孕周段均无明显差异。由于剖宫产手术可导致子宫前壁下段与前腹壁粘连,再次妊娠时随着子宫下段的形成,宫颈受牵拉而变长,因此既往有剖宫产史的经产妇再次妊娠时宫颈长度从中孕期开始明显较初产妇长。而没有剖宫产史的经产妇再次妊娠时,其宫颈长度与初产妇无明显差异。
本研究的主要局限性在于研究对象均为血压正常的且无其他基础疾病的孕妇,结果仅代表在正常范围内可以排除个体血压和心率对宫颈弹性值的影响。对于伴有妊娠期高血压,或血管性、血液性疾病的患者,E-Cervix 技术如何更广泛地应用还需进一步探讨。
综上所述,通过E-Cervix 技术可以相对客观地反映出不同分娩方式生育史孕妇妊娠期宫颈组织随孕周增加均产生一系列生理变化。对比不同分娩方式生育史孕妇妊娠期宫颈参数的差异,提示不同分娩方式会影响再次妊娠时宫颈弹性和宫颈长度的变化,有助于提高自发性早产的预测准确性。

