超声诊断及监测双侧浆细胞性乳腺炎间隔2 年半发病1 例
马艳波,刘桂梅(通信作者)
(清华大学医院超声科 北京 100084)
浆细胞性乳腺炎(plasma cell mastitis,PCM)又名乳管扩张症,该病前期主要表现为乳管扩张,后期发展为乳管周围出现以浆细胞浸润为主的炎症时称其为浆细胞性乳腺炎,病因不明。近年来该病发病率呈现出上升趋势,因其各病理期临床表现错综复杂且相互叠加,缺乏特异性的影像学表现,早期极易误诊为乳腺癌,给患者造成极大的心理负担,给临床医生带来很大困扰[1]。本研究通过对患者长达3 年的超声随访监测,分析超声诊断PCM 的关键要点以及导致双侧乳腺相继发病的可能原因,报道如下。
1 病例资料
1.1 病史及诊断资料
患者女,36 岁,触及左侧乳腺肿块7 天并自觉逐渐增大就诊。临床检查:左乳可触及4 cm×2 cm 肿物,质中,界不清,活动度差,无压痛,双乳形态及皮肤正常,乳头无凹陷,双腋下未触及肿大淋巴结。既往体健,育有1 子,哺乳半年,自述有胸部撞击史。4 个月前超声健康体检示:双侧乳头深方多发乳腺导管局限性扩张,最大前后径0.48 cm。此次超声检查:左乳12 点方向可见肿块回声,大小约3.5 cm×1.3 cm,边界不清,形状不规则,部分成角,内部为低回声,周边组织回声增强,CDFI:肿块周边及内部可见较丰富血流信号(图1)。双侧乳腺导管不规则扩张,左侧最大前后径0.35 cm,右侧最大前后径0.55 cm,导管内透声不良,部分充填团块状及絮点状低回声,加压可轻微变形。超声诊断:(1)左侧乳腺实性占位性病变,BI-RADS 4a 类,浆细胞性乳腺炎?肿瘤性病变待排查?(2)双侧乳腺导管扩张并导管内实性回声。对左乳包块进行超声引导下穿刺活检,病理结果示:(左乳穿刺组织)大量中性粒细粒、淋巴细胞及浆细胞浸润,并可见上皮样肉芽肿形成(图2),诊断:(左乳)浆细胞性乳腺炎(PCM)。
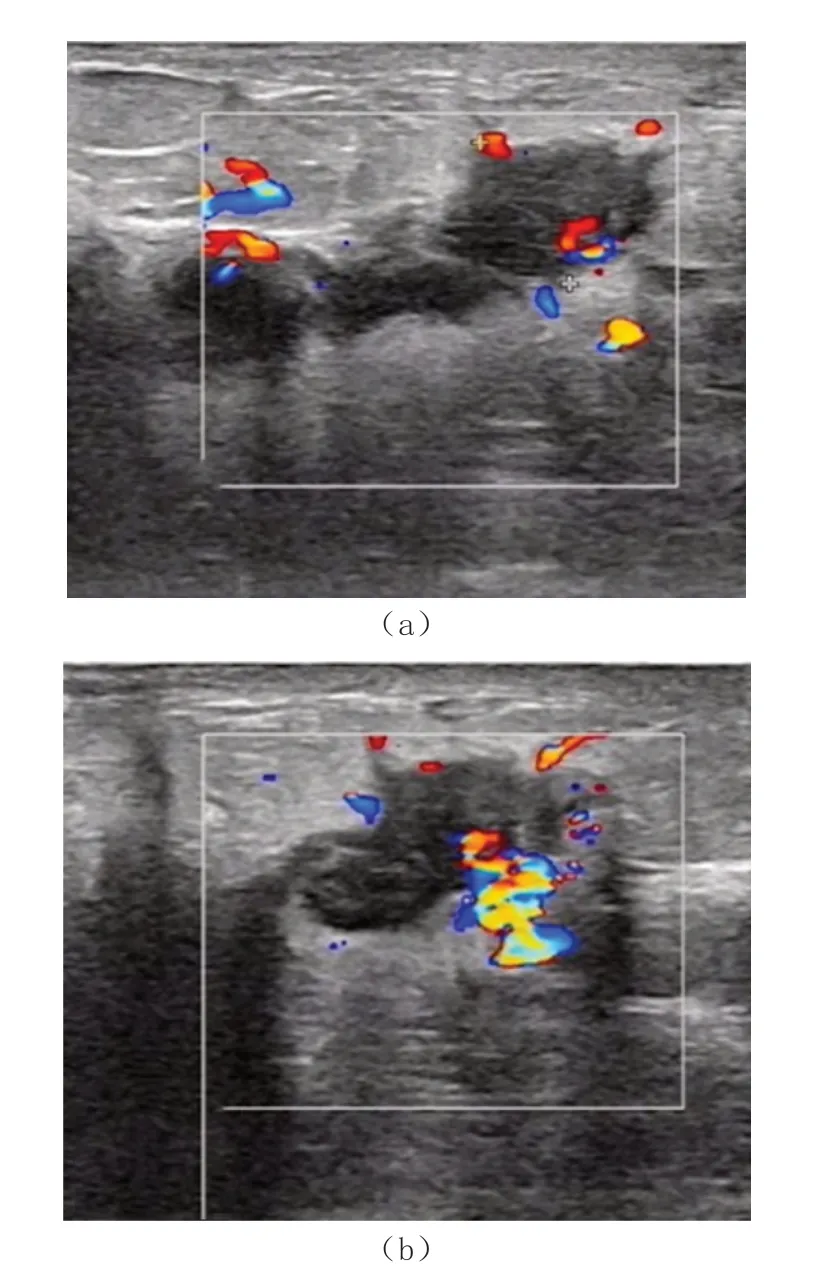
图1 首次就诊超声图像
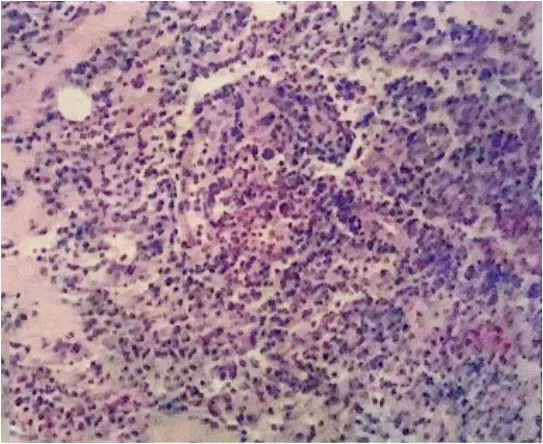
图2 病理图(HE,×100)
1.2 超声监测随访
中医中药治疗2 个月后复查,左乳皮肤可见破溃口,呈红肿表现。超声检查示,左乳外象限见迂曲的不规则条形低回声包块,延续至皮层,彼此相连,最大范围约4.1 cm×3.4 cm,呈“窦帽征”“火山口”样及“树根样”改变(图3a),多发瘘管形成;另见囊样回声,大小约1.9 cm×1.1 cm,内为细点状低回声(图3b);局部导管扩张,最宽处0.21 cm。右侧乳晕深方导管扩张,最宽处前后径0.65 cm,内充填细点状低回声。治疗10 个月超声复查示,左乳不规则包块完全消失,仅残存细小瘘管影,体表皮肤完全愈合恢复正常结构(图3c)。随后定期复查超声,左乳病情稳定。
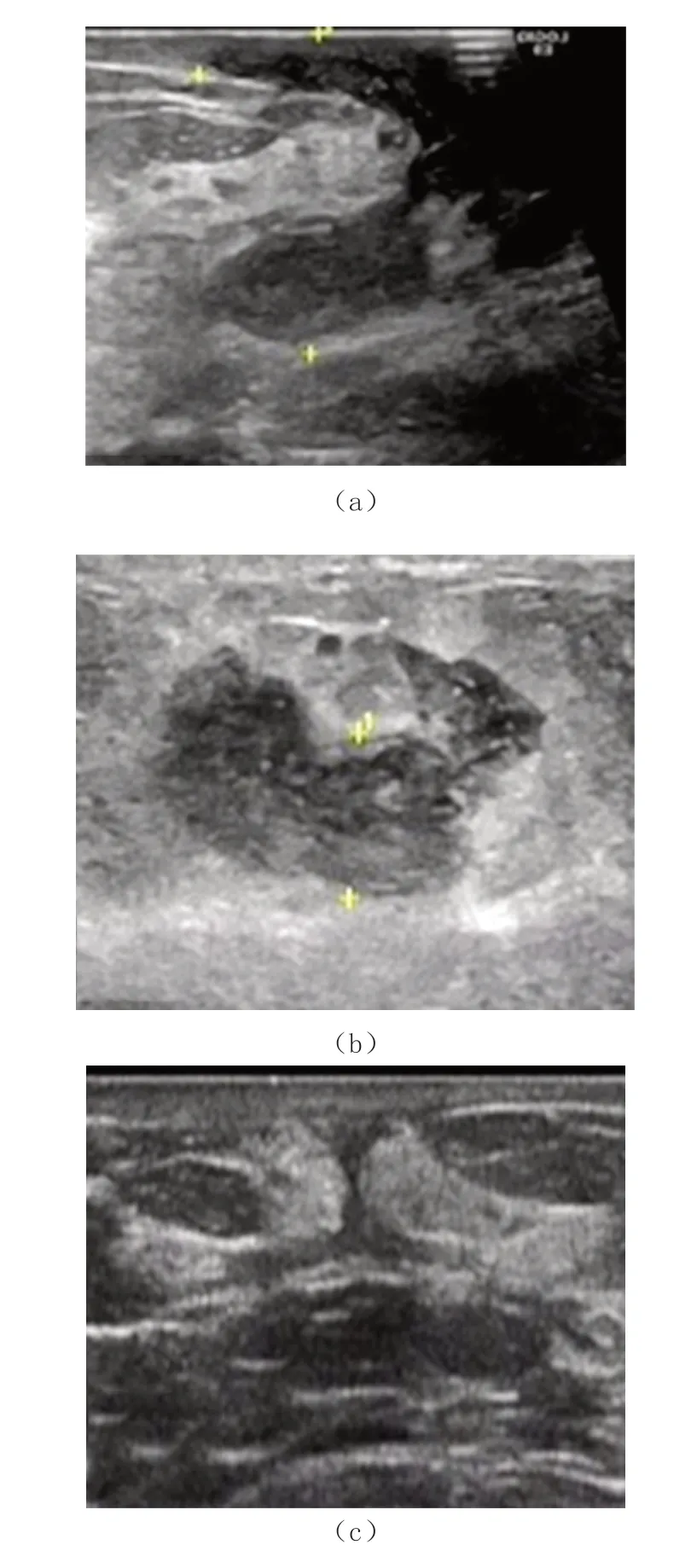
图3 左乳病变超声监测图像
右乳定期超声复查,导管持续稳定扩张,前后径0.50~0.65 cm,管腔内充填细点状低回声,加压可部分流动(图4a、4b)。直至2 年半后,右乳病变发作,出现不规则肿块回声(图4c),病变进展情况同左乳。
2 讨论
PCM 由Haagensen[2]于1956 年提出,为非独立性疾病,常见于育龄经产妇女。其发病机制尚不明确,可能与先天性乳头畸形或发育不良、乳腺损伤、炎症或者导管壁退行性变导致乳管阻塞、乳管扩张,分泌物堆积刺激炎症产生,引起大量浆细胞浸润有关,并有研究认为自身免疫紊乱在该病中发挥重要作用[1,3]。本研究中此例患者回忆曾有双侧乳房受婴儿猛烈撞击史,因此推测病因可能为乳房受到钝性损伤后,导管扩张,分泌物堆积,从而激发了自身免疫性炎症,与相关的研究相符。本病例在左乳病变稳定治愈后,右乳病变发作,分析原因可能与右乳导管持续扩张且导管内细点状分泌物并未消除有关,此病进展过程印证了乳腺导管内容物为诱发PCM病变的关键的论断,表明在所有乳腺导管内容物被清除之前,该病的致病因子仍存在于患者乳腺之中,应予以重视[1]。
PCM 主要累及乳晕后方大导管,研究中75.0%的PCM 初始病灶位于乳晕区,在病理上分为导管扩张期、炎症期(肿块期)、脓肿期及瘘管期,不同时期的病程表现互有交叉[4-5]。早期由于脂性分泌物堆积于导管内,声像图表现为导管扩张。炎症加重时淋巴细胞和中性粒细胞浸润堆积,PCM 转变为内部回声不均的实性病灶。随着病程进展,纤维修复与炎症浸润同时存在,部分导管周围脂肪甚至出现液化坏死。因此,此病前期常表现为易与乳腺浸润性导管癌相混淆的超声恶性征象。本病例健康体检时发现乳腺导管扩张,未予重视,4 个月后发展到肿块期且进展迅速就诊,此期超声图像缺乏特异性,与乳腺癌难以区分,超声诊断时考虑到:(1)病史:年轻经产妇,双侧乳腺导管扩张并内容物堆积史;(2)病变位于乳晕区,而乳腺癌患者的病灶主要位于外上象限;(3)病变虽然边界不清,形态不规则成角,但大体呈扁平样,纵径与横径的比值在1 以下,乳腺癌包块的前后生长趋势更为显著;(4)病变周围回声增强,而乳腺癌后方回声多衰减;(5)扩张导管内的细弱样点状回声或絮状低回声,探头加压可流动;(6)健侧乳腺导管同样扩张,与患侧超声图像一致;(7)病变进展极其迅速,几天内迅速长大,乳腺癌很少几天时间内明显变大。综合以上原因给出了PCM 的第一诊断,为患者的后期检查及治疗指引了正确的方向。此病进展到后期的脓肿期及瘘管期,如本病例所见导管扩张、肿块、脓肿与窦道、瘘管交叉存在,使PCM 的诊断更加明确。由此可见,除乳腺肿块自身超声图像表现外,病变进展迅速,且肿块位于乳晕区,存在对侧导管扩张,扩张导管内细弱样点状回声或絮状低回声,加压流动,这些征象有助于辅助诊断PCM[6]。
综上所述,浆细胞性乳腺炎容易复发、迁延不愈,临床过程呈现出“良性疾病、恶性行为”,给患者和临床医师都带来极大的困扰。虽然此类疾病临床表现复杂多变,各病理类型超声图像相互重叠、表现不一,影像学表现缺乏特异性,部分图像与乳腺癌难以区别,容易误诊,但是结合历史检查资料、病史病程及临床表现,以及发挥超声双侧对比、实时动态加压、多切面扫查等检查优势,仍可做出相对准确的诊断。乳腺超声检查可作为PCM 诊断及随访的首选影像学检查方法,且超声引导下穿刺活检目前仍是经非外科手术途径获取病理学诊断结果的最佳方法[7-9]。

