床旁超声在儿童脓毒性休克液体复苏中的应用价值
史海燕 刘帅 耿文锦 岳燕科 许笑雷 郭莎 刘岩 徐梅先
脓毒症是一种以宿主对感染的反应失调引起的危及生命的器官功能障碍为特点的疾病,而脓毒性休克是在脓毒症基础上出现心血管功能障碍,是最严重的脓毒症并发症[1],也是儿童重症监护病房常见的危重症之一,其发病率及死亡率高,严重威胁儿童的身心健康[2-3]。休克的本质是有效循环容量不足,所以,早期积极有效的液体复苏可改善患儿循环状态,维持组织灌注,促进器官功能恢复[4-5],随着指南不断的更新[6-7],早期目标导向治疗可改善患儿的预后,但在临床工作中何为有效的液体复苏,液体复苏的终点在哪仍是备受争议的焦点。研究报道,早期目标导向治疗并未改变脓毒性休克患儿的死亡率,最可能的原因在于复苏过程中存在液体过负荷导致肺水肿致氧合下降,所以对于脓毒性休克患儿,在组织灌注良好的前提下液体负平衡更利于病情发展[8]。因此,临床上需要简单可靠的监测手段来评估患儿的血流动力学变化,既达到有效的复苏又保证氧合良好。传统的监测手段如脉搏指示剂连续心排出量监测(PiCCO),可动态评估患儿的容量状态及容量反应性,但该技术需有创操作,创伤大,花费高,不易在儿科临床开展。近年来,随着床旁重症超声的快速发展,其具有无创、动态、实时、便捷等优势,在儿科临床应用更为广泛[9]。床旁超声测下腔静脉内径及变异度可评估患者的容量状态和容量反应性[10],肺部超声可以评估患者是否存在肺水肿[11],将二者结合可以更好指导液体复苏。本研究比较传统液体复苏和超声指导下液体复苏的效果,为临床提供更多的理论依据。
分别移取100 μg碲标准溶液系列于25 mL比色管中,加入不同量的硫酸(1+1),以水为参比,按实验方法1.2进行试验,结果见表3。试验结果表明硫酸(1+1)的用量在5~7 mL范围内,吸光度值基本保持一致,本法选择硫酸(1+1)的用量为5 mL。
1 资料与方法
1.1 一般资料 选取2021年12月至2023年1月收治于河北医科大学附属河北省儿童医院重症医学一科诊断为脓毒性休克患儿50例;其中男童28例,女童22例年龄8个月~9岁,所有入组患儿按顺序编号,采用随机数字表法分为常规组和超声组,每组25例。此研究通过河北省儿童医院医学伦理委员会的审批,所有患儿家属签署相应医疗知情同意书。2组性别比、年龄、体重、预警评分、入院时心率、平均动脉压(MAP)、血乳酸、氧合指数基线水平差异无统计学意义(P>0.05)。见表1。
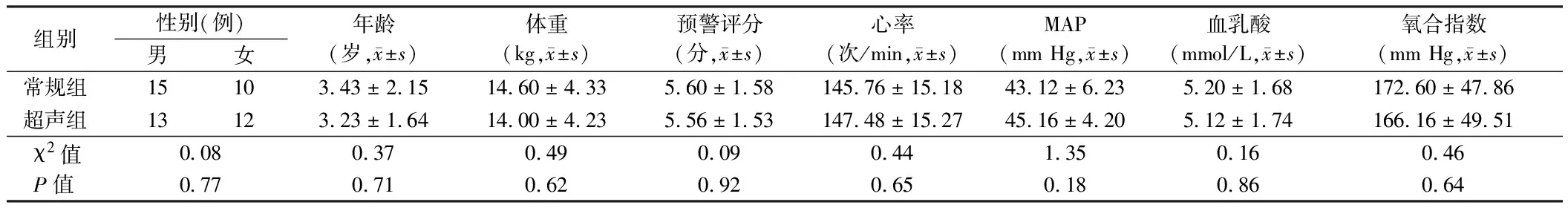
表1 2组患儿一般情况比较 n=25
1.2 纳入与排除标准
1.2.1 纳入标准:所有患儿均符合《儿童脓毒性休克(感染性休克)诊治专家共识2015版》[12]和2012版儿童严重脓毒症及脓毒性休克治疗国际指南[13]中脓毒性休克的诊断标准。
1.2.2 排除标准:①腹腔高压患儿;②先天性心脏病、心肌病、严重心律失常、肺动脉高压、严重心功能不全或存在低血容量休克者;③胸部外伤等无法行肺部超声检查者;④入院<24 h者。
1.3.2.1 下腔静脉内径及变异度测量:患儿采取平卧位,应用意大利百胜公司多功能超声仪,选择3.5 MHz微凸阵超声探头,选取剑突下纵切面进行测定。测量点取下腔静脉距离右心房入口2 cm处,分别测量呼气末最小下腔静脉内径(IVCDmin)及吸气末最大下腔静脉内径(IVCDmax)值,每个指标测定3次,取其平均值。根据公式,计算RVI=[(IVCDmax-IVCDmin)/IVCDmax]×100%。因患儿的下腔静脉值受年龄、身高等因素影响,根据不同年龄段的下腔静脉内径数值判断患儿目前容量状态,再结合肺部超声检查评估是否给予液体复苏。
2.2 2组患儿24 h液体总入量及血管活性药物评分比较 超声组24 h液体总入量少于常规组,差异有统计学意义(P<0.05),24 h血管活性药物评分低于常规组,但差异无统计学意义(P>0.05)。见表3。
1.3.1 常规组:在初始液体复苏后按照指南目标(早期目标导向治疗6 h目标)继续液体复苏。
2.4 2组患儿发生肺水肿的例数及28 d病死率比较 超声组患儿在液体复苏期间肺水肿发生率,明显少于常规组,差异有统计学意义(P<0.05);2组患儿28 d病死率比较,差异无统计学意义(P>0.05)。见表5。
由于行业发展及企业要求,在毛鸡重量计算时,采用车间宰杀胴体折算毛重的方法。毛鸡各部位出成C=各部位产品重量/折后毛鸡重量×100%。
革兰阴性需氧菌:流感嗜血杆菌、副流感嗜血杆菌、卡他莫拉菌、不动杆菌属、耶尔森菌属、嗜肺军团菌、百日咳杆菌、副百日咳杆菌、志贺菌属、巴斯德菌属、霍乱弧菌、副溶血性弧菌、类志贺吡邻单胞菌。对大肠杆菌、肠炎沙门氏菌、伤寒沙门氏菌、肠杆菌属、嗜水性气单胞菌属和克雷白杆菌属的活性不尽相同,需进行敏感性试验。对变形杆菌属、沙雷菌属、摩根菌属和绿脓单胞杆菌通常是耐药的。
1.3.2.2 肺部超声检查:患儿暴露胸部,以腋前线、腋中线为界将胸壁分为前、中、后3个区域,以乳头为界分为上、下肺,共分为12个区。根据超声征象进行计分[14,15]:正常通气区域:A线,有胸膜滑动征,记0分;通气减少中度区:单切面B线≥3根,记1分;通气减少重度区:单切面出现融合B线,记2分;肺实变区:实变征象,伴支气管充气征,记3分。肺部超声评分为0分时可以继续液体复苏,若评分为1分时结合下腔静脉内径评估容量状态,临床医师给予或限制液体,若评分为2分时限制液体入量。
2.3 2组患儿液体复苏期间氧合指数比较 超声组患儿的氧合指数在液体复苏12 h时高于常规组,但差异无统计学意义(P>0.05),液体复苏24、48 h超声组患儿的氧合指数明显高于常规组,差异有统计学意义(P<0.05)。见表4。
2.1 2组患儿液体复苏期间心率、MAP及ScvO2水平比较 治疗前2组患儿的心率、MAP及ScvO2水平比较,差异无统计学意义(P>0.05);液体复苏6 h、12 h后2组患儿的心率、MAP及ScvO2指标比较,差异无统计学意义(P>0.05)。见表2。
2 结果

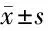
表2 2组患儿液体复苏期间心率、MAP及ScvO2水平比较 n=25,
1.3 方法 患儿入院后均给予抗感染、呼吸支持等对症治疗。2组均给予初始液体复苏(20 mL/kg醋酸钠林格液,湖北多瑞药业)。
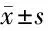
表3 2组患儿24 h液体总入量及血管活性药物评分比较 n=25,
1.4 观察指标 (1)一般情况:性别、年龄、体重、预警评分、入院时心率及平均动脉压、血乳酸、氧合指数;(2)液体复苏6、12 h后的心率、MAP及中心静脉血氧饱和度(ScvO2);(3)2组患儿24 h液体入量及血管药物评分、液体复苏12、24、48 h氧合指数变化、肺水肿发生例数及28 d病死率。
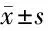
表4 2组患儿液体复苏期间氧合指数比较 n=25,mm Hg,
1.3.2 超声组:在初始液体复苏后根据超声测下腔静脉内径及肺部超声检查指导后续液体复苏。所有超声检查项目均由通过中国重症超声协作组规范培训获得合格证书的医师完成。

表5 2组患儿发生肺水肿的例数及28 d病死率比较 n=25,例(%)
3 讨论
对于急诊及重症监护室医师而言,脓毒症患者的处理是主要挑战之一。脓毒症是宿主对感染的反应失调引起的危及生命的器官功能障碍,脓毒性休克是脓毒症的一个亚型,常因循环、细胞和代谢异常导致死亡率增加[16]。脓毒性休克是儿童重症监护病房常见的危重症之一,其死亡率高,但早期有效治疗可改善患儿的预后。众所周知,休克的基本病理生理机制是有效循环血容量不足,所以,液体管理是脓毒性休克患儿早期干预的核心措施之一[17]。液体复苏在脓毒性休克治疗中起着重要的作用。不适当输注大量液体可能会导致容量负荷过重,越来越被认为是危重病发病和死亡的独立危险因素[18-20]。在早期的脓毒性休克治疗时,应及时给予容量支持,以优化器官灌注,但不推荐连续的液体正平衡。在治疗脓毒性休克中达到液体负平衡与更好的结局相关。做出正确决定对患儿至关重要,在复苏不足与过度复苏之间找到平衡,在输注液体带来的益处与造成的损害之间找到平衡,以及平衡其他针对休克的治疗措施的利与弊。额外的液体输注需要通过反复评估,应用现有的动态指标预测容量反应性来进行指导。应始终及时并根据血流动力学反应来进行液体复苏,直到实现充分灌注,而不是用侵入性、过长的和不受控制的方法。因此需在治疗前评估患者的容量状态及容量反应性,才能更好地实现个体精准化液体管理。
无论是贝多芬还是门德尔松,他们的音乐在西方的浪漫主义时期留下的一笔宝贵的财富,而且他们对音乐创作的执着精神是值得我们当代学生所学习。
容量反应性评估是脓毒性休克患儿容量管理的重要环节之一。临床中评估患儿的容量状态及容量反应性的方法很多,包括有创监测和无创监测,其中PiCCO技术是目前常用的血流动力学监测手段,能动态监测患者的血流动力学变化,并指导临床治疗[21]。但该技术为有创监测,需血管内置入导管,创伤大,并发症多,且价格相对昂贵,尤其在儿科领域应用受限。还有通过监测前负荷压力指标如中心静脉压来评估容量状态,而这些指标是静态指标,提示当前患儿的容量状态,并不能反映容量反应性,即使容量状态好补液后效果也不一定好,所以,我们需应用动态指标来评估容量反应性。近年来,随着床旁重症超声的兴起,其无创、可床旁、动态、实时等特点广受临床医师青睐,逐渐成为重症医学重要的辅助检查手段[22]。
2010年7月,蔡振华接替退休的国家体育总局副局长崔大林开始分管足球工作。从那时起,蔡振华身上多了“足球”的标签。
床旁超声评估患儿容量反应性的方法很多,本研究通过测定下腔静脉内径及变异度来动态评估患儿的容量状态及容量反应性。超声测量下腔静脉形态随呼吸变化是一种非侵入性,易于获得的方法。下腔静脉属于胸腔外有扩张性的血管,穿过膈肌后,下腔静脉汇入右心房,所以下腔静脉的跨壁压力接近于右房压。下腔静脉为容量血管,其顺应性好,且与右心房直接相连,位置相对固定,其内径变化可随着血容量变化而变化,所以超声引导下测定下腔静脉内径可快速、简单、方便地反映患者的容量状态。研究报道,通过测定下腔静脉及变异度可预估容量反应性,指导液体管理[23-25]。脓毒性休克患儿在肺部出现病情变化时可通过超声检查来明确。肺部超声可以快速准确识别患儿的过度复苏时发生的早期肺水肿[26],从而有助于提供进一步扩容的风险-效益信号。正常状态下,胸膜与后方肺气因巨大声阻抗而发生全反射,呈A线。当肺部发生病变时,炎症渗出导致肺间质增厚,可见肺泡内气体与肺间质液体之间发生多重混响伪像,产生B线。肺水肿发生时,由于肺毛细血管分布广泛,因此肺水肿呈弥漫分布,表现为同侧肺叶连续性B线,以弥漫性、对称性和连续性为特征。B线提供了一种快速的方法来确定水化状态,并随后纠正危重症患者的液体清除。相关文献报道,肺部超声B线诊断肺水肿具有较高可行性、灵敏性和特异性[27-28]。本研究通过床旁超声来指导脓毒性休克患儿的液体管理,在液体复苏过程中测定下腔静脉内径及变异度动态评估患儿的容量状态及容量反应性,给予液体输注或限制液体给予,在此基础上结合肺部超声,判断患儿是否有肺水肿表现,及时终止液体输入,将二者结合可以更好加强液体管理,既稳定循环又降低液体过负荷带来的风险。
研究进一步验证了环境心理学相关理论及Arthur Stamps的天际线美学理论,为城市天际线定量评价提供了探索性的研究方法。当前我国城市正处于快速建设的阶段,设计手段及反馈机制亟待更新,以上方法也为城市规划设计导则的科学化编制提供了可能性。关于现阶段城市设计得到如下启示:
本研究结果显示,超声组24 h液体总入量少于常规组,差异有统计学意义(P<0.05),说明床旁超声测下腔静脉内径及变异度可评估患儿的容量状态及容量反应性,指导临床医师精准管理脓毒性休克患儿的液体容量,实现个体化,避免液体过负荷。2组患儿在液体复苏24、48 h时氧合指数明显不同,超声组优于常规组,且在液体复苏期间超声组肺水肿发生率低于常规组,差异有统计学意义(P<0.05),这提示我们在床旁肺部超声的帮助下通过探查是否存在B线来判断肺水肿情况,及时限制液体入量,可以避免液体过量,降低发生肺水肿的风险,改善氧合。2组患儿在液体复苏6、12 h的心率、MAP、ScvO2指标、24 h血管活性药物评分差异无统计学意义(P>0.05),可能与入组患儿既往心功能未能评估有关,在复苏过程中可能会对结果造成影响,且2组患儿的28 d病死率差异无统计学意义(P>0.05),可能该研究样本量较少有关,不能真实反映超声指导脓毒性休克患儿液体复苏的预后情况。本研究未考虑到呼吸支持方式及呼吸机参数对氧合指数的影响,今后需扩大样本量及严格纳入标准等方面进一步改进,更好为临床工作提供可靠的理论依据。
综上所述,床旁超声测下腔静脉内径联合肺部超声可以指导儿童脓毒性休克的液体管理,减少液体入量,优化容量状态,改善血流动力指标,降低肺水肿发生的风险,因超声具有无创性,在儿科临床应用更广泛,益于儿童。
——过敏性休克和肺水肿的抢救流程

