鼻内镜辅助眶壁整复术治疗眶壁骨折60例临床疗效观察
王娟,杨俭伟,肖丽,姬永娟,范美如,白萍
河北省眼科医院眼整形与泪器病科 河北省眼科学重点实验室河北省眼部疾病临床医学研究中心,河北 邢台 054001
我国复杂眶壁骨折整复手术临床开展较晚。至21 世纪,北京、上海等一线城市才逐渐开展眼眶骨折修复和畸形整复手术[1-3]。近年来,随着社会经济的快速发展,眼眶外伤病例有所增加,眼眶外伤诊治的基础和临床研究也取得了突破性进展。如在眶壁骨折后眼眶结构破坏及眼球内陷的预测评估方面,开展了计算机眼眶容积测量的研究;在眶壁骨折外伤的手术修复与治疗方面,进行了计算机辅助设计制作以及眼眶复合性骨折的手术技术和并发症的处理等研究[4]。尤其鼻内镜的应用提高了眶壁骨折的手术修复水平,提升了眶壁骨折后眶腔的修复能力,更加符合现代医学的精准要求[5]。但是,目前临床鼻内镜辅助眶壁骨折整复手术对眶壁骨折患者的疗效及视力的影响研究不多,对眶腔骨架搭建效果及眶腔骨架修复的影像学研究更少。近年来,我院采用鼻内镜辅助进行眶壁骨折整复手术60例,现报告如下。
1 资料与方法
1.1 临床资料 选取2021年8月—2022年12月河北省眼科医院收治的眶壁骨折患者60 例,男36 例,女24例,年龄22~53岁;患者均为单侧眶壁骨折,左眼35例,右眼25例;骨折发生的部位为眶内壁、眶下壁和眶尖各20例;骨折原因:车祸22例,拳击斗殴伤20 例,摔伤18 例。纳入标准:①患者均符合眶壁骨折诊断并经CT影像学检查确诊;②存在眶壁骨折整复手术指征;③无麻醉药物过敏史及手术禁忌。排除标准:①合并患侧眼部其他疾病;②合并重要脏器严重功能障碍者;③有精神病史或者认知功能障碍者;④病历资料不完整者。本研究经河北省眼科医院伦理委员会批准(伦理批件号:2021KY011),患者或家属签署知情同意书。
1.2 治疗方法 患者全身麻醉生效后,采用开睑器将眼睑撑开,并牵引内眦皮肤至泪阜暴露;于泪阜与皱襞中间作长度12~15 mm 切口,在切口中间部分分离至内壁。采用牵开器将软组织撑开至暴露泪后嵴,切开眼眶内壁的骨膜并将其充分掀起。在骨膜下通过直径为4.0 mm 的0 度鼻内镜以可视状态精准进行手术操作。通过具有吸引功能的剥离子使骨折后缘及全部骨折部位暴露于鼻内镜下。充分收缩术侧鼻腔,并切除钩突,使筛窦充分开放。仔细清除患者筛窦内的陈旧性积血,可以发现眼眶不同类型骨折患者的骨折线和眶内容脱出物。通过筛窦钳将游离的碎骨片清除,以钝头剥离子将脱出的眶内容物还纳复位,随后将骨折的眶纸样板对线复位。测量并记录眶内侧壁缺损区域的大小,并按照缺损区域的大小采用鼻中隔软骨(缺损较大者)或自体钩突(缺损较小者)将其修复。在鼻内镜下将钩突、筛泡切除,采用黏膜钳将上颌窦口后上部分切除以充分扩大上颌窦口,通过中、下鼻道联合观察眶壁骨折的修复情况。探查眶内壁、下壁以及眶尖部位等整个眶腔,发现骨折区域的完整边界后,测量并记录骨折缺损的水平长度和垂直长度,将厚度为1 mm的微孔聚乙烯补片根据骨折缺损区域的长度和宽度进行修剪,将补片的后缘打磨并进行弯曲,防止其对眶尖组织及视神经造成压迫。补片处理好后经泪阜切口放置于骨折部位,通过耳脑胶将补片与眼眶骨折部位进一步固定。使用钛钉固定钛网于眶缘,确认钛网边界覆盖全部缺损区域,未损伤视神经且位置满意后,完成被动牵拉试验。充分止血后关闭创口,最后缝合骨膜与结膜的切口。术后常规静脉滴注广谱抗生素以防感染。
1.3 观察项目及疗效评定 ①眼球运动受限:术后3 d 观察眼球运动情况并进行疗效评定。眼球运动受限完全消失者为治愈;运动受限情况部分改善为好转;运动受限情况无变化为无效;运动受限程度加剧为恶化。②复视:术后3 d观察复视情况并进行疗效评定。复视完全消失为治愈;复视情况有所改善、复视程度可耐受为好转;复视情况无变化为无效;患者复视加剧为恶化。③眼球突出度:术后3 d观察眼球突出度并进行疗效评定。眼球内陷完全消失或两侧眼球突出度差值低于2 mm为治愈;两侧眼球的突出度差值超过2 mm、但较术前差值有所下降为好转;两侧眼球的突出度差值较前增大为恶化。④视力:术后3 d检查患者视力,比较手术前后变化。⑤眶腔骨架:分别于术前、术后3 个月行骨折部位CT 检查,观察并评价眶腔骨架修复情况。⑥术后并发症:观察手术部位有无感染及置入物是否移位等情况。
1.4 统计学方法 应用SPSS20.0 统计软件。计数资料以例数或百分比表示,治疗前后比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效 60 例患者,修复治疗后眼球运动受限完全消失,眼球运动受限治愈率为100%;复视治愈51 例、好转7 例,无效1 例,治愈率为85.00%;患者术后均无眼球内陷,两侧眼球突出度差值均低于2 mm。
2.2 患者治疗前后视力变化 60 例患者整复重建手术后视力均较治疗前明显改善,差异有统计学意义(P<0.05)。见表1。
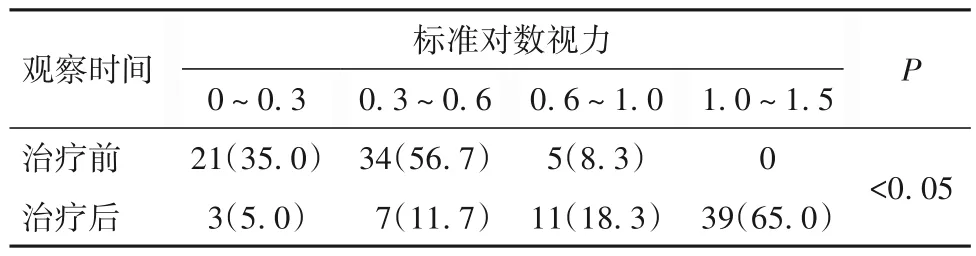
表1 60例患者治疗前后视力变化[例(%)]
2.3 患者术后眶腔骨架修复情况 术后3 个月通过CT 检查观察患者眶腔骨架修复情况,显示60 例患者眶腔完全修复51例,完全修复率为85.00%。
2.4 患者术后并发症发生情况 患者置入物均未发生移位;术后切口未发生感染,均正常愈合。
3 讨论
眶壁骨折属于外伤性疾病,是发生于颅鼻眶区域的最较常见损伤。眶壁骨折的发生主要是眼眶或眶周受到不可抗拒的力量作用导致眶壁及眶周部位骨质损伤,病情复杂,可伴有眶、鼻骨、上颌骨、颧弓处的复杂骨折,骨折线可累及上颌骨、颧骨、眶内壁、眶下壁及眶尖等多个部位,同时伴有明显局部肿痛症状及眼部并发症。另外,多发骨折也可引起颧部塌陷、张口受限、咬合错位等颌面畸形。由于眶壁骨折区域大部分会出现塌陷,伴随的眶内压改变可造成眼球移位或内陷、眶内组织嵌顿等,从而导致眼眶容积与眶内容物体积的失衡,造成患者眶腔不稳定和眶腔容积异常,为治疗和预后康复增加较大困难[6]。眶尖是前颅底眶颅沟通的重要区域,借视神经管及眶上裂与颅中窝相通,其位置比较深,体积狭小,内有重要神经血管结构,交通联系广泛[7]。眶壁骨折引起的眶尖骨折是危害较为严重的情形,手术难度较大,常规的手术入路无法较好修复眶尖部位的骨折,临床处理比较棘手。眶尖骨折治疗的重点和关键是选择较好的手术操作视野修复眶腔骨架结构。近年来随着内镜技术的不断完善,鼻内镜技术凭借其自身优势在眶壁骨折治疗及修复中的应用逐渐增多。在鼻内镜直视引导下,治疗医师能够将填充材料精准置入眶壁骨折部位,使眶壁骨板最大限度的恢复正常解剖结构,并有效避免填充材料对眼球、周围神经血管及眶内组织造成的牵拉和压迫,从而提高治疗效果并降低手术风险[8-10]。对于眶尖这种狭小深入部位的复杂骨折,鼻内镜技术的“精准和微创”更具有其独特的优越性。
眼眶的外形不规则,孔裂较多,骨壁菲薄,在发生眶壁骨折时采用常规的眶壁修复手术方法,操作视野局限,难度较大,还容易引起其他并发症,严重影响修复效果和预后康复[11]。鼻内镜技术和医学影像学检查可为临床眶壁骨折导致的眼眶容积改变提供精准的手术操作条件及量化修复标准对进行修复[12]。鼻内镜可以精准观察到眶腔深处的骨折情况,区分眶内壁、眶下壁、眶尖部位骨折,辅助结合CT 技术可以更好的实现眶腔精准修复,尤其眶尖部位的骨折修复和眶腔搭建[13]。恢复眶壁骨折患者正常的眶腔容积并纠正失调眶球关系是临床重建眼眶结构的重要原则[14]。解剖和CT量化研究发现,多数眶壁骨折可能导致眼球内陷,眶腔结构破坏,但软组织丢失或脂肪坏死较少[15]。眶腔异常的主要原因是由于支撑眶腔结构和眼眶内容物的韧带系统发生改变,导致球后脂肪组织的外形和位置均发生改变[16-17]。眶腔CT 能够对眼眶骨折患者的眼眶容积及其扩大量进行准确的测量,并对未来眼球内陷发生的可能性和程度进行可靠预测。现代医学对于修复眶壁骨折有更高要求,不仅需要精细的手术操作,还需要完美修复眶腔结构。目前,关于鼻内镜辅助眶壁骨折整复手术对眶腔骨架搭建及修复后眶腔结构CT影像的研究较少。本研究显示,患者修复治疗后的眼球运动受限治愈率为100%,复视治愈率为85.00%。患者术后均无眼球内陷,两侧眼球突出度均低于2 mm,整复重建手术后视力均明显改善。术后3 个月通过CT 检查观察患者眶腔骨架修复情况,显示眶腔完全修复率为85.00%。患者置入物均未发生移位,术后切口未发生感染,均正常愈合。
综上所述,鼻内镜辅助眶壁整复术对眶内壁、眶下壁以及眶尖等不同部位眶壁骨折的修复均可收获良好治疗效果,有助于患者术后眼球运动和视力恢复,减少复视情况的发生。

