康复新液腔内注射在乳腺脓肿切开引流术后恢复中的临床应用
吕晓霞,张妍,王彩文
(山西省临汾市尧都区人民医院,山西临汾 041000)
乳腺脓肿是女性常见疾病,多数由于哺乳障碍及哺乳过程中乳汁淤积产生细菌感染,使乳腺管发生感染诱发乳腺炎,病情加重而发生乳腺脓肿[1-2]。乳腺脓肿主要致病菌为链球菌及金黄色葡萄球菌,细菌会沿着淋巴管、乳管或血管扩散,导致乳房产生红、肿、热、痛等症状,严重者可发生全身战栗、发热,继而乳房硬结、脓肿等[3]。乳腺脓肿可以是单房性,也可以是多房性,如治疗不及时导致感染加重,可诱发脓毒症,故须及时给予治疗措施,常规治疗方式为引流术,但术后易产生感染,影响患者康复[4]。
乳腺脓肿属于中医“乳痈”范畴,多由气血瘀堵、热毒壅甚,导致肉腐发病。康复新液是中药制剂,具有通利血脉、生肌的功效,常用于治疗细菌感染性疾病,故本研究旨在观察康复新液腔内注射在乳腺脓肿切开引流术后恢复中的临床效果,现报道如下。
1 临床资料
1.1 一般资料 选择2019年12月至2021年12月在临汾市尧都区人民医院普外一科治疗的80例哺乳期乳腺脓肿患者,采用随机数字表法分为参照组和观察组,每组40 例。参照组年龄22~39 岁,平均(29.41±2.02)岁;平均发病于产后(10.15±0.31)周;平均脓肿直径(5.32±1.19)cm。观察组年龄21~38岁,平均(29.53±2.15)岁;平均发病于产后(10.06±0.22)周;平均脓肿直径(5.27±1.15)cm。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准(伦理审批号:19A8071)。
1.2 诊断标准
(1)西医诊断标准 参照《现代乳腺疾病诊断治疗学》中相关诊断标准:乳房疼痛肿胀;乳房患处软,皮肤红肿炙热,明显触痛,有波动感,B 超检查或穿刺抽吸有脓液;患侧腋窝淋巴结肿大;体温38 ℃以上,全身畏寒发热;白细胞总数在10×109/L[5]。
(2)中医诊断标准 符合《中医病证诊断疗效标准》中相关诊断标准:①初起乳房内有疼痛性肿块,皮肤不红或微红,排乳不畅,可有乳头破裂糜烂。化脓时乳房肿痛加重,肿块变软,有应指感,溃破或切开引流后,肿痛减轻。如脓液流出不畅,肿痛不消,可有“传囊”之变。溃后不收口,渗流乳汁或脓液,可形成乳漏。②多有恶寒发热、头痛、周身不适等症。③血中白细胞总数及中性粒细胞升高[6]。
1.3 纳入标准 符合上述诊断标准;年龄20~40岁;均为妊娠期、哺乳期女性,属于单胎妊娠;发病于产后2~30周;依从性良好;患者及家属签署知情同意书。
1.4 排除标准 合并凝血功能障碍、脏腑功能不全、免疫缺陷、恶性肿瘤、全身感染性疾病者;精神障碍者;依从性差者;经病理学诊断为乳腺结核、肉芽肿乳腺炎、浆细胞乳腺炎等特异性炎症类疾病者;脓肿即将破溃,组织坏死累及皮下组织、皮肤者;对本次研究使用药物过敏者;非哺乳期乳腺炎者;近1 个月使用过激素、抗生素药物者。
2 治疗方法
2.1 参照组 采用切开引流术治疗,先做脓肿局部麻醉,如患者乳晕区伴有脓肿,给予弧形切口,若患者脓肿部位是乳晕周各象限,则切口位置在乳腺脓肿波动最明显处,切口形状为弧形。切开皮肤后,暴露脓腔,将腔内间隔打开,内部脓液采用吸管吸净,并将坏死组织切除,切除完成后,采用0.9%氯化钠注射液冲洗脓腔,反复冲洗至氯化钠注射液清亮,随后采用凡士林纱布填塞脓腔,并安置引流管,创面采用无菌纱布覆盖,术后每日为患者冲洗创面,并按时消毒更换敷料,每日更换2次,连续治疗至患者创面愈合。
2.2 观察组 在参照组基础上给予康复新液腔内注射,切开引流术与参照组相同,将坏死组织切除后,采用9%氯化钠注射液反复冲洗至氯化钠注射液清亮,然后给予腔内注射康复新液(湖南科伦制药有限公司,国药准字Z43020995,10 mL/瓶),达到脓腔体积的1/3,随后采用凡士林纱布填塞脓腔,并安置引流管,创面采用无菌纱布覆盖。术后每日为患者冲洗创面,并按时消毒更换敷料,每日更换2 次,连续治疗至患者创面愈合。
3 疗效观察
3.1 观察指标 ①于治疗前、治疗第7日抽取患者空腹静脉血5mL,采用酶联免疫吸附试验法(试剂盒由深圳市科润达生物工程有限公司提供)检测巨噬细胞集落刺激因子(M-CSF)、基质细胞衍生因子1(SDF-1)、肿瘤坏死因子受体相关因子6(TRAF6)、白细胞介素-10(IL-10)、细胞间黏附分子-1(ICAM-1)、泌乳素(PRL)水平。②治疗第1、3、7日,给予两组患者疼痛数字评分法(NRS)评价,以0~10 分评价疼痛程度,0分表示无痛,10分表示疼痛难以忍受。③记录治疗第1、3、7日两组患者脓腔体积,采用彩色多普勒超声扫描计算脓腔体积。④记录两组患者换药天数、创口脓腔愈合时间、疼痛消失时间、住院时间。⑤记录两组患者切口感染发生情况。⑥回访3个月,观察患者复发情况。
3.2 疗效评定标准 参照《中医病证诊断疗效标准》[6]。患者全身症状消失,疮口愈合,肿块消散,为治愈;局部肿痛减轻,全身症状消失,疮口明显愈合,但未完全愈合,为好转:患处反复“传囊”,或形成乳漏,为未愈。总有效率=(治愈例数+好转例数)/总例数×100%。
3.3 统计学方法 采用SPSS23.0统计软件分析数据。计量资料以均数±标准差(±s)表示,若符合正态分布,则采用t检验,不符合正态分布,则采用Mann-Whitney U检验;计数资料以百分率(%)表示,采用χ2检验。P<0.05为差异具有统计学意义。
3.4 结果
(1)脓腔体积、NRS评分比较 治疗前,两组患者脓腔体积、NRS评分比较,差异均无统计学意义(P>0.05)。治疗第3、7日,两组患者脓腔体积均较治疗前缩小(P<0.05),观察组脓腔体积小于参照组(P<0.05);两组患者NRS 评分均较治疗前降低(P<0.05),观察组NRS评分低于参照组(P<0.05)。见表1。
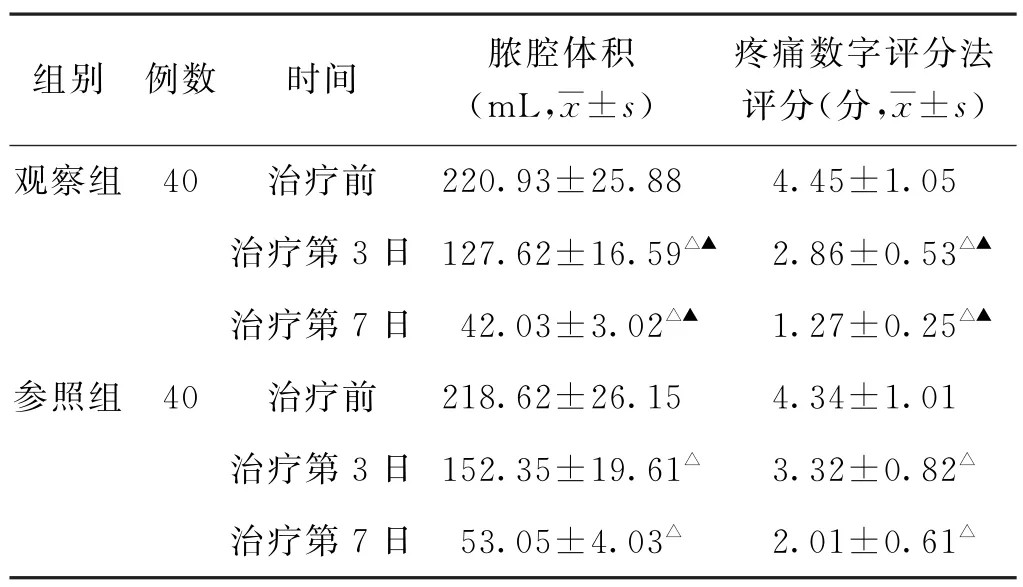
表1 两组乳腺脓肿切开引流术后患者治疗前及治疗第3、7日脓腔体积、疼痛数字评分法评分比较
(2)M-CSF、SDF-1、TRAF6、ICAM-1、PRL、IL-10水平比较 治疗前,两组患者M-CSF、SDF-1、TRAF6、ICAM-1、PRL、IL-10水平比较,差异均无统计学意义(P>0.05)。治疗第7日,两组患者M-CSF、SDF-1、TRAF6、ICAM-1、PRL 水平均较治疗前降低(P<0.05),观察组M-CSF、SDF-1、TRAF6、ICAM-1、PRL水平均低于参照组(P<0.05);两组患者IL-10 水平较治疗前升高(P<0.05),观察组IL-10水平高于参照组(P<0.05)。见表2。
表2 两组乳腺脓肿切开引流术后患者治疗前、治疗第7日巨噬细胞集落刺激因子、基质细胞衍生因子1、肿瘤坏死因子受体相关因子6、白细胞介素-10、细胞间黏附分子-1、泌乳素水平比较(±s)
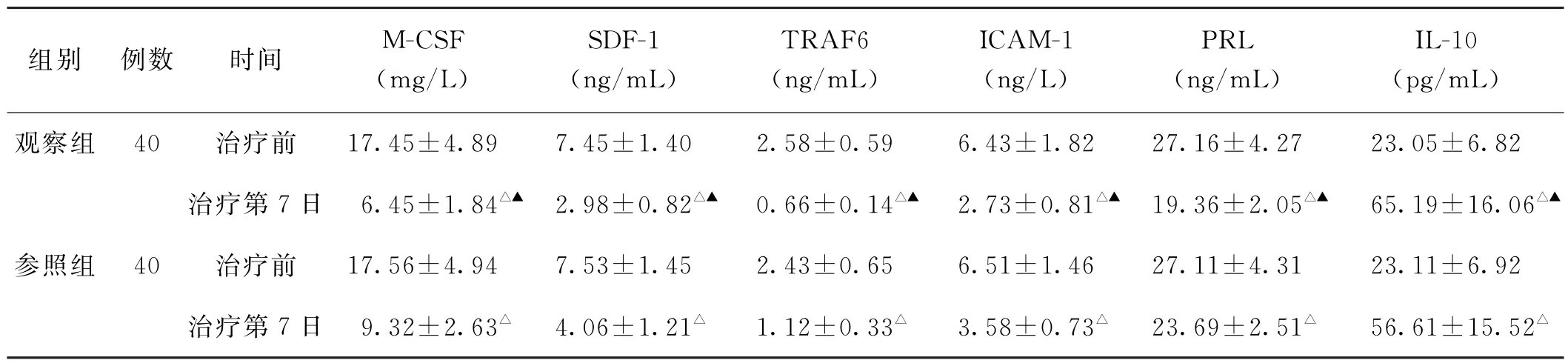
表2 两组乳腺脓肿切开引流术后患者治疗前、治疗第7日巨噬细胞集落刺激因子、基质细胞衍生因子1、肿瘤坏死因子受体相关因子6、白细胞介素-10、细胞间黏附分子-1、泌乳素水平比较(±s)
注:1.M-CSF,巨噬细胞集落刺激因子;SDF-1,基质细胞衍生因子1;TRAF6,肿瘤坏死因子受体相关因子6;IL-10,白细胞介素-10;ICAM-1,细胞间黏附分子-1;PRL,泌乳素。2.与本组治疗前比较,△P<0.05;与参照组治疗后比较,▲P<0.05。
组别例数时间M-CSF(mg/L)SDF-1(ng/mL)TRAF6(ng/mL)ICAM-1(ng/L)PRL(ng/mL)IL-10(pg/mL)观察组 40治疗前17.45±4.897.45±1.402.58±0.596.43±1.8227.16±4.2723.05±6.82治疗第7日 6.45±1.84△▲ 2.98±0.82△▲ 0.66±0.14△▲ 2.73±0.81△▲ 19.36±2.05△▲ 65.19±16.06△▲参照组 40治疗前17.56±4.947.53±1.452.43±0.656.51±1.4627.11±4.3123.11±6.92治疗第7日 9.32±2.63△ 4.06±1.21△1.12±0.33△3.58±0.73△ 23.69±2.51△56.61±15.52△
(3)换药天数、创口脓腔愈合时间、疼痛消失时间、住院时间、切口感染发生率比较 观察组创口脓腔愈合时间、疼痛消失时间、住院时间均短于参照组(P<0.05),观察组换药天数少于参照组(P<0.05)。观察组切口感染发生率为5.00%(2/40),参照组切口感染发生率为27.50%(11/40),观察组切口感染发生率低于参照组(P<0.05)。见表3。
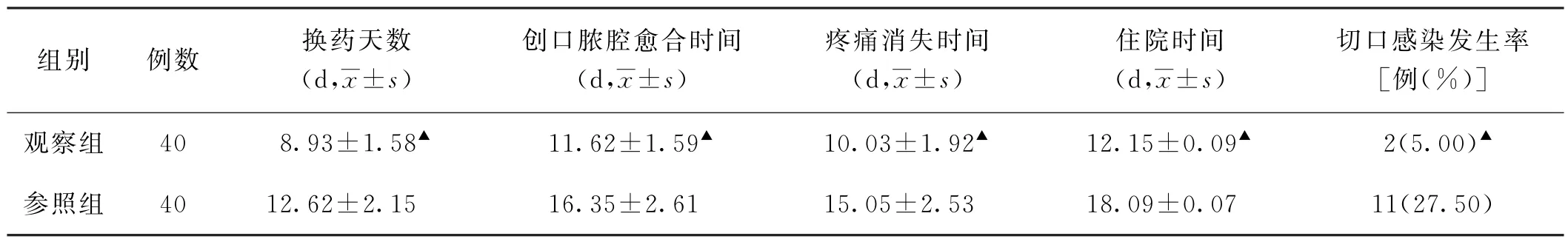
表3 两组乳腺脓肿切开引流术后患者换药天数、创口脓腔愈合时间、疼痛消失时间、住院时间、切口感染发生率比较
(4)临床疗效及复发率比较 观察组总有效率为95.00%(38/40),参照组总有效率为80.00%(32/40),观察组总有效率高于参照组(P<0.05)。观察组3个月内复发率为2.50%(1/40),参照组3个月内复发率为20.00%(8/40),观察组3 个月内复发率低于参照组(P<0.05)。见表4。
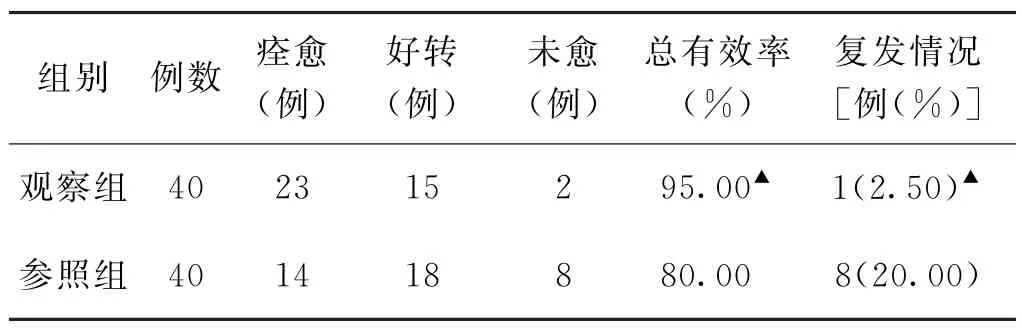
表4 两组乳腺脓肿切开引流术后患者临床疗效及复发情况比较
4 讨论
乳腺脓肿是女性常见疾病,对于哺乳期女性而言,其主要发病因素为乳头皲裂、细菌感染、乳汁淤积。乳汁淤积常见于乳汁未排净及乳头畸形,是产生乳腺炎的基础条件。部分女性由于发育不良导致乳房太小或乳头凹陷,产前矫正不及时,致使哺乳不畅,以致乳汁不能及时排空,多余乳汁滞留于导管,使导管瘀滞不通;淤积的乳汁是细菌生长的培养基,细菌可在淤积的乳汁中大量生长,进而产生炎性反应;乳汁淤积治疗不当,随着病情加重,会加重乳腺细胞液化、坏死,产生脓腔而发病;婴儿吮吸过度用力、乳房过度清洁,致使乳头破损,也可增加致病菌感染率,随病情发展产生乳腺脓肿[7-8]。乳腺脓肿常用的治疗方式为切开引流术,通过安置引流管将脓液及坏死组织排出,促进患者康复,但该手术方式会加重患者疼痛程度,提高感染率,不利于患者康复,故须调整治疗措施[9]。
乳腺脓肿属于中医“乳痈”范畴,多由患者乳汁淤积、乳络瘀滞,日久生热,热毒壅盛,致肉腐发病,治疗以疏通经络、生肌、消痈解毒、散结镇痛为主[9-10]。康复新液是中药制剂,其有效成分为美洲大蠊提取物,具有祛瘀、疏经活络、清热生肌、抗炎、解毒镇痛的功效,其营养成分丰富,含有人体必需的氨基酸,在治疗乳腺脓肿时发挥抗炎作用,可加速炎症物质吸收,加快脓腔愈合,缩短患者病程[11-13]。
该病的发生、发展与其自身免疫关系密切[13]。ICAM-1属于免疫蛋白超家族,与机体炎症呈正相关[14]。TRAF6可激活NF-κB 信号通络,促进炎症产生;M-CSF主要由巨噬细胞、纤维细胞等分泌,可参与免疫应答及炎性反应[15]。SDF-1广泛表达于干细胞、免疫细胞,是一种小分子蛋白,由肝窦内皮细胞、肝星状细胞产生,可诱导机体发生炎症。PRL 可与单核细胞、T 淋巴细胞、NK 细胞膜上受体结合,提升核因子活性,发生乳腺炎症,加重病情[16]。本研究结果显示,治疗第7 日,观察组M-CSF、SDF-1、TRAF6、ICAM-1、PRL水平均低于参照组,IL-10高于参照组,说明在乳腺脓肿切开引流术后采用康复新液腔内注射可抑制炎性反应。观察组脓腔体积小于参照组,NRS评分低于参照组,创口脓腔愈合时间、疼痛消失时间、住院时间均短于参照组,换药天数少于参照组,切口感染发生率低于参照组,说明在乳腺脓肿切开引流术后采用康复新液腔内注射可减少机体感染,缓解患者疼痛,促进患者康复。观察组总有效率高于参照组,3个月内复发率低于参照组,说明在乳腺脓肿切开引流术后采用康复新液腔内注射可提高患者临床疗效,降低复发率。由此可见,康复新液主要通过调节机体炎症信号通路,减少炎性浸润,抑制炎性反应,促进炎症物质吸收,加快脓腔愈合。
综上所述,在乳腺脓肿切开引流术后采用康复新液腔内注射,可抑制炎性反应,减少感染,缓解疼痛,促进患者康复,提高患者临床疗效,降低复发率,值得临床推广。

