罗哌卡因复合右美托咪定用于腹横肌平面阻滞对妇科腹腔镜手术患者术后镇痛及术后恢复质量的影响
陈敏敏 邱晓晓 郑彩虹 李小燕
目前腹腔镜手术已广泛应用于各类妇科良恶性疾病的诊治。但仍有多达80%的患者在腹腔镜手术后主诉疼痛,需要使用药物等方式缓解疼痛[1]。目前临床上多采用阿片类等镇痛药物控制腹腔镜手术的术后疼痛,但单一或联合使用阿片类药物存在呼吸抑制、苏醒延迟以及恶心呕吐等不良反应及风险[2]。为寻求更好更安全的术后镇痛方案,本次研究拟通过随机对照研究,以术后恢复质量评分量表(quality of recovery,QoR-40)作为主要评价工具,探讨罗哌卡因复合右美托咪定行腹横肌平面阻滞对妇科腹腔镜手术患者术后镇痛及术后恢复质量的影响。
1 资料与方法
1.1 一般资料 选择2021 年5 月至2021 年12 月期间在杭州市妇产科医院行择期妇科腹腔镜手术的患者84 例,年龄18~55 岁,美国麻醉医师学会分级Ⅰ~Ⅱ级,体重指数18.01~27.90 kg/m2。排除标准包括:①局麻药过敏史;②穿刺部位有感染或血肿;③凝血功能异常;④外周神经阻滞禁忌证;⑤药物成瘾史及长期服用镇痛药物史;⑥肝肾功能异常;⑦拒绝参加研究;⑧精神疾病。取得所有患者同意并签署知情同意书后,按照随机数字表法将患者分成三组:罗哌卡因复合右美托咪定腹横肌平面阻滞组(D 组)、罗哌卡因腹横肌平面阻滞组(R 组)和对照组(C组),三组患者年龄、体重指数和手术时长比较见表1。三组比较,差异均无统计学意义(P均>0.05)。
1.2 方法 三组患者均术前禁食禁饮,不接受任何术前用药。入室后常规开放外周静脉,输注复方氯化钠10 mL·kg-1·h-1,连接监护仪,并给予面罩吸氧。麻醉诱导:依次静脉注射咪达唑仑0.03 mg/kg、丙泊酚2.0 mg/kg、舒芬太尼0.4 μg/kg、苯磺顺阿曲库铵0.3 mg/kg,3 min后进行气管插管,确认导管位置,接麻醉机进行机械通气,呼气末二氧化碳分压(pressure of end-tidal carbon dioxide,PETCO2)维持在35~45 mmHg范围。麻醉维持:术中采用静吸复合麻醉,脑电双频谱指数(bispectral index,BIS)值维持于40~60,切皮前追加舒芬太尼5 μg。围术期维持血压和心率的平稳,波动幅度不超过基础值的20%,当心率低于45 次/分予阿托品0.5 mg 静脉推注,当平均动脉压低于60 mmHg,给予去氧肾上腺素40 μg 静脉推注。手术结束后停药,连接使用镇痛泵,配方为舒芬太尼100 μg、托烷司琼5 mg、生理盐水稀释至100 mL,背景剂量2.0 mL/h,单次剂量2.5 mL/次,锁定时间为15 min,最大剂量10 mL/h。
手术结束后,所有参加研究的患者均带管送入恢复室,由同一位资深麻醉医生在超声引导下进行双侧腹横肌平面阻滞。R组:推注0.375%罗哌卡因40 mL,每侧20 mL;D 组:推注0.375%罗哌卡因和右美托咪定1 μg/kg 40 mL,每侧20 mL;C 组:不做任何处理。
1.3 监测指标 比较三组患者术后48 h的QoR-40评分、首次经静脉患者自控镇痛(patient-controlled intravenous analgesia,PCIA)按压时间、术后48 h 总按压次数,以及术后不同时间静息疼痛视觉模拟评分(visual analogue scale,VAS)和Ramsay 镇静评分,同时,记录术后不良事件发生情况。
1.4 统计学方法 采用SPSS 16.0统计学软件进行数据分析。正态分布的计量资料以均数±标准差()表示,采用单因素方差分析与Bonferroni 检验;非正态分布数据用M(P25,P75)表示,采用独立样本Kruskal-WallisH检验。设P<0.05 为差异有统计学意义。
2 结果
2.1 三组术后48 h的QoR-40评分、术后首次PCIA按压时间和48 h总按压次数比较见表2
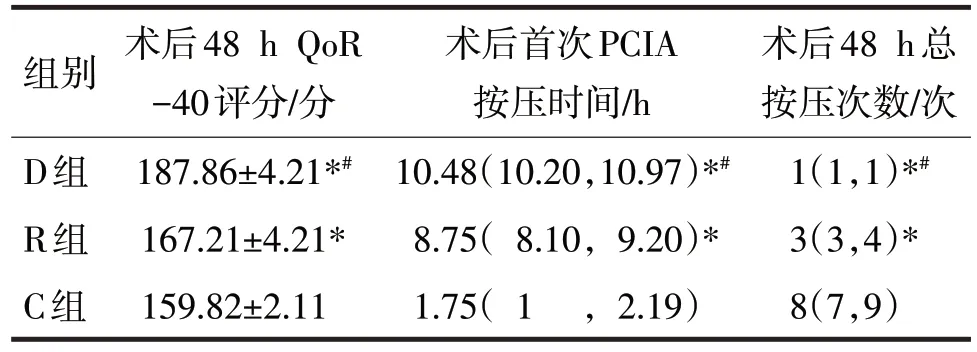
表2 三组术后48 h的QoR-40评分、术后首次PCIA按压时间和48 h总按压次数比较比较
由表2 可见,三组术后48 h 的QoR-40 评分、首次PCIA按压时间和总按压次数比较,差异均有统计学意义(F=310.48,H分别=72.15、70.34,P均<0.05)。Bonferroni多重均数比较结果显示,D组的术后48 hQoR-40 评分高于C 组和R 组(P均<0.05),R 组的术后48 hQoR-40 评分高于C 组(P<0.05)。D 组的首次PCIA 按压时间晚于C 组和R 组,术后48 h 总按压次数明显少于C 组和R 组,差异均有统计学意义(H分别=-55.29、-26.57、54.04、29.32,P均<0.05);R 组的首次PCIA 按压时间晚于C 组,术后48 h总按压次数少于C组,差异均有统计学意义(H分别=-28.71、24.71,P均<0.05)。
2.2 三组患者不同时间静息VAS评分的比较见表3
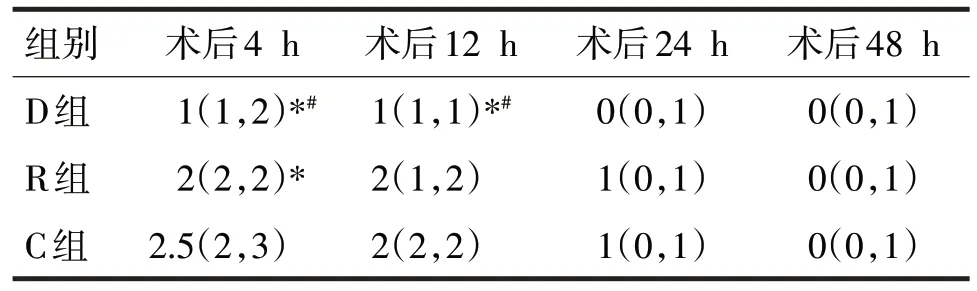
表3 三组患者不同时间静息VAS评分比较/分
由表3 可见,三组的术后4 h、12 h 的静息VAS评分比较,差异均有统计学意义(H分别=33.63、30.07,P均<0.05)。D 组患者在术后4 h、12 h 的静息VAS 评分均低于C 组和R 组,差异均有统计学意义(P均<0.05);R 组患者在术后4 h 的静息VAS 评分均低于C组,差异有统计学意义(P<0.05)。三组患者术后24 h和48 h静息VAS评分比较,差异均无统计学意义(H分别=4.11、2.55,P均>0.05)。
2.3 三组患者术后不同时间Ramsay 镇静评分比较见表4

表4 三组患者术后不同时间Ramsay镇静评分比较/分
由表4 可见,三组的术后4 h、12 h 的Ramsay 镇静评分比较,差异均有统计学意义(H分别=31.82、26.29,P均<0.05)。D 组患者在术后4 h、12 h 的Ramsay 镇静评分均高于C 组和R 组,差异均有统计学意义(P均<0.05);R 组患者在术后4 h 的静息VAS 评分均低于C 组,差异有统计学意义(P<0.05)。三组患者术后24 h 和48 h 静息VAS 评分比较,差异均无统计学意义(H分别=1.01、0.00,P均>0.05)。
2.4 术后不良事件发生情况 三组患者的血流动力学均平稳,无皮肤瘙痒、呼吸抑制等不良反应发生。R 组和D 组的患者穿刺部位无感染或血肿,未发生局麻药中毒以及内脏损伤等穿刺相关并发症。
3 讨论
随着快速康复理念的深入人心,患者多数会选择腹腔镜手术,对术后镇痛也提出更高要求。快速康复提倡术后多模式镇痛,在发挥最佳镇痛效应的同时还能降低不良反应的发生,提高患者满意度。Sethi等[3]研究表明超声引导下TAP阻滞用于妇科腹腔镜手术可以提供更好的镇痛及减少术后补救镇痛。
0.2%~0.5%的罗哌卡因是TAP 阻滞最常用的局麻药,但单次阻滞镇痛作用时间短[4]。为延长术后镇痛的时效,有些学者尝试通过在局部麻醉药中加入佐剂,目前临床上常用的佐剂主要有可乐定、地塞米松、吗啡、布托啡诺、右美托咪定等[5]。右美托咪定是一种高选择性的α2 肾上腺素能受体激动剂,作为静脉用药具有镇静、镇痛、抗焦虑等作用[6]。有研究证实了应用右美托咪定作为局麻药的佐剂,可延长局麻药作用时间、减少补救镇痛的次数、降低疼痛评分[7]。本次研究结果发现:在术后12 h,只有D 组患者的静息VAS 评分明显降低(P<0.05),C 组和R组患者的VAS评分无明显差异(P>0.05),证明了右美托咪定作为罗哌卡因的佐剂,可延长罗哌卡因的阻滞时间,与Rao等[7]研究结论一致。
本次研究对患者满意度评价所使用的QoR-40量表是2000 年由Myles 等设计,从疼痛、情绪状态、心理支持、身体舒适度和自理能力五个方面来衡量患者术后的恢复情况,且不受年龄、性别及文化程度的限制[8],可有效、真实地评价不同的临床干预方法对术后恢复质量的影响,有利于选择合适的手术方式或者药物来提高患者的恢复质量,以提高围手术期患者的满意度。本次研究结果显示,D 组的QoR-40评分明显高于C组和R组(P均<0.05)。这也证明罗哌卡因复合右美托咪定用于TAP 阻滞可以为妇科腹腔镜患者提供更为舒适的术后镇痛,大幅度减少静脉镇痛药物需求量,可以降低药物相关不良反应的发生率,术后恢复质量更高。
由于本次研究纳入的样本量较小,统计分析结果可能存在偏倚,尚需增加样本量进一步论证;本次研究未对不同浓度的罗哌卡因和不同剂量的右美托咪定进行分组比较,故最佳剂量需要进一步探索;另外,本次研究的主要评价工具为QoR-40评分量表和VAS 评分等,主要依赖患者的自我评估,主观性较大,可能对研究结果造成影响。
综上所述,罗哌卡因复合右美托咪定用于腹横肌平面阻滞可以改善妇科腹腔镜手术患者术后镇痛效果,减少镇痛药物需求量,提高患者术后恢复质量,且不会增加相关并发症。

