“政校院协同、岗课证融合、专本培一体”助理全科医生培养模式的创新与实践
史卫红 陈国忠 韩春红 刘红 钱晓娟 周小龙 陈正平 王庭之
医疗体制改革成功的关键在基层,基层医疗改革的关键在人才。自2009年启动新医改以来,我国基层医疗机构一方面急需大批具备“小病善治、大病善识、重病善转、慢病善管”的高水平全科医学人才,另一方面又长期面临“本科生用得好但下不去、专科生下得去但适岗慢”等现实困境。2011 年《国务院关于建立全科医生制度的指导意见》中指出,确立以“5+3”为主体、“3+2”为补充的全科医生培养体系,即5 年的临床本科院校教育后需实施3 年的全科医师规范化培训,3 年的临床专科院校教育后需实施2年的助理全科医生培训(简称“助培”)的毕业后教育,并提出探索提升基层全科医生学历层次,拓宽全科医生职业发展的路径。以基层对全科医学人才需求为导向,推动分级诊疗制度落地为目标,本课题组启动试点现代职教体系项目《临床“3+2”高职-本科分段培养模式》[1],探索“政校院协同、岗课证融合、专本培一体”的“3+2”助理全科医生培养模式改革,为基层培养具备岗位胜任力的高素质基层全科骨干人才。
1 “3+2”助理全科医生一体化培养模式产生的背景
2011 年《国务院关于建立全科医生制度的指导意见》发布后,面对江苏基层卫生人才紧缺现状,高校于2013年恢复招收三年制临床医学生,于2014年起正式招生,以满足基层、尤其是农村卫生服务人才的基本需求。但这种培养体系的不足很快显现。①助培制度未有效实施。因基层急需人才,就业单位未实施助培即上岗,严重影响了人才的培养质量。②医教协同机制尚未有效建立。3年的学校教育与2 年的毕业后教育为2 个主体,没有形成完善的确保“3+2”顺利实施的医教协同机制。③可持续发展的上升通道受限。三年制临床医学生毕业获得专科学历,后期可持续发展受限。④系统性、连续性和实践性不强。3 年的培养时间相对较短,理论基础知识及其运用的能力相对不够扎实。针对“3+2”基层全科医生培养中存在的问题,创新临床“3+2”基层全科医学人才培养模式显得尤为迫切[1,2]。
学校借鉴本科院校“5+3”本硕一体化培养模式[3],即5年本科阶段合格者直接进入本校与3年住院医师规培有机衔接的临床医学硕士专业学位教育并轨。2014年,乔学斌等[4]在全国率先探索3年临床专科教育与2 年助培相贯通的“3+2”助理全科医生一体化培养模式的改革研究,2017年与南京医科大学及其附属医院组成对口院校,以《临床“3+2”高职-本科分段培养》试点项目为载体,实施3年高职+2年助培5年贯通的人才培养方案,并于当年实现首批招生,最终形成“政校院协同、岗课证融合、专本培一体”的助理全科医生全日制本科培养新模式,毕业生可获五个证书:即专科毕业证、执业助理医师(简称“执助”)资格证、助培合格证、本科学历和学士学位证,切实解决当前我省基层全科医学人才紧缺、层次偏低、岗位胜任力不足的问题[4]。
2 “3+2”助理全科医生一体化培养模式的创新与实践
2.1 建立“政校院协同”全科医学精准育人机制
2.1.1 建立“政校院协同”的会商机制 充分利用主管部门、行业政策的支持和导向作用,联合南京医科大学及其第二附属医院、附属江宁医院(国家级全科医师规范化培训基地),建立由两所高校牵头,教育厅高职本科“3+2”分段培养项目支持,省卫健委“执考”“助培”政策扶持,我校、南医及其附属医院承担“专、本、培”培养任务的多方协同会商机制,共同制定人才培养方案和学籍管理制度,实现助培与全日制本科教育并轨,并确保“执助”、“助培”等相关考核认证职能部门间的衔接和政策通道的开放。
2.1.2 建立校院“四层对接”的管理机制 通过多方协同会商机制,在南医附属医院组建教学管理团队。依托江苏基层卫生发展与全科医学教育研究中心的建设,与助培基地深度融合,建成专兼职教师研究团队。学科带头人共同参与全科医学国家、省学术组织活动,开展探索提升助培质量内涵建设的路径,形成了集医、教、研于一体的共建共享平台。医教研平台内的全科教研室、全科医学科成为全科医学师资和“3+2”助培学生培养的摇篮。建成学校与医院“校领导与院领导、教务处/医学院与科教处、全科医学教育研究中心与全科规培基地、全科教研室与全科医学科”的四层对接管理机制,确保“专本培”一体化培养的顺利实施。
2.2 构建了“政校院协同、岗课证融合、专本培一体”人才培养模式 校院共同制定培养管理制度、组建专业指导委员会和教学团队,研讨完善与培养目标融通的人才培养方案,与岗位职业能力相融通的课程模块,与执助资格考试要求相融通的课程标准。通过5年“专本培一体化”的整体设计和课程优化整合,培养具备独立从业资格的助理全科医生,实现学历提升、临床“执业”、全科“从业”同步,职业发展和能力双支撑,培养质量和效率双提升。在全国率先探索出一条具备基层岗位胜任力的高素质全日制本科层次助理全科医生培养途径(见图1)。
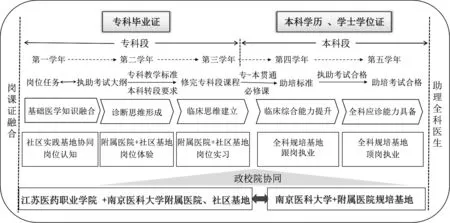
图1 “政院院协同、岗课证融合、专本培一体”助理全科医生培养模式
2.3 重构“五对接、五融合、五递进”一体化课程体系
2.3.1 人才培养方案 构建“整体设计、分段实施、分步考核”“3+2”“专本培一体”贯通培养的人才培养方案。其中,由江苏医药职业学院、南京医科大学及其附属江宁医院协同完成高职专科段培养,南京医科大学及其附属医院完成本科段培养。
专科段课程:实现“四对接”,与基层岗位任务对接、与执助资格考试大纲对接、与专业教学标准对接、与转段考核(学士学位课程)要求对接。构建医学基础模块、专业(核心)模块、专业拓展模块、创新创业模块、综合实践模块。1~3 学期附属医院协同在校完成专业基础课程、基础医学综合课程、桥梁课程和部分专业课程学习,通过医学基础和临床实践知识和技能的培养,从项目导向的单项技能培训逐渐向过程导向过渡。在校虚拟仿真实训中心完成技能实践、OSCE 考核和全科门诊应诊任务的培训;第4 学期整班建制在附属江宁医院完成临床专业核心课程和全科综合思维训练课程,临床理论和床边教学同步整合;第5、6学期临床顶岗实习。
本科段课程:与助理全科医生规范化培训标准相融合,包括转段必修课和助培标准的理论与实践课程。其中,转段必修课包括通识课程和专业综合模块;助培标准包括全科理论综合培训模块、临床与社区专业模块、临床综合训练模块、基层综合实践模块。
关键阶段的考核认证:专科阶段的核心课程考核学分积点满足转段条件,并通过公共英语四级考试,通过转段考核,直接进入本科段学习。先衔接完成转段必修的全科理论和临床技能培训课程,再进入助培阶段。助培期间对接助理全科医生培训标准(更新至2020版)完成助培指定课程和考核,第4 学年轮转跟岗执业,参加执助资格实践技能和理论综合考核,获得执助资格证书后,第5学年独立接诊,并通过助培阶段考核、实践和理论综合考核,取得助培合格证(见图2)。

图2 “逐层递进、五证衔接”的考核评价体系
2.3.2 课程体系 以建构主义理论支撑[5,6],重构“五对接、五融合、五递进”的课程体系。做到课程与基层岗位任务、执助考试大纲、专业教学标准、学士学位课程和助培标准的“五对接”;实现理论与实践、课程与岗位、课堂与病房、教学内容与工作任务、学业与执业的“五融合”;形成岗位认知、岗位体验、岗位实习、跟岗执业、顶岗执业的专业能力“五递进”。
实施“能力五强化”课程教学改革。阶段1:第1 学年(专科阶段)实施案例整合式教学,强化基础医学核心课程。对接“执助”资格考核要求,分解成典型工作任务的知识点、技能点,落实在归属的相关课程,使医学生掌握医学基础知识和基本技能,能初步应用基础医学知识分析临床典型案例。阶段2:第2学年(专科阶段)实施“症状+案例+临床情境”临床授课和床边教学整合的教学改革,强化临床专业知识与实践能力培养。初步训练正确的临床思维方式和规范的临床操作技能。运用临床真实案例强化临床核心课程理论和实践教学,熟悉全科门诊应诊任务和SOAP病历书写,训练全科思维,提升岗位核心能力。阶段3:第3学年(专科阶段)实施临床+教学查房+讲座,强化实习阶段的临床思维和临床技能,用理论知识指导实践,了解疾病、认识疾病、治疗疾病,为执助资格考试奠定基础。阶段4:第4学年(本科“助培”阶段1)“辅考学练”+跟岗执业,强化临床基础知识、基础理论和技能训练、强化临床综合知识、综合技能和临床执业能力,通过“执助”实践技能、理论综合考试,获得临床“执助”资格证。阶段5:第5学年(本科“助培”阶段2)联动社区实践教学基地跟组带教+顶岗执业,强化全科医生独立应诊能力,通过“助培”阶段理论、实践和综合考核,取得“助培”合格证。
医学人文综合化课程整合。医学人文课程的教学内容通过跨学科整合优化,坚持医学人文教学的整体性,淡化学科体系,运用以案例为基础教学法把医者仁心、人民意识、健康理念、人文素养、法治观念、公共伦理典型思政元素融入专业理论和实践教学的全过程。
通过实施“五对接、五融合、五递进”课程体系和“能力五强化”课程教学改革,实现“岗课证”深度融合。共有21 门课程通过“5 阶段强化”的优化设计,促进了学科知识的融合、诊断思维的形成、临床思维的建立、临床综合能力的提升、全科岗位能力的达成,从岗位认知、岗位体验、岗位实习、跟岗执业、顶岗执业五阶递进,实现行业准入(执助考试资格证)、从业资格(助培合格证)与学历(专科毕业证)提升(本科学历、学士学位证)同步。确保了人才培养质量。
2.4 教学团队
2.4.1 打造“双主体育人”结构化专业教学团队围绕结构化优秀专业教学团队的建设,学校出台《临床学院兼职教师管理办法》等制度,派遣专业教师参与临床实践和临床带教,建立临床教学医院兼职教师培训制度,兼职教师教学能力培训的常态化。组建专兼融合“课程同组”的教学团队,实施同课程备课、同标准教学、同规程培训、同课程竞赛、同表彰激励等“五同”制度。校院联手共同开发教材、共建课程资源、共选和编写全科典型教学案例,推进全科医学教育教学改革,促进了全科医学师资快速成长[4,7]。以执业助理医师核心技能为目标,构建了校内OSCE培训考核基地,并通过了美国心脏协会培训中心(America heart associations AHA)和生命支持课程体系认证,正式获得AHA的授牌。AHA培训团队强化师资团队国际标准化、规范化的基础生命支持和高级心血管生命支持的团队急救能力和合作精神,累计培训附属江宁医院AHA高级师资68 人次,初级师资300余人次。
2.4.2 加强临床专兼职教师的研究能力建设 依托江苏基层卫生发展与全科医学教育研究中心重点面向学校和附属医院开展开放课题招标,促使专兼职教师团队关注基层卫生发展动态,把握全科医学教育教学改革方向,形成专兼职教师研究团队,致力于“3+2”基层卫生人才培养和人才培养质量的研究,服务于临床专业建设。
3 构建“逐层递进、五证衔接”考核评价体系
打破传统的理论与技能考核相对独立、注重结果而忽视过程考核的考核评价体系,考核评价体系融入培养的全过程,坚持高职课程标准与职业资格标准、岗位执业能力的一致性,形成标准化考核的衔接和递进链[7]。
成果依据国家专业教学标准、国家执助考试大纲、国家助理全科医生培训考核标准,本科段学历学位授予条件等标准和要求,构建了以标准为引领的“逐层递进、五证衔接”考核评价体系。即根据专本培一体化设计,建立“专科毕业资格评价—执助资格考试—助培合格考核—本科毕业资格评价—学士学位评价”前后衔接的考核评价递进链,使学生依序获得专科毕业证、执助资格证、助培合格证、本科学历和学士学位证。形成逐层过关、优胜劣汰的考核评价体系,确保了人才培养质量(见图2)。
4 结语
“3+2”助理全科医生一体化培养模式是以现代职教体系临床“3+2”高职-本科分段培养试点项目为载体,深化医教协同育人,把院校教育、毕业后教育与学历教育有机融合的培养模式的改革创新与实践[1,8];是以区域需求为导向、岗位胜任力为培养目标,通过分段考核,逐层递进、五证衔接,优胜劣汰。从专科毕业证、执助资格证、助培合格证、本科学历和学士学位证,实现了学历教育与执业资格、岗位从业同步,达成了培养与需求一致、能力与岗位适配,不仅打通了基层助理全科医生可持续发展的上升通道,而且实现助理全科医生学历层次和培养质量双提升[4]。
试点项目改革成效显著,首届转本学生执助资格考试总通过率达91.03%,远超当年全国平均通过率36.54%;2017级、2018级、2019级、2020级四批学生完成转段理论和实践考核,转段率93.69%,首届转段后获本科毕业生数占比94.23%,试点情况良好。根据岗位需求、精准定位,探索和创新适合基层全科医生的培养机制和模式,为基层输送“下得去、留得住、用得上、干得好”的本科层次的助理全科医生,为全国培养基层全科骨干人才探路,共同快速壮大基层全科骨干人才队伍,服务于健康中国建设。

