以教师为导向的小组式自我管理模式在全科住院医师规范化培训中的效果
王玉容 冷晓晖
全科医师是初级卫生保健的中坚力量,国家高度重视全科医师队伍的建设[1]。我国的全科医学起步较晚,虽然国内已经引入全科医学近20 年,但全科医学教育仍面临诸多挑战[2]。我科作为国家级全科医师规范化培训基地,结合国内外先进的教学理念,提出以教师为导向的小组式自我管理培养模式,发现其能明显提高全科医师的培训效果。现报道如下。
1 资料与方法
1.1 一般资料 选取2016~2021 年在绵阳市中心医院参加全科住院医师规范化培训的全科医学生120名;纳入标准包括:①大学本科,临床医学专业;②自愿参加各种培训并能完成相应调查。本次研究通过医院伦理委员会审批,并签署知情同意书。根据学生自愿选择分组:将接受以教师为导向的小组式自我管理模式培养的60 名全科医学生设为观察组,接受常规范化培养模式的60名全科医学生设为对照组,培训时间为12 个月。观察组中男性31 例、女性29 例;平均年龄(24.05±1.20)岁;对照组中男性32 例、女性28 例;平均年龄(24.58±1.06)岁。两组学员一般资料比较,差异均无统计学意义(P均>0.05)。
1.2 方法 观察组采用教师为导向的小组式自我管理模式,以规范化培训学员为主体,教师为导向,将规范化培训学员分为不同学员小组,每组10 名,组长1名,组长由学员轮流担任,每组配备指导教师1 名。每周组长组织讨论当前学习中遇到的难点,归纳总结后向指导教师汇报。指导老师设计培训内容,在培训前3 d 进行公示,要求学员们认真准备。采取以问题为导向的情景模拟实践训练,通过角色扮演的方式进行,内容包括:①模拟就诊及问诊;②病史采集;③医患沟通及人文素养;④体格检查;⑤辅助检查解读;⑥诊断、诊断依据及鉴别诊断;⑦治疗方案的制度;⑧国内及国际治疗现状的阐述;⑨国内和国际最新研究进展的解读;⑩相关临床操作的现场演示;○1出院标准的设定;○12出院后的社区管理重点及门诊随访规划。旨在培养学员自我表达能力、沟通能力、心理承受能力、人文关怀能力、技能操作能力、自我学习能力、文献查阅能力、团队协助能力和疾病管理能力,形成发现问题、分析问题到解决问题的一个学习闭环,并在这一闭环中发现自身不足,激发主动学习的兴趣和培养团队意识。
对照组采用常规培养模式,按照全科医师培养手册要求,在院内各临床专科进行轮转。轮转期间按照相关科室要求进行病人收治、病历书写和一线值班,参加科室小讲课、教学查房、疑难病例讨论、死亡病例讨论、术前讨论和技能培训,掌握相关专科的常见病和多发病的临床诊治,参加科室出科考核。
1.3 评价方式
1.3.1 教师对学员全科医师核心胜任力的考核评价 考核形式为学员按标准化流程模拟接诊患者,考核内容为:①病史采集:内容包括自我介绍、人文素养、沟通技巧和具体内容;②体格检查:内容包括具体步骤、人文素养、沟通能力和操作规范;③病历书写:内容包括医学用语、内容完善、逻辑思维和归纳总结;④诊疗计划:内容包括诊疗思维、诊疗方案、诊疗过程和前沿进展;⑤出院随访:内容包括出院标准、双向转诊、健康教育和社区管理。考核专家根据学员在医患沟通、人文素养、基础知识、临床思维、体格检查、病历书写、综合能力的现场表现进行打分,每项评分满分10 分,由教学秘书收集评分表并汇总。
1.3.2 学员对培训效果的评价 向学员发放自制的培训效果满意度调查表进行问卷调查,内容包括提高临床思维能力、提高理论与实践结合能力、提高主动获取知识能力、提高团队协作能力、提高临床技能和医疗服务能力、提高人际沟通能力、提高科学研究能力、提高信息与管理能力8 个方面,每项评分10 分,由科室教学秘书收集评分表并汇总。
1.3.3 使用医患沟通技能评价量表评价医患沟通能力 量表包括沟通启动(5 分)、信息收集(10 分)、信息给予(4 分)、理解患者(4 分)、沟通结束(2 分)。沟通内容项出现1 次就给分,沟通技巧项有1 次没有做到就不给分。
1.4 统计学方法 采用SPSS 20.0统计学软件进行数据分析。计量资料以均数±标准差()表示。组间计量资料比较采用t检验;计数资料比较采用χ2检验。设P<0.05为差异有统计学意义。
2 结果
2.1 两组学员培训前后核心胜任力的考核评价得分比较见表1
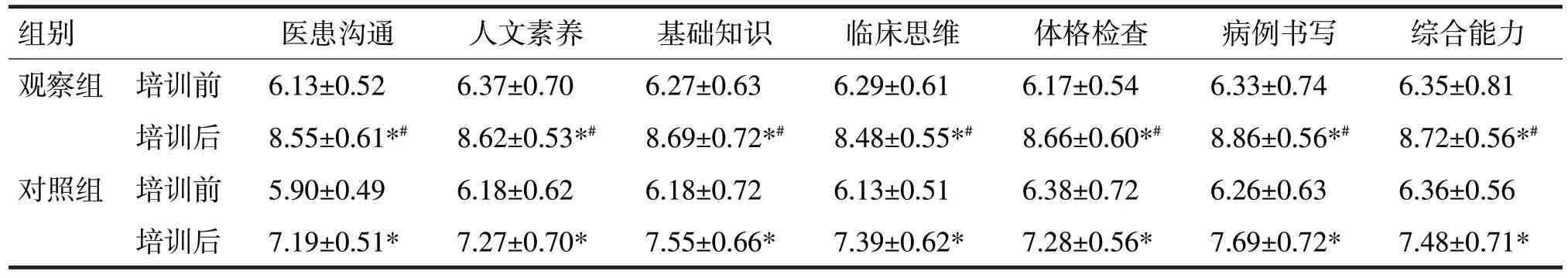
表1 两组学员培训前后核心胜任力的考核评价得分比较/分
由表1可见,两组培训前教师对学员核心胜任力的各项考核评价得分比较,差异均无统计学意义(t分别=1.16、0.94、0.83、1.09、0.01、0.33、0.28,P均>0.05);两组培训后教师对学员核心胜任力的各项考核评价得分均较培训前明显提高(t分别=9.59、9.77、10.03、10.89、10.01、11.02、10.55;7.26、6.98、7.97、7.13、7.69、7.01、7.12,P均<0.05);观察组培训后教师对学员核心胜任力的各项考核评价得分高于对照组,差异均有统计学意义(t分别=3.26、2.98、2.97、3.13、3.69、3.01、3.12,P均<0.05)。
2.2 两组学员对培训效果的评价见表2
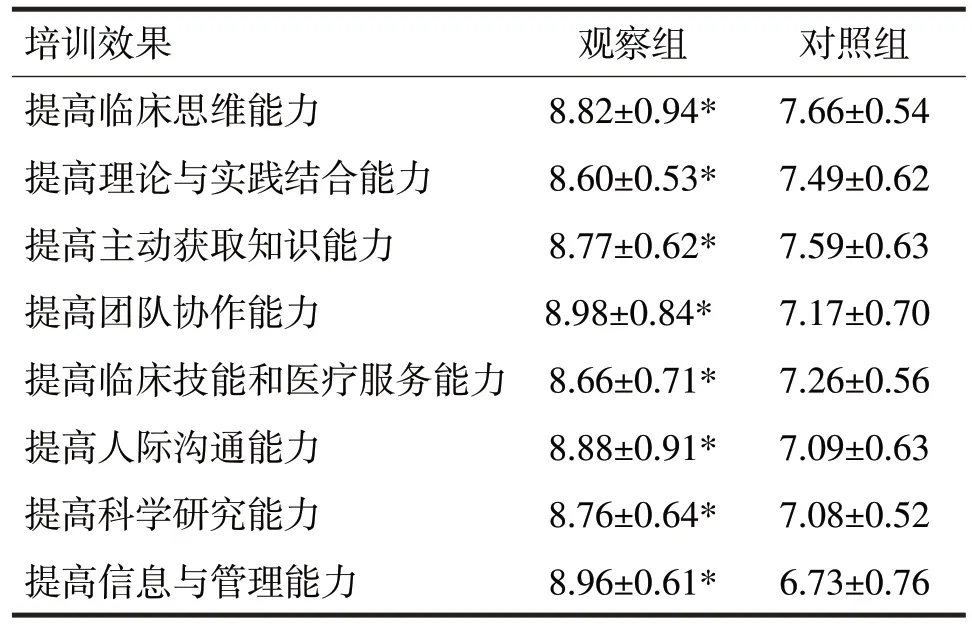
表2 两组学员对培训效果的评价/分
由表2可见,观察组在提高临床思维能力、提高理论与实践结合能力、提高主动获取知识能力、提高团队协作能力、提高临床技能和医疗服务能力、提高人际沟通能力、提高科学研究能力、提高信息与管理能力8 个方面的满意度均明显高于对照组,差异均有统计学意义(t分别=2.90、2.43、3.02、3.11、2.89、2.94、3.33、3.57,P均<0.05)。
2.3 两组学员培训前后医患沟通能力测试结果见表3
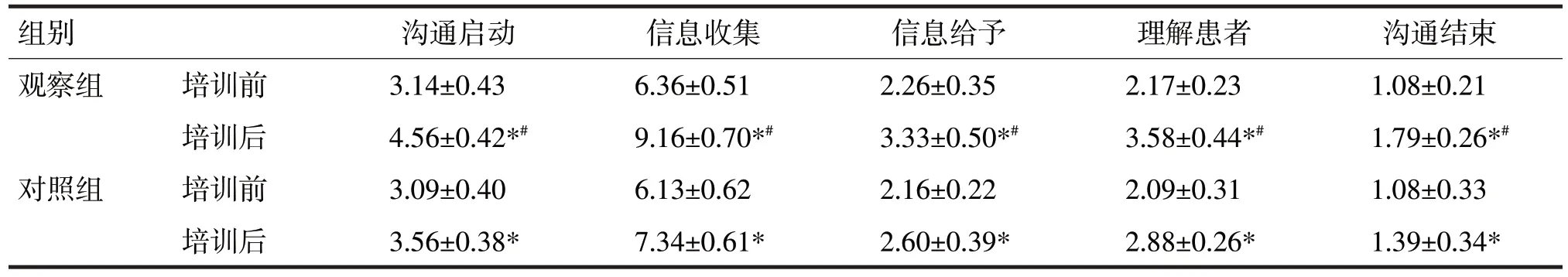
表3 两组学员培训前后医患沟通能力测试结果/分
由表3 可见,两组学生培训前医患沟通能力测试结果比较,差异均无统计学意义(t分别=0.43、0.62、1.34、1.05、0.01,P均>0.05);两组学生培训后在沟通启动、信息收集、信息给予、理解患者、沟通结束方面评分均高于培训前(t分别=7.51、6.70、7.02、7.18、6.33;2.19、2.60、1.99、1.67、1.91,P均<0.05);观察组学员培训后在沟通启动、信息收集、信息给予、理解患者、沟通结束方面评分均高于对照组,差异均有统计学意义(t分别=6.38、6.01、5.77、3.74、2.16,P均<0.05)。
3 讨论
随着经济发展和人民生活水平的提高,人口结构老龄化导致慢性非传染性疾病的发病率逐年升高[3];专科化的医疗服务模式已经不能满足居民的健康需求,全科医学适时崛起,掀起了一场医疗服务模式的改革[4]。全科医学能够做到立足基层、服务群众,通过双向转诊实现小病在社区、大病进医院、疑难杂症到综合医院的合理就医模式;有效地分配和合理地利用全社会有限的医疗卫生资源,缓解我国盲目就医、看病难、看病贵等不合理现象[5,6]。目前全球不同国家的全科服务能力差异较大,在英国占医生总数40%的全科医师可满足英国90%的医疗需求[7]。相较于欧美发达国家,我国的全科医学起步晚,全科医学教育面临诸多挑战。目前,我国全科医师培养模式为“5+3”,即5年临床本科+3年全科规范化培训。在国内医学本科教育中,全科医学虽然已纳入必修课,但是其课程多由专科医师教授,而综合医院专科医师无社区工作经历,无法以全科医师的角度进行基本理论的传授。全科学员进入规范化培训基地后,仍以专科轮转为主,培训效果欠佳[8]。2018年国务院颁布了全科医师培养和激励机制,提出了加强全科医学建设的重要举措,其中如何培养合格的全科医师成为重中之重[9]。
全科医师的培养与专科医师有本质区别,全科医师的培养应以社区卫生需求为导向,以常见病、多发病为根基[10]。2005年世界家庭医生组织提出全科医师应具备6 种核心能力:基层保健管理能力、以患者为中心的照顾能力、综合性服务能力、社区为导向的服务能力、解决具体临床问题的技能和提供全面整体服务能力[11]。作为国家级全科医师培训基地,我科对全科学员的培养模式进行了不断探索,采用以教师为导向的小组式自我管理培训模式,首先将学员分成小组,实施学员对学员的管理,在实施过程中,发现可以明显提升学员沟通和团队协作能力,但存在着思维局限和组织松散的问题,为此为每个小组配备一名指导教师,教师根据学员学习过程中遇到的难点设计培训内容,要求学员认真准备,采取角色扮演的方式进行以问题为导向的情景模拟实践训练,将临床技能与思维、理论与实践结合、团队协作、医疗服务、人际沟通、科学研究、信息管理贯穿于培训的全过程,激发主动学习的兴趣,提高学员发现问题、收集资料、查询文献、主动获取知识的能力。本次研究结果显示,采用以教师为导向的小组式自我管理培训模式不仅可以明显提高学员医患沟通、人文素养、基础知识、临床思维、体格检查、病历书写、综合能力等全科医师核心胜任力,而且还可以明显提高规范化培训学员的医患沟通能力,提升学员对培训的满意度,让学员在培训中掌握全科理念,了解今后专业需求和就业环境,尽早实现与全科岗位的“无缝对接”,同时加强了教师与学员之间的联系,为以后工作打下坚定基础。
综上所述,教师为导向的小组式自我管理培训模式对全科师资要求高,强调以团队为主体,以问题为导向,以教师为指引,激发学员的自主性学习兴趣,提高核心胜任力,从而达到全科医师培养的标准化,培养出既符合中国国情又达到国际标准的高质量的全科医师。

