鼻咽旁黏膜肌肉瓣在宽大腭裂修复中的作用
周剑虹,任常群,李 勇
腭裂是常见的口腔颌面部先天性发育畸形,可导致患者吞咽及语言障碍,严重影响其生活质量。腭裂修复术是治疗腭裂的主要方法,但对于宽大裂隙腭裂,由于可利用的组织有限,术后腭瘘及腭咽闭合不全发生率较高,手术效果欠佳[1]。近年来,笔者尝试在常规腭裂修复术中采用广泛游离鼻咽旁黏膜肌肉瓣来辅助关闭裂隙,取得了较好的临床效果。
1 对象与方法
1.1 对象 回顾性分析2005-06至2021-06在我院口腔颌面外科收治的宽大腭裂患者138例,其中男76例,女62例;不完全性腭裂94例,完全性腭裂44例(左侧19例,右侧25例),手术年龄18~60个月。根据纳入、排除标准收集资料,其中2005-06至2014-12收治病例按常规两瓣法行腭裂修复术81例,平均(27.0±2.3)个月,2014-12至2021-06在常规两瓣法的基础上采用鼻咽旁黏膜肌肉瓣来辅助关闭鼻腔侧黏膜57例,平均(25±1.8)个月,所有手术均由统一术者完成。本研究经医院医学伦理委员会批准(FCE202301300001),患者家属均签署知情同意书。
纳入标准:(1)单侧完全性或不完全性腭裂;(2)软硬腭交界处裂隙宽度≥10 mm[2],测量方法如图1;(3)无全身及局部手术禁忌证。排除标准:(1)双侧完全性腭裂;(2)软腭裂及裂隙宽度<10 mm的不完全性腭裂;(3)腭瘘再手术;(4)有其他合并综合征;(5)临床资料无法收集完整的患者。
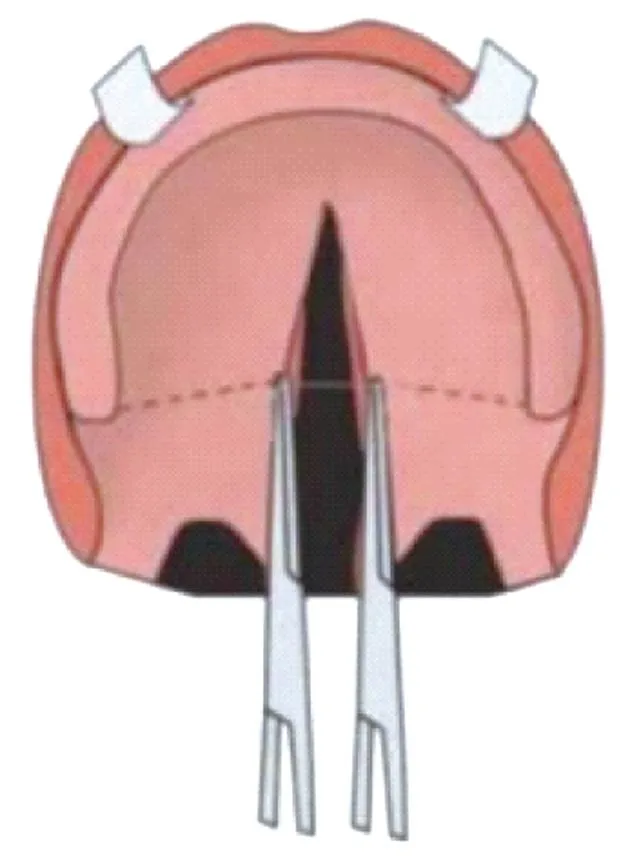
图1 腭裂宽度的测量方法
1.2 方法
1.2.1 常规两瓣法 患者常规气管插管全麻,用0.9%氯化钠注射液(含1∶10万肾上腺素)行术区局部肿胀注射。完全性腭裂用11号尖刀从翼下颌韧带稍内侧,绕过上颌结节后內方,再沿腭部牙龈缘1~2 mm处向前切开粘骨膜,直达牙槽嵴裂边缘。然后刀尖转向裂隙,由前向后切开裂隙边缘直至悬雍垂尖端。不完全性腭裂切口至尖牙处即将刀尖斜向裂隙的顶端,然后剖开裂隙边缘使切口呈M形。用骨膜剥离器剥离硬腭粘骨膜瓣直至腭大孔,用小型钝性剥离器围绕腭大动脉血管束分离使其从腭大孔充分游离,并且围绕血管鞘轻柔切割以增加其可移动性,继续分离硬腭后缘,在硬腭后缘剪断腭腱膜,但不切断鼻腔黏膜。软腭部分用刀片分别沿口腔黏膜和鼻腔黏膜深面锐性剥离,使软腭肌肉与口、鼻腔黏膜完全游离,直至悬雍垂,切断腭帆张肌与硬腭后缘的异常附着,将腭帆提肌自翼钩处剥离。从裂隙边缘剖开处从前往后分离鼻腔侧黏膜,谨防剥破。将两侧的腭帆张肌和腭帆提肌复位旋转至水平位,在尽可能靠后的位置相对缝合,重建提肌吊带,分鼻腔黏膜、软腭肌肉、口腔黏膜三层缝合关闭腭裂间隙。
1.2.2 两瓣法+鼻咽旁黏膜肌肉瓣法 其他步骤同两瓣法,仅在游离鼻腔侧黏膜时, 在硬腭后缘剪断腭腱膜后,继续用组织剪或剥离器由裂隙缘的硬腭后缘向后外方黏膜组织深面顺势分离至翼内板内侧或翼钩浅面,再用手术刀在翼钩或翼内板表面切开翼内板骨膜,用长骨膜剥离子插入切口,继续向后向外紧贴翼内板内侧面分离,向后达翼内板后缘。向颅底方向可接近颈椎,将包括咽上缩肌在内的黏膜肌肉组织全部分离,软硬腭交界处前方也沿硬腭骨板鼻腔面分离,前方达裂隙最前端,外侧达鼻腔侧壁,使鼻腔侧裂隙黏膜组织充分松解游离。在裂隙两侧各形成一宽大松弛的黏膜肌肉瓣,从而可在无张力情况下封闭鼻腔侧裂隙,通过褥式缝合两侧黏膜肌肉瓣关闭鼻腔侧裂隙[3]。手术示意如图2中紫色区域所示。
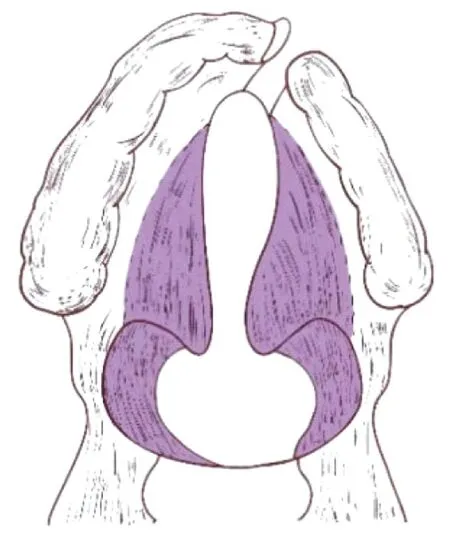
图2 鼻咽旁黏膜肌肉游离范围
1.2.3 考察指标 (1)腭瘘发生率:术后3个月嘱患者复诊,检查是否有腭瘘形成,腭瘘诊断标准参考华西法[4],统计腭瘘发生率。(2)腭咽闭合不全发生率:术后1年嘱患者复诊,评估腭咽闭合评估情况[5]:①主观语音判断评估,评估有无高鼻音和鼻漏气;②患者发/i/音,拍摄头颅侧位片,显示软腭向后向上能无缝隙贴合咽后壁,封闭咽腔,则腭咽闭合完全,否则患者为腭咽闭合不全;③对于配合不佳患者采用吹水泡试验进行评价,在水杯中加150 ml水,记录患者吹细吸管维持的最长时间,超过20 s为腭咽闭合功能完全。评估结果为腭咽闭合完全和腭咽闭合不全两种,统计腭咽闭合不全发生率。
1.3 统计学处理 采用SPSS 26.0软件进行统计学分析,患者术后的腭瘘发生率和腭咽闭合不全发生率用%描述,两组间采用χ2检验进行比较。P<0.05为差异有统计学意义。
2 结 果
81例采用两瓣法行腭裂修复术,术后发生腭瘘13例(16.05%),最常见腭瘘发生部位在软硬腭交界处;采用鼻咽旁黏膜肌肉瓣辅助法的57例患者中,术后发生腭瘘3例(5.26%),最常见腭瘘发生部位在硬腭前部,低于常规两瓣法(χ2=81.42,P<0.05)。术后检查腭咽闭合不全情况,两瓣法有39例,腭咽闭合不全发生率为48.15%;鼻咽旁黏膜肌肉瓣辅助法有17例,腭咽闭合不全发生率为29.82%,低于常规两瓣法(χ2=4.90,P<0.05)。
3 讨 论
腭裂修复术的目标是关闭硬、软腭裂隙,消除口鼻腔交通,恢复软腭肌肉的功能动度,实现腭咽闭合,为实现正常语音创造条件,常用术式较多。目前有代表性的有Von Langenbeck两大瓣法、Furlow反向双Z瓣法以及Sommerlad腭帆提肌复位重建法。这些方法各有优缺点,其中Furlow反向双Z瓣法可明显延长软腭的长度,但其适应症是裂隙较窄的腭裂,应用于宽大腭裂由于裂隙关闭困难,术后极易发生腭瘘[6];Sommerlad腭帆提肌复位重建法可实现腭帆提肌的解剖复位与重建,术后语音功能恢复良好,但需在显微镜下进行手术操作,技术敏感性高,且对于硬腭的裂隙关闭无行之有效方法[7]。Von Langenbeck两大瓣法虽然施行时间较久远,有形成骨面裸露影响上颌骨发育的缺点,但适应证较宽,在临床上应用广泛,因此本研究主要采用此术式来修复宽大腭裂。
腭瘘形成和腭咽闭合不全是腭裂修复术后常见的两大并发症。腭瘘形成的主要原因是张力过大,主要发生部位在软硬腭交界处,而张力过大又是因为过宽的裂隙导致周围可供转移的黏膜组织十分有限,拉拢缝合困难引起。腭瘘一旦形成,因为血运差、瘢痕化、周围组织移动性小,很难修复且容易复裂[8]。过大的张力也会造成腭垂直长度减小,不能有效延长软腭,术后容易发生腭咽闭合不全。Derek等[9]发现腭部裂隙宽度与术后腭咽闭合不全的发生概率呈正相关,裂隙宽度超过10 mm的术后腭咽闭合不全发生率是裂隙宽度小于10 mm的4.5倍。裂隙宽度每增加1 mm,腭咽闭合不全发生率便增加40%,所以宽大腭裂的修复较为困难。通过分析发现主要难点在于鼻腔侧黏膜的关闭,因为口腔侧裂隙的关闭相对简单,鼻腔侧黏膜的修复主要看裂隙的位置及宽度。其中软硬腭交界处可供游离的鼻腔黏膜非常有限且移动性差容易剥破,为了关闭裂隙只能将软腭鼻腔黏膜向内向前牵拉,这又导致软腭鼻腔侧缩短,影响软腭的形态和功能,所以鼻腔侧裂隙的关闭是顺利关闭腭部裂隙、预防腭瘘形成从而实现腭咽闭合功能的关键,也是难点。为此学者们设计了各种组织瓣、移植物及复杂的附加手术。Bumsted[10]设计了蒂在上的加长咽后壁瓣,Morrison[11]和Denadai等[12]则分别设计了双侧颊肌黏膜瓣和颊脂垫来辅助关闭鼻腔侧黏膜,Schwabegger等[13]使用了游离皮瓣来辅助关闭巨大裂隙。Piero 等[14]采用颅骨骨膜游离移植来替代鼻腔侧黏膜。Clark等[15]在术中添加人工真皮来预防腭瘘。还有学者采用附加正颌外科截骨技术来关闭宽度巨大的腭裂。这些方法增加了手术的难度、创伤和时间,有的还需要开辟第二供区,术后容易出现各种额外的并发症[16]。因此寻找一种简便易行且不需要开辟第二供区的修复方法对患者来说是一种更好的选择。
石冰[3]于2014年提出鼻咽旁组织瓣法来辅助关闭鼻腔侧裂隙。其方法是在鼻咽旁区进行广泛的剥离,将鼻咽旁区鼻腔侧粘骨膜进行广泛的动员,其中硬软腭交界后方的咽侧壁瓣组织包含腭咽肌、咽上缩肌等肌肉组织,具有非常充足的软组织量,无论软硬腭交界处裂隙宽度如何巨大都可轻松关闭鼻腔侧裂隙,有效降低了缝合的张力,进而显著降低了术后腭瘘和腭咽闭合不全的发生率。此外,这种方法还可有效缩小鼻咽腔体积,有利于术后腭咽闭合功能的重建及正常语音功能的恢复。此后,笔者在腭裂修复术中开始采用此方法来辅助关闭鼻腔侧裂隙,发现其简便易行,虽然增加了一个剥离操作,但因极大地降低了裂隙两侧鼻腔侧黏膜缝合的张力,使得缝合更为容易且更为牢靠,整体手术时间缩短,术后腭瘘和腭咽闭合不全的发生率显著降低,腭咽闭合功能得以恢复,提高了手术效果,且不需额外特殊的器械设备即可开展,特别适用于基层医院颌面外科开展,值得推荐临床推广。

